por CenterLab | mar 2, 2020 | Informativos
Os dados são alarmantes: em Minas Gerais, a chuva está próxima de atingir o triplo da média e já deixou 59 mortos com mais de 53 mil pessoas fora de casa, somente em 2020. No Espírito Santo a chuva já deixou mais de 12 mil pessoas fora de casa em 27 municípios, com 23 cidades em alerta máximo e 10 mortes registradas.
Outro estado afetado pela chuva é São Paulo, que está em estado de atenção para alagamentos segundo a prefeitura de São Paulo.
Temporais e chuvas de grande volume acumulado (acima de 100mm em 24 horas) estão sendo observados, também, nos últimos dias em vários estados da região Norte do Brasil.
Temporais mais recentes ocorreram no Pará e no Amazonas. Entre 9hs do dia 27/01/2020 e 9hs do dia 28/01/2020, foram registrados 91,2mm sobre Manaus e 107mm em Tefé, no Amazonas. Entre os dias 26 e 27 de janeiro, no estado do Pará foram registrados 103,4mm sobre Rondon do Pará, 88,6mm em Paragominas e 81,4mm em Novo Repartimento.
Janeiro de 2020 foi o janeiro mais chuvoso em Manaus em 24 anos, desde 1996, quando janeiro acumulou 571,3mm.
Já não basta todos os problemas decorrentes da chuva nas cidades, o aumento do volume de chuva, enchentes e inundações, eleva o número de casos de Leptospirose.
Durante esse período, a urina dos ratos e de outros animais (boi, porco, cavalo, cabra e ovelhas) mistura-se à água e à lama. A bactéria do gênero Leptospira penetra no corpo humano pela pele, principalmente por arranhões ou ferimentos, e também pela pele íntegra, imersa por longos períodos na água ou lama contaminada.
A leptospirose é uma doença infecciosa febril que provoca impactos sociais e econômicos negativos. A doença apresenta elevada incidência, alto custo hospitalar, perdas de dias de trabalho, além do risco de letalidade, que pode chegar a 40% nos casos mais graves.
O período de incubação da doença dura, em média, de 5 a 14 dias. Em alguns casos, pode ser assintomática. Quando ocorre, os sintomas podem ser confundidos com sinais da gripe ou dengue, como febre, mal-estar, dores de cabeça e muscular.
Os sintomas, em geral, desaparecem após 3 ou 4 dias da manifestação. Dependendo do caso, porém, a doença pode evoluir para a Síndrome de Weil, uma forma grave. Nessa fase, as taxas de mortalidade são elevadas.
Por apresentar sintomas semelhantes à gripe, dengue, malária e hepatite, o diagnóstico diferencial para confirmação do quadro é de extrema importância.
Fonte: Eco Diagnóstica
por CenterLab | mar 2, 2020 | Informativos
Apesar de ameaçar uma em cada cinco pessoas do mundo, a maioria das metas para 2020 acordadadas na Declaração de Londres em 2012 seguem inalcançadas.
No primeiro dia mundial de combate às doenças tropicais negligenciadas, em 30 de janeiro, decidiu-se um esforço de mais de 200 organizações ao redor do mundo para impulsionar esforços e investimentos para esse tema. As DTNs são doenças relacionadas à pobreza e afetam mais de 1,6 bilhão de pessoas no mundo. São 20 doenças listadas pela Organização Mundial da Saúde (OMS) como doença de Chagas, leishmaniose, esquistossomose, hanseníase, dengue e chikungunya que estão no planeta há centenas de anos, mas seguem sem controle e sem alternativas terapêuticas satisfatórias.
Dessa forma, algumas das metas da Declaração de Londres como a erradicação da dracunculíase – doença do verme-da-guiné, o controle da hanseníase, da doença de Chagas e esquistossomose até 2020 não serão alcançadas neste ano. A Sociedade Brasileira de Hansenologia (SBH), parceira do primeiro Dia Mundial contra DTNs, alerta que no Brasil a hanseníase não está sendo percebida e, por consequência, diagnosticada e notificada.
Segundo Claudio Salgado, presidente da entidade, o país deve ter de 3 a 5 vezes mais casos da doença. É alto o índice de diagnóstico tardio, sequelas incapacitantes e afastamentos temporários ou permanentes do trabalho por hanseníase. “É preciso ensinar nas universidades, capacitar profissionais da atenção básica à saúde, esclarecer a população e trabalhar fortemente contra o preconceito”, alerta. Segundo ele, ações como o Dia Mundial contra DTNs são importantíssimas neste cenário.
Fonte:Labornews
05 DE FEVEREIRO DE 2020

por CenterLab | fev 28, 2020 | Informativos
Para a complementação de um diagnóstico, ou acompanhamento da evolução de uma doença, o médico tem à sua disposição o apoio do laboratório clínico que pode determinar a concentração ou a presença de um grande número de analitos. Os analitos de interesse são identificados ou medidos nas amostras dos pacientes utilizando sistemas analíticos constituídos por reagentes e instrumentos.
Os resultados das análises realizadas no laboratório podem ser qualitativos, semiquantitativos e quantitativos. Esses últimos requerem calibração e são provenientes de métodos analíticos que devem atender aos limites especificados de exatidão para que tenham utilidade médica.
O procedimento de calibração deve ser estabelecido considerando as características de desempenho inerentes a cada sistema de medição. A quantidade e a concentração dos calibradores devem ser definidas visando à obtenção da calibração com o menor custo sem comprometimento da exatidão do resultado.
Técnicas e atividades operacionais que se destinam a monitorar um processo e eliminar as causas de desempenho insatisfatório em todas as etapas do ciclo da qualidade. Compreende o estudo de todos os erros e procedimentos utilizados para reconhecê-los e minimizá-los. No laboratório clínico o controle (soro controle) desempenha o papel de aferidor da qualidade e confiabilidade dos resultados obtidos.
Como em todo processo analítico existe uma variação esperada que não pode ser eliminada totalmente, devemos procurar manter esta variação dentro de valores pré-estabelecidos por critérios baseados nos diversos sistemas analíticos, em dados clínicos e estudos estatísticos.
CALIBRADOR
Durante o desenvolvimento de um sistema analítico, a preocupação com a sensibilidade é de importância fundamental para se determinar com exatidão, concentrações do analito na região de maior interesse médico, os chamados níveis de decisão.
O estabelecimento de um intervalo operacional visando minimizar as repetições do teste em amostras com concentrações acima do limite superior do intervalo de referência, também deve ser priorizado.
Assim sendo, o sistema analítico deve ter a sensibilidade ajustada convenientemente para atender a necessidade da aplicação. De um modo geral, a imprecisão da medição ao longo do intervalo operacional varia de maneira inversa a intensidade da resposta do sistema.
Em relação à resposta frente à concentração do analito na amostra, os sistemas de medição quantitativos utilizados no laboratório clínico são caracterizados durante seu desenvolvimento como: Lineares e Não Lineares (Figura 1).
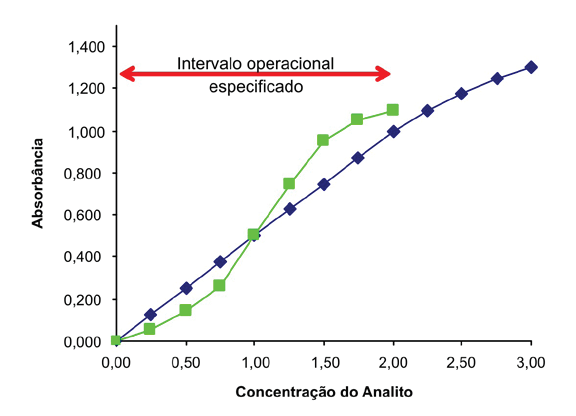
Fig.1-Gráfico representativo de resposta linear dentro do intervalo operacional especificado (linha azul) e de resposta não linear (linha verde).
Sistemas analíticos Não Lineares são aqueles que, no intervalo operacional especificado, não respondem de modo proporcional à concentração do analito na amostra.
São caracterizados como Lineares os sistemas analíticos que, no intervalo operacional especificado, respondem de modo proporcional à concentração do analito na amostra.
Para se obter a calibração, determina-se a resposta do sistema para amostras com concentrações conhecidas do analito, denominadas padrões ou calibradores. O correto número de calibradores é definido em função da resposta do sistema.
Devido à característica da resposta frente a diferentes concentrações do analito, estes sistemas analíticos são obrigatoriamente calibrados através do ensaio de quatro a seis níveis de calibradores. Portanto, alterar a quantidade ou a concentração dos calibradores estabelecidos para o procedimento de calibração pode comprometer a exatidão do sistema.
Sistemas analíticos Lineares
Por responderem de modo proporcional à concentração do analito na amostra, as respostas do sistema para apenas duas diferentes concentrações do analito são suficientes para a obtenção da calibração. A utilização de dois calibradores com significativa diferença de concentração entre si melhora a exatidão e diminui a variabilidade entre calibrações.
Assim sendo, a calibração pode ser obtida através da medição da resposta do sistema para um calibrador com concentração do analito igual a zero (água, NaCl 150 mmol/L ou apenas o(s) reagente(s)) e outro calibrador com concentração do analito situada na região de menor imprecisão do sistema. Considerando que a imprecisão do sistema varia de modo inverso a sua resposta, a concentração do analito para o calibrador de valor diferente de zero deve se situar na região intermediária do sistema operacional.
Este procedimento de calibração vem sendo utilizado com sucesso no Laboratório de Controle da Qualidade da Labtest, obtendo-se menor variabilidade entre diferentes calibrações.
A Labtest está recomendando utilizar o CALIBRA H como calibrador diferente de zero para a calibração de seus produtos que fornecem resposta linear. Com a aplicação do CALIBRA H, são evitados os efeitos indesejáveis da maior imprecisão da medição encontrada na região de menor intensidade da resposta do sistema.
A adoção do calibrador CALIBRA H, além de facilitar o trabalho durante o procedimento de calibração, possibilita redução de custos de aquisição e minimiza o trabalho de reconstituição e fracionamento em alíquotas.
CONTROLE DE QUALIDADE
Técnicas e atividades operacionais que se destinam a monitorar um processo e eliminar as causas de desempenho insatisfatório em todas as etapas do ciclo da qualidade. Compreende o estudo de todos os erros e procedimentos utilizados para reconhecê-los e minimizá-los.
No laboratório clínico o controle (soro controle) desempenha o papel de aferidor da qualidade e confiabilidade dos resultados obtidos.
Como em todo processo analítico existe uma variação esperada que não pode ser eliminada totalmente, devemos procurar manter esta variação dentro de valores pré-estabelecidos por critérios baseados nos diversos sistemas analíticos, em dados clínicos e estudos estatísticos.
O Controle da Qualidade compreende também o registro de todas as ações realizadas. Um sistema de Controle da Qualidade quando corretamente aplicado, proporciona:
1- Meios de medir e comparar a imprecisão de métodos, material de medição e instrumentos de trabalho.
2- Indicação de inexatidão por introdução de erros sistemáticos.
3- Detecção de erros aleatórios.
4- Registro contínuo, visível e permanente dos resultados e ações.
5- Indicação das medidas corretivas e preventivas a serem tomadas, quando um resultado aparece fora de controle.
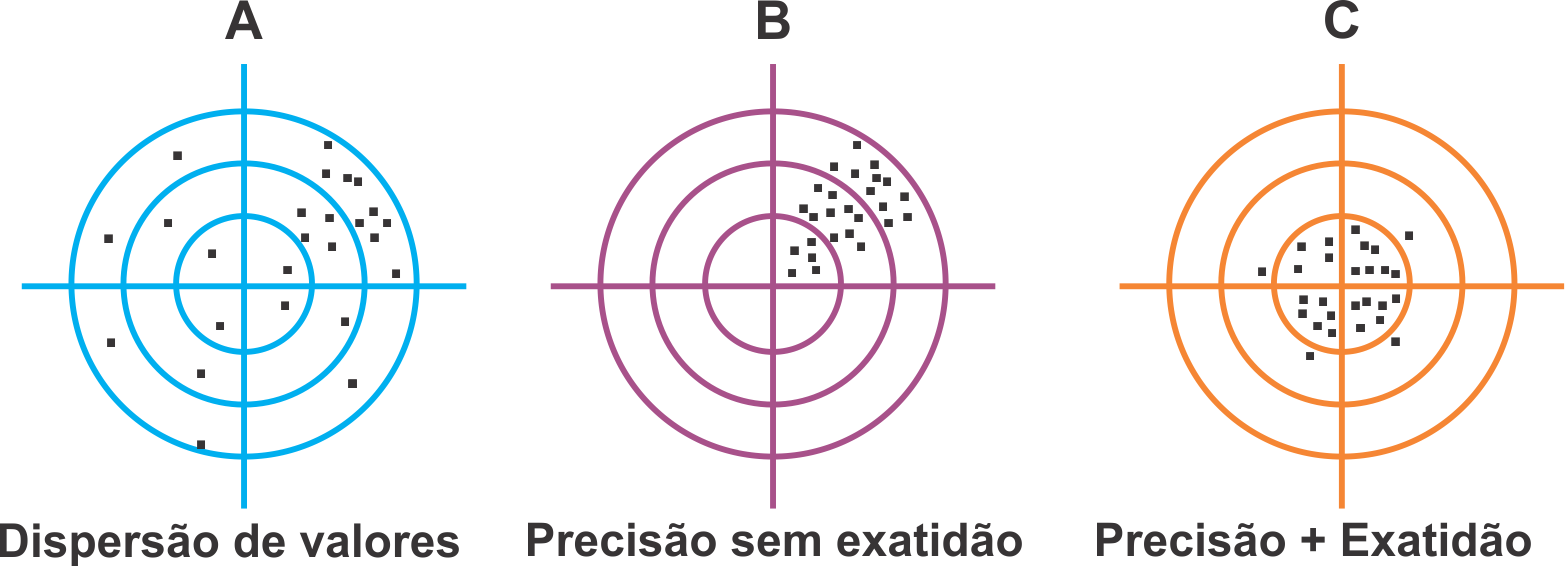
A finalidade do Controle da Qualidade é implementar a precisão metodológica e mantê-la continuamente, visando com isto aprimorar a exatidão dos métodos. A figura abaixo mostra as diversas situações encontradas ao avaliar uma metodologia em um laboratório clínico:
RECONSTITUIÇÃO E ARMAZENAMENTO

A CENTERLAB tem disponível para o seu laboratório todos os calibradores e controles, faça uma consulta com o representante de sua região e tire suas dúvidas.

por CenterLab | fev 28, 2020 | Informativos
Já passa de 361 o número de mortos por coronavírus na China, com mais de 17,2 mil casos confirmados naquele país. No Brasil, cresce o temor de uma epidemia e já há 16 casos suspeitos sendo avaliados, em 6 estados. Os números mudam a cada instante. Este novo vírus pertence a uma cepa desconhecida do coronavírus, uma família de patógenos que abrange desde simples resfriados até a Sars (síndrome respiratória aguda grave), que causou centenas de mortes na China entre 2002 e 2003.
O contágio ocorre pelo ar e os sintomas incluem infecções das vias aéreas superiores, semelhantes ao resfriado (coriza, febre e dificuldade respiratória), até pneumonia e insuficiência respiratória grave. Enquanto não há casos confirmados no Brasil, cresce a importância de tomar os cuidados para evitar a transmissão e, sobretudo, de obter o diagnóstico rápido, imprescindível para diminuir a letalidade das doenças, especialmente neste caso, em que o vírus pode causar quadros muito graves. Nesse sentido, os testes moleculares de diagnóstico rápido, que indicam o resultado em até uma hora, são um trunfo para a equipe médica tomar as melhores decisões para o paciente.
Diagnóstico rápido salva vidas ? Seguindo este conceito, a bioMérieux, líder mundial em diagnóstico in vitro, disponibiliza no Brasil a tecnologia do Diagnóstico Sindrômico com FilmArray, sistema exclusivo capaz de detectar, em apenas uma hora, dezenas de microrganismos, vírus, bactérias, fungos e protozoários, entre eles os causadores da Sepse, do H1N1 e de diversas doenças respiratórias e gastrointestinais, além de sepse, meningite e encefalite.
O FilmArray Respiratory Panel, por exemplo, abrange 20 vírus e bactérias respiratórias. Isso significa que, ao fazer uma varredura nesses patógenos, que normalmente infectam o trato respiratório superior, o sistema irá indicar se a infecção investigada é causada por algum deles. Neste caso, uma coinfecção com o novo coronavírus seria muito improvável, o que já indica, por exclusão, alternativas de tratamento para a equipe médica.
Na hipótese de o resultado ser negativo para qualquer um deles, se o paciente apresenta sintomas de infecção do trato respiratório, aí a probabilidade de coronavírus aumenta consideravelmente. Neste momento de alto estresse e ansiedade com o risco do novo coronavírus, a utilização de testes sindrômicos, que podem identificar até mais do que 20 patógenos dentre os mais comuns causadores das ITRs é uma importante aliada, mesmo sem o poder de identificar especificamente o novo coronavírus.
A tecnologia, que já está sendo utilizada no País, foi desenvolvida pela BioFire, empresa do grupo bioMérieux. O equipamento tem aprovação dos órgãos competentes – ANVISA (Agência Nacional de Vigilância Sanitária), no Brasil, e FDA (Food and Drug Administration), nos Estados Unidos. A abordagem sindrômica com a tecnologia FilmArray é um agrupamento amplo, baseado em sintomas, de prováveis patógenos em um único teste molecular rápido que maximiza a chance de obtenção da resposta correta em um período de tempo clinicamente relevante. A disponibilidade dos testes FilmArray levam a resultados mais rápidos, melhorando a administração de antimicrobianos e antivirais, detecção e rastreabilidade de surtos e investigação de patógenos desconhecidos.
Fonte: Labornews
Publicado em: 05/02/2020

por CenterLab | fev 7, 2020 | Informativos
A efetividade dos testes laboratoriais e a correta interpretação dos resultados dependem da qualidade da amostra colhida. A padronização do manejo da amostra como um todo é a forma de garantir segurança, confiabilidade e qualidade nos resultados das análises.
Existem numerosos fatores que podem levar a erros nos resultados dos exames laboratoriais e que podem afetar a interpretação das condições clínicas dos animais. Eles devem ser considerados sempre que o resultado do exame não fizer sentido ou não tiver correlação com o estado clínico do animal. Esses fatores podem ser classificados em erros pré-analíticos e analíticos. Os erros préanalíticos são os mais comuns e podem ocorrer devido a numerosos problemas relacionados com a coleta e o manuseio da amostra. Os erros analíticos são os que ocorrem na metodologia do exame e devem-se à interferência de uma substância ou de um fenômeno na amostra ou algum problema no desempenho do método do exame.
Variáveis pré-analíticas que podem interferir nos resultados dos exames
– Condição da coleta (Difícil ou tranquila);
– Prática de atividade física:
– Elevam os níveis de lactato, amônia, creatinoquinase, ALT, AST, fósforo, fosfatase ácida, creatinina, ácido úrico;
– Albumina, glicose, ferro e sódio sofrem redução;
– Concentrações totais de leucócitos e de todos os tipos de leucócitos (com exceção das formas jovens) sofrem aumento;
– Trombocitose e policitemia (ou eritrocitose) também são esperadas.
– Animal sob estresse (agressividade, medo, ou outras alterações no comportamento do animal no momento da coleta influem no resultado do exame).
– Garroteamento prolongado:
– Hemólise;
– Hemoconcentração e infiltração de sangue para os tecidos, gerando valores falsamente elevados para todos analitos, além da alteração do volume celular.
– Dieta e tempo de jejum não respeitados:
– No jejum não respeitado pode ocorrer lipemia;
– No jejum prolongado podem-se ter alterações na bilirrubina, proteína total, ácido úrico entre outros, gerando assim resultados alterados.
A importância da lipemia na medicina veterinária
Durante a rotina em uma clínica ou hospital veterinário, é comum que os exames sejam realizados no momento da consulta. Por isso, o jejum necessário para alguns exames nem sempre é seguido à risca. Quando as amostras são coletadas após a alimentação do animal, por exemplo, sem o jejum mínimo de 12 horas, pode ocorrer a lipemia.
Os distúrbios lipídicos (dislipidemias) são relativamente comuns na Medicina Veterinária, principalmente em cães. Normalmente, os animais que apresentam dislipidemias não desenvolvem sinais clínicos e o diagnóstico, muitas vezes, ocorre acidentalmente durante os exames laboratoriais de rotina.
Como definição, os distúrbios lipídicos podem ser classificados como hiperlipidemia e lipemia, que podem estar ou não associadas. A
hiperlipidemia ocorre quando há aumento na concentração de triglicérides (hipertrigliceridemia), colesterol (hipercolesterolemia) ou de ambos. Esta pode ou não desencadear a lipemia, que é definida como o aumento visível da turbidez do soro ou plasma, que adquire aspecto leitoso e, normalmente, ocorre quando a concentração de triglicérides é superior a 200 mg/dL. A lipemia, por influenciar na turbidez da amostra de soro ou plasma, é um importante interferente nos exames bioquímicos, comprometendo a confiabilidade dos resultados.
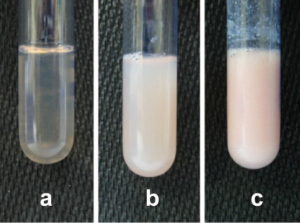
Causas
As causas de hiperlipidemias e que podem resultar em lipemia, são classificadas como: hiperlipidemia pós-prandial, hiperlipidemias primárias e secundárias.

Hiperlipidemia pós-prandial
A hiperlipidemia pós-prandial ocorre devido ao aumento transitório de triglicerídeos na forma de pico entre 6 e 8 horas e, com isso, ojejum recomendável para essas espécies é de 12 a 15 horas. No entanto, o jejum muitas vezes não é praticado por que a coleta de sangue para o diagnóstico laboratorial normalmente não é planejada sendo realizada durante a consulta veterinária, o que faz com que a hiperlipidemia pós-prandial seja considerada a principal causa de lipemia em cães e gatos. Em ruminantes, devido ao fato da digestão ruminal ser um processo contínuo, esses animais não apresentam oscilações pós-prandiais, não sendo necessário o jejum.
Interferência nos exames bioquímicos:
Os exames bioquímicos são normalmente realizados pela mensuração da absorbância por método espectrofotométrico, que é a medição da luz absorvida, em um ou mais comprimentos de onda, pelo meio reacional. A turbidez decorrente da lipemia influencia drasticamente na absorção da luz, por isso não é recomendável realizar os exames com amostras de soro ou plasma lipêmicos. O efeito da lipemia na mensuração de AST (aspartato aminotransferase) em uma amostra de cão está demonstrado na Tabela 2. O soro lipêmico apresentou atividade de AST abaixo do intervalo de referência da espécie (13 – 52 U/L), mas, após a remoção física da lipemia através da centrifugação em elevada rotação (14.000 rpm), o resultado obtido é quase 5 vezes superior ao intervalo de referência. A mensuração do AST é um importante indicador de doença hepática nos animais e o erro no resultado poderia comprometer o diagnóstico pelo médico veterinário.

A Labtest Diagnóstica desenvolveu no Centro de Desenvolvimento, Inovação, Ciência e Tecnologia (CDICT) o DelipVET Ref.1020, que é um produto inédito no mercado veterinário e que remove a lipemia dos soros de cães e gatos, garantindo resultados confiáveis nos exames bioquímicos e evitando a necessidade de recoleta.
O DelipVET Ref. 1020 é um reagente para o pré-tratamento de amostras lipêmicas que atua agregando as lipoproteínas pelo método de aglutinação. Após a adição do DelipVET Ref. 1020 ao soro lipêmico, o soro é centrifugado a 4.500 rpm, rotação já utilizada rotineiramente nos laboratórios. Após a centrifugação, é visualizada a formação de um sobrenadante sólido, tornando o soro límpido.
O pré-tratamento com o DelipVET foi capaz de reduzir drasticamente a concentração de triglicérides no soro, que é visualizada pela redução da turbidez do soro quando comparado ao soro lipêmico. O resultado de AST foi similar ao soro centrifugado, demonstrando a eficiência do produto em remover a lipemia das amostras e garantir resultados bioquímicos confiáveis, sem a necessidade de utilização de centrífugas específicas.

DELIPVET
Remoção da lipemia em soros de cães e gatos.
Aumento da confiabilidade dos exames bioquímicos!
– Produto inédito no mercado veterinário;
– Evita o procedimento de recoleta de sangue, normalmente estressante aos animais;
– Líquido estável e pronto para uso;
– Protocolo de simples operação;
– Os volumes podem ser modificados proporcionalmente sem prejuízo de desempenho.

Referências:
– Parreira IM & Buzin EJWK. Realização de colheita de sangue em felinos domésticos: dificuldades e soluções. Enciclopédia biosfera, Centro Científico Conhecer – Goiânia, v.8, N.14; p. – 2012.
– Tecsa Laboratórios. Manual de Coletas Pet – V.02 – Set/2017.
– Labtest. Infovet Labtest – a importância da lipemia na medicina veterinária. N°3. Out/2019.
– Labtest. Delipvet – Pré tratamento de amostras lipêmicas. Out/2019.