
por CenterLab | abr 29, 2025 | Uncategorized
Cuidar de um pet idoso é uma tarefa que exige atenção e carinho redobrados. Assim como nós, os animais envelhecem e ficam mais propensos a desenvolver doenças crônicas. Diagnosticar esses problemas precocemente é essencial para oferecer qualidade de vida e evitar complicações graves.
Os testes rápidos estão se tornando aliados poderosos. Com tecnologias acessíveis e precisas, eles ajudam tutores e veterinários a identificar sinais de alerta antes que os sintomas se agravem. Aqui, vamos abordar o papel desses testes no cuidado de pets idosos e como eles podem transformar a saúde animal.
Por que os pets idosos precisam de cuidados especiais?
Os animais de estimação envelhecem mais rapidamente que os humanos. Dependendo da espécie e raça, um pet pode ser considerado idoso a partir dos 7 anos de idade. Com o avanço da idade, o corpo passa por mudanças que afetam a saúde, como:
- Diminuição da capacidade renal.
- Alterações no metabolismo da glicose.
- Desgaste das articulações e músculos.
Essas mudanças aumentam o risco de doenças crônicas, como insuficiência renal, diabetes e artrite. No entanto, muitos desses problemas podem ser tratados, especialmente quando detectados precocemente.
O que são testes rápidos para pets?
Os testes rápidos são ferramentas diagnósticas que fornecem resultados em minutos. Eles detectam marcadores de doenças no sangue, urina ou saliva do animal, auxiliando o veterinário na tomada de decisão rápida.
Ao contrário de exames laboratoriais que podem demorar dias, os testes rápidos permitem intervenções imediatas, muitas vezes no mesmo momento da consulta.
Doenças comuns em pets idosos e como os testes rápidos ajudam
- Insuficiência renal
A insuficiência renal é uma das principais causas de mortalidade em cães e gatos idosos. Ela ocorre quando os rins não conseguem filtrar as toxinas do organismo de forma eficiente.
Sinais de alerta:
- Urina mais frequente ou em menor volume.
Como os testes rápidos ajudam:
Testes de creatinina e ureia podem detectar alterações nos rins em estágio inicial. Isso permite ajustar a dieta do pet e iniciar tratamentos antes que o quadro se torne irreversível.
- Diabetes
Assim como em humanos, a diabetes é comum em pets idosos, especialmente em gatos obesos e cães de raças predispostas.
Sinais de alerta:
- Urinar em locais incomuns.
Como os testes rápidos ajudam:
Testes de glicemia realizados no consultório identificam níveis elevados de açúcar no sangue. Com isso, o veterinário pode recomendar mudanças alimentares e, se necessário, o uso de insulina.
- Artrite
A artrite é uma condição dolorosa que afeta as articulações, reduzindo a mobilidade e o bem-estar do pet.
Sinais de alerta:
- Dificuldade para subir escadas ou caminhar.
- Redução na vontade de brincar.
Como os testes rápidos ajudam:
Testes que detectam marcadores inflamatórios indicam se há inflamação nas articulações. Isso permite iniciar terapias com medicamentos ou suplementos antes que o animal sofra limitações severas.
Benefícios dos testes rápidos no cuidado de pets idosos
Os testes rápidos oferecem vantagens que tornam o diagnóstico precoce mais acessível e eficiente. Entre os principais benefícios estão:
- Rapidez nos resultados: o diagnóstico pode ser feito na própria consulta, sem a necessidade de espera.
- Menos estresse para o pet: por serem simples e rápidos, esses testes reduzem o desconforto e a ansiedade dos animais.
- Prevenção de complicações: identificar doenças no início aumenta as chances de sucesso no tratamento.
- Redução de custos: tratar doenças precocemente é mais econômico do que lidar com complicações avançadas.
Como monitorar a saúde de pets idosos regularmente?
Além dos testes rápidos, é importante adotar uma rotina de cuidados preventivos. Aqui estão algumas dicas para manter o bem-estar do seu pet idoso:
- Consultas regulares ao veterinário: o ideal é levar seu pet para um check-up a cada seis meses.
- Dieta adequada: alimentos específicos para pets idosos ajudam a prevenir problemas de saúde.
- Atividade física moderada: exercícios leves mantêm as articulações saudáveis e evitam o ganho de peso.
- Monitoramento em casa: fique atento a mudanças de comportamento, apetite e hábitos do pet.
O futuro dos testes rápidos na saúde veterinária
A tecnologia continua avançando, e os testes rápidos estão se tornando cada vez mais acessíveis e precisos. No futuro, podemos esperar:
- Integração com dispositivos móveis: resultados de testes poderão ser enviados diretamente para aplicativos, facilitando o monitoramento.
- Automação: equipamentos modernos reduzirão ainda mais o tempo necessário para análises.
- Maior diversidade de doenças testadas: novos marcadores permitirão diagnosticar uma gama ainda maior de condições em pets.
Diagnósticos rápidos, vidas mais longas
Os testes rápidos estão transformando a saúde de pets idosos. Com eles, é possível identificar problemas como insuficiência renal, diabetes e artrite antes que se agravem, garantindo mais qualidade de vida aos nossos amigos de quatro patas.
Cuidar de um pet idoso é um ato de amor. Com a ajuda da tecnologia e da atenção dos tutores, esses animais podem envelhecer com saúde e conforto.
Referencia:
– Blog da Celer

por CenterLab | abr 29, 2025 | Uncategorized
Nos últimos anos, os testes rápidos revolucionaram o setor da saúde ao oferecer diagnósticos ágeis e acessíveis, permitindo decisões médicas mais eficazes e oportunas. Com a crescente necessidade de diagnósticos rápidos e precisos, esses dispositivos ganharam destaque em diferentes contextos clínicos, desde emergências hospitalares até triagens comunitárias e atendimento domiciliar.
Mas como esses testes são desenvolvidos e validados antes de serem comercializados? O processo envolve alta tecnologia, rigorosos protocolos científicos e aprovação de órgãos reguladores. Este artigo traz os princípios científicos, as etapas de desenvolvimento e os métodos de validação dos testes rápidos, garantindo que eles ofereçam resultados confiáveis para a prática clínica.
Os fundamentos científicos dos testes rápidos
Os testes rápidos utilizam princípios bioquímicos e imunológicos para detectar substâncias específicas em amostras biológicas, como sangue, urina e saliva. A precisão desses dispositivos depende de técnicas avançadas de reconhecimento molecular, que garantem a detecção seletiva de biomarcadores clínicos.
Imunocromatografia de fluxo lateral
A imunocromatografia de fluxo lateral é a tecnologia mais utilizada nos testes rápidos. Essa técnica permite a detecção de antígenos ou anticorpos com alta sensibilidade e especificidade. Seu funcionamento segue os seguintes passos:
– A amostra biológica é aplicada em um substrato poroso que contém partículas conjugadas com anticorpos específicos.
– Caso o biomarcador-alvo esteja presente, ele se liga ao anticorpo conjugado, formando um complexo.
– Esse complexo migra por capilaridade até a zona de detecção, onde interage com outro anticorpo imobilizado, gerando um sinal visual (linha colorida).
Essa metodologia é amplamente utilizada em testes rápidos para doenças infecciosas, como HIV, dengue e COVID-19, pois oferece um diagnóstico rápido e confiável sem a necessidade de equipamentos sofisticados.
Reações enzimáticas e colorimétricas
Os testes baseados em reações enzimáticas utilizam catalisadores biológicos para converter um substrato específico em um produto detectável visualmente. Essa tecnologia é empregada em testes como:
– Glicemia capilar – onde a glicose reage com a glicose-oxidase, produzindo uma coloração proporcional à sua concentração.
– Testes bioquímicos rápidos – que utilizam enzimas específicas para detectar substâncias como ureia e creatinina.
Essas reações são fundamentais para a obtenção de resultados quantitativos rápidos em ambientes clínicos e laboratoriais.
Amplificação molecular rápida
Com o avanço da biotecnologia, técnicas de amplificação molecular rápida têm sido incorporadas aos testes rápidos para aumentar a sensibilidade diagnóstica. Métodos como LAMP (Loop-mediated Isothermal Amplification) permitem a amplificação de DNA ou RNA em temperatura constante, sem a necessidade de termocicladores complexos, como os utilizados na PCR tradicional.
Essa abordagem tem sido essencial para o diagnóstico de doenças infecciosas, especialmente na detecção de vírus como SARS-CoV-2 e Influenza, garantindo rapidez e alta precisão.
O desenvolvimento dos testes rápidos
A criação de um teste rápido exige um processo rigoroso de pesquisa, design e validação para garantir sua eficiência e reprodutibilidade. Esse desenvolvimento segue etapas bem definidas.
1. Identificação do biomarcador-alvo
O primeiro passo no desenvolvimento de um teste rápido é a escolha do biomarcador que será detectado. Esse biomarcador deve apresentar:
– Alta especificidade – ser exclusivo da doença ou condição investigada.
– Concentração mensurável – estar presente em níveis detectáveis nas amostras biológicas.
– Estabilidade química – resistir a variações de temperatura e transporte.
Biomarcadores comuns incluem proteínas virais, enzimas, hormônios e metabólitos específicos.
2. Seleção dos reagentes biológicos
Os reagentes utilizados nos testes rápidos, como anticorpos, enzimas e nanopartículas, precisam ser altamente específicos para minimizar reações cruzadas. Os principais desafios nesta etapa incluem:
– Produção de anticorpos monoclonais – garantindo alta especificidade.
– Otimização de conjugados de nanopartículas – para aumentar a visibilidade do sinal.
– Desenvolvimento de substratos estáveis – que não degradem ao longo do tempo.
3. Design do dispositivo e otimização
Após a seleção dos reagentes, o dispositivo precisa ser projetado para garantir funcionalidade e facilidade de uso. Alguns aspectos fundamentais incluem:
– Tempo de reação ideal – geralmente entre 5 e 20 minutos.
– Volume da amostra necessário – mínimo possível para maior conveniência.
– Portabilidade e ergonomia – facilitando o manuseio em diferentes ambientes clínicos.
Testes piloto são conduzidos para verificar a robustez do design e corrigir possíveis falhas antes da validação clínica.
Processo de validação e aprovação regulatória
A validação de um teste rápido é um processo crítico para garantir sua confiabilidade antes de sua introdução no mercado. Esse processo envolve diversas análises laboratoriais e ensaios clínicos rigorosos.
Testes de precisão e especificidade
Os ensaios clínicos avaliam o desempenho do teste rápido em comparação com métodos laboratoriais tradicionais. Os principais parâmetros analisados incluem:
– Sensibilidade diagnóstica – capacidade de identificar corretamente os casos positivos.
– Especificidade diagnóstica – capacidade de evitar falsos positivos.
– Reprodutibilidade – consistência dos resultados em diferentes amostras e condições.
Estabilidade e armazenamento
Além da precisão, os testes rápidos precisam ser estáveis durante o transporte e armazenamento. Ensaios de estabilidade são realizados para avaliar fatores como:
– Resistência a variações de temperatura e umidade.
– Durabilidade dos reagentes ao longo do tempo.
– Conservação da funcionalidade em diferentes condições ambientais.
Certificações e aprovação de órgãos reguladores
Para serem comercializados, os testes rápidos precisam cumprir rigorosos requisitos de certificação estabelecidos por órgãos reguladores internacionais, como:
– ANVISA (Brasil) – regulamenta dispositivos médicos e in vitro.
– FDA (EUA) – controla a qualidade de produtos diagnósticos no mercado norte-americano.
– CE-IVD (Europa) – certificação europeia para dispositivos de diagnóstico in vitro.
Essas certificações garantem que os testes atendam aos padrões de qualidade e segurança exigidos para seu uso clínico.
O impacto dos testes rápidos na medicina moderna
A implementação de testes rápidos trouxe avanços significativos para a medicina diagnóstica, proporcionando benefícios como:
– Diagnóstico precoce e tratamento imediato – reduzindo complicações e hospitalizações.
– Descentralização dos exames laboratoriais – permitindo testes em locais remotos.
– Otimização dos custos de saúde – reduzindo despesas hospitalares e laboratoriais.
Além disso, os testes rápidos desempenham um papel essencial no monitoramento epidemiológico e na prevenção de surtos de doenças infecciosas.
Pesquisa rigorosa, validação laboratorial e certificação regulatória
Os testes rápidos representam um marco na evolução do diagnóstico clínico, combinando avanços em biotecnologia e engenharia para oferecer soluções ágeis e precisas. O processo de desenvolvimento desses dispositivos envolve rigorosa pesquisa científica, validação laboratorial e certificação regulatória, garantindo sua confiabilidade para uso clínico.
Com a crescente necessidade de diagnósticos rápidos e eficientes, a tecnologia dos testes rápidos continuará a desempenhar um papel crucial na medicina moderna.
Referência:
– Blog da Celer

por CenterLab | abr 28, 2025 | Uncategorized
A vacinação é um dos maiores marcos da história da saúde pública. Responsável por erradicar doenças, reduzir internações e salvar milhões de vidas todos os anos, ela representa muito mais do que uma medida preventiva individual — é um compromisso com a saúde coletiva.
Com o avanço da ciência e a constante vigilância epidemiológica, os calendários de vacinação precisam ser atualizados para atender às demandas de cada contexto.
Em 2025, o Ministério da Saúde anunciou mudanças importantes no Calendário Nacional de Vacinação, e a Semana Mundial da Imunização vem reforçar, mais uma vez, o quanto essa prática salva vidas — desde os primeiros momentos da vida até a terceira idade.
Por que a vacinação é tão importante?
A vacina é uma das tecnologias mais eficazes, seguras e acessíveis para a prevenção de doenças infecciosas.
Sua importância se estende por diversos aspectos:
- Redução de hospitalizações e óbitos:
Doenças como poliomielite, sarampo, rubéola, meningite e hepatite A, já foram causas de mortes em larga escala no passado. Com a vacinação, não apenas sua ocorrência caiu drasticamente, como as formas graves também diminuíram.
- Custo-efetividade
A vacinação é um dos investimentos mais eficazes do ponto de vista econômico. Afinal, prevenir é sempre mais barato — e mais seguro — do que tratar!
- Proteção individual e coletiva:
Ao vacinar-se, a pessoa se protege e também protege quem está ao seu redor, especialmente aqueles que não podem receber determinadas vacinas por questões médicas.
- Prevenção de doenças emergentes e reemergentes
Em um mundo globalizado, com constante movimentação de pessoas e mudanças ambientais, o risco de surtos e pandemias é real.
A vacinação é uma barreira científica fundamental contra essas ameaças. E um exemplo recente foi a pandemia da COVID-19.
Mudanças no Calendário Nacional de Vacinação 2025
Com base em evidências científicas e estudos recentes, o Ministério da Saúde promoveu ajustes relevantes:
- COVID-19:
O imunizante segue no calendário com recomendações específicas por faixa etária e grupos de risco.
A medida reforça que a COVID-19 continua sendo uma preocupação de saúde pública e que a proteção precisa ser mantida.
- Influenza:
Agora faz parte do calendário para crianças entre 6 meses e 5 anos, além de gestantes, idosos e outros grupos prioritários.
É sempre bom lembrar que a gripe pode ter complicações graves — e a vacina é essencial para evitá-las.
- Rotavírus:
Houve ampliação da faixa etária para administração das doses:
1ª dose: entre 2 meses até 11 meses e 29 dias
2ª dose: até 23 meses e 29 dias
O objetivo é garantir proteção contra essa importante causa de diarreia grave em bebês.
- Poliomielite:
A dose de reforço com a vacina oral poliomielite bivalente (VOPb) foi substituída por uma dose da vacina inativada (VIP) aos 15 meses.
Essa mudança busca eliminar o uso da VOPb no Brasil, alinhando o país à estratégia global de erradicação da pólio.
Semana Mundial da Imunização 2025
24 a 30 de abril | Tema: “Imunização para todos é humanamente possível”
Promovida pela Organização Mundial da Saúde (OMS), a campanha de 2025 reforça o acesso igualitário à imunização em todas as fases da vida.
A ideia é clara: todas as pessoas, em todos os lugares, devem ter acesso à vacinação — um direito humano fundamental e uma ferramenta indispensável para sistemas de saúde resilientes.
A OMS ainda alerta que mais de 25 milhões de crianças deixaram de receber vacinas essenciais nos últimos anos, especialmente durante a pandemia. Recuperar essa cobertura é uma prioridade global.
E o papel dos laboratórios nisso tudo?
Os laboratórios clínicos também são protagonistas nesse cenário. Eles são fundamentais para:
- Confirmar diagnósticos de doenças imunopreveníveis.
- Realizar triagens sorológicas.
- Monitorar a resposta imunológica pós-vacinação.
- Garantir dados epidemiológicos confiáveis.
Investir em testes de alta qualidade, automatizados e precisos — como os oferecidos pela Labtest Virtue — é contribuir diretamente com estratégias de imunização mais eficazes.
Ou seja, em um cenário de avanços tecnológicos, novos desafios sanitários e maior acesso à informação, vacinar-se continua sendo um gesto de responsabilidade e cuidado — consigo mesmo e com os outros.
As mudanças no calendário de 2025 mostram que a ciência segue atenta e em movimento, e a Semana Mundial da Imunização nos convida a refletir: Como posso contribuir para um futuro mais saudável e justo para todos?
A resposta pode começar com uma simples pergunta ao médico ou uma visita ao posto de saúde mais próximo. Porque vacinar é um ato de esperança. E de humanidade.
Referência:
– Blog da Labtest

por CenterLab | abr 25, 2025 | Uncategorized
Autor: Jessyca Silva
Segundo o Instituto Nacional de Câncer (INCA), no Brasil, estima-se que haja 11.540 novos casos de leucemia por ano, entre 2023 e 2025. A leucemia ocupa a décima posição entre os tipos de câncer mais comuns no Brasil, quando excluídos os tumores de pele não melanoma.
A leucemia é um tipo de câncer nos glóbulos brancos, normalmente sem causa conhecida. Ela faz com que células doentes se acumulem na medula óssea e tomem o lugar das células do sangue que são saudáveis.
A medula óssea é a responsável pela produção das células que dão origem aos glóbulos brancos, que são os leucócitos, aos glóbulos vermelhos, que são as hemácias ou eritrócitos e as plaquetas. Na leucemia, uma célula sanguínea que ainda não atingiu a maturidade sofre uma mutação genética que a transforma em uma célula cancerosa. Essa célula anormal não funciona de forma adequada, multiplica-se mais rápido e morre menos do que as células saudáveis. Dessa forma, as células saudáveis do sangue na medula óssea vão sendo substituídas por células cancerosas anormais.
Existem mais de 12 tipos de leucemia, tendo como principais, quatro tipos primários, são elas: leucemia mielóide aguda (LMA), leucemia mielóide crônica (LMC), leucemia linfocítica aguda (LLA) e leucemia linfocítica crônica (LLC).
Nas leucemias agudas, há um crescimento rápido e desordenado dos glóbulos brancos, gerando um acúmulo de células imaturas, chamadas blastos, e a doença se agrava em um curto intervalo de tempo.
Nas leucemias crônicas, também ocorre a multiplicação desordenada dos glóbulos brancos, mas a progressão é lenta, podendo levar meses ou até anos para se agravar. No início da doença, as células leucêmicas ainda conseguem desempenhar parte das funções dos glóbulos brancos normais. A doença geralmente é descoberta em exames de sangue de rotina.
O diagnóstico é baseado na avaliação do sangue periférico e da medula óssea. A presença de 20% ou mais de blastos no aspirado da medula óssea é um dos critérios para definição da leucemia e auxilia na diferenciação entre seus subtipos.
A seguir, descreveremos os principais exames utilizados no diagnóstico da doença:
– Hemograma: principal exame de triagem, que, expõe o aumento ou diminuição dos glóbulos brancos, glóbulos vermelhos, plaquetas e a presença de Blastos;
– Microscopia sanguínea medular – Mielograma: apresenta hipercelularidade medular devido ao aumento do número de Blastos;
– Imunofenotipagem: consiste na pesquisa de marcadores de membrana ou citoplasma por meio da citometria de fluxo, considerado padrão-ouro na diferenciação entre linhagem mieloides e linfoide.
– Análise citogenética e molecular: apresenta a anormalidade presente no clone leucêmico e, de acordo com seus resultados, define o tratamento e prognóstico dos pacientes.
A Centerlab, em parceria com a Nihon Kohden, possuem uma linha completa de equipamentos hematológicos. O Celltac G MEK-9100K e Celltack G+ MEK-9200 são analisadores de alta performance que oferecem resultados precisos e rápidos para a contagem e classificação das células sanguíneas. O destaque principal dos analisadores está nas tecnologias DynaHelix Flow e DynaScatter Laser que permitem a contagem diferencial em cinco partes, além da capacidade de identificar bastões e reticulócitos.
A tecnologia DynaHelix Flow utiliza um fluxo de invólucro e giratório para contar células sanguíneas com precisão. Esta tecnologia exclusiva reduz a “reentrada” das células sanguíneas após a passagem pela abertura de contagem porque o fluxo giratório empurra as células para o caminho de drenagem. Isso é muito eficaz, especialmente para amostras de baixo volume celular.
Figura 1 : Tecnologia DynaHelix Flow

A tecnologia DynaHelix Flow utiliza um fluxo de invólucro e giratório para contar células sanguíneas com precisão. Esta tecnologia exclusiva reduz a “reentrada” das células sanguíneas após a passagem pela abertura de contagem porque o fluxo giratório empurra as células para o caminho de drenagem. Isso é muito eficaz, especialmente para amostras de baixo volume celular.
Figura 2 : Tecnologia DynaScatter Laser
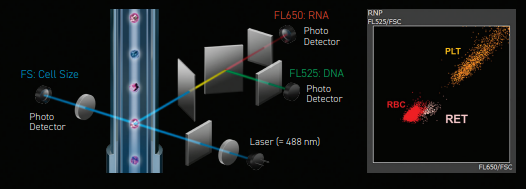
A tecnologia DynaScatter Laser foi inicialmente desenvolvida para Diff de 5 partes, com apenas uma fonte de laser. No Celltac G+, um laser azul de 488 nm foi recentemente integrado à tecnologia para medição dos reticulócitos.
Os resultados podem ser analisados graficamente através do Scattergram. Três parâmetros podem ser observados, são eles: tamanho, complexidade e granularidade.
Figura 3 : Matriz tridimensional
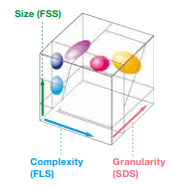
Figura 4 : Análise de resultado – Scattergram

Figura 5 : Celltac G+ MEK – 9200

Deseja levar seu laboratório a um novo nível? Conheça nossa linha de analisadores hematológicos e descubra como eles podem transformar sua rotina. Fale com nossa equipe pelo e-mail vendas@centerlab.com.br e encontre a solução ideal para você!
REFERÊNCIAS
- INCA, Instituto Nacional do Câncer. Disponível em <www.inca.gov.br/> Acesso em 15 de Abril de 2025.
- Fundação do Câncer. Disponível em <www.cancer.org.br/ >Acesso em 17 de Abril de 2025.
- NIHON KOHDEN .Disponível< https://br.nihonkohden.com/pt-br/products/invitro-diagnostics/5part-diff-hematology-analyzers/celltac-g-mek-9100> Acesso em 16 de Abril de 2025.
- NIHON KOHDEN. Disponível em < https://br.nihonkohden.com/pt-br/products/invitro-diagnostics/5part-diff-hematology-analyzers/celltac-g-mek-9200> Acesso em 22 de Abril de 2025.

por CenterLab | abr 11, 2025 | Uncategorized
Autor: Pedro Thadeu Rocha Salles
O hemograma automatizado é um exame simples, acessível e amplamente utilizado nas análises clínicas. Apesar de sua execução ser relativamente fácil, ele fornece informações valiosas sobre o estado geral de saúde do paciente. Graças à ampla variedade de parâmetros avaliados, é possível estabelecer diversas relações e correlações, permitindo uma interpretação mais abrangente dos resultados.
Nesse contexto, pesquisadores têm investigado novos marcadores inflamatórios derivados de parâmetros já presentes no laudo do hemograma, como a razão neutrófilo-linfócito (NLR neutrophil-to-lymphocyte ratio).
O NLR é calculado pela divisão entre o número de neutrófilos e o número de linfócitos presentes no sangue. Em situações inflamatórias, a própria fisiologia da inflamação provoca danos celulares que resultam em um aumento mais expressivo na contagem de neutrófilos em relação aos linfócitos. Os neutrófilos desempenham um papel central nesse processo, sendo responsáveis pela fagocitose de células necróticas e de agentes infecciosos.
Estudos recentes indicam que o NLR pode contribuir para o diagnóstico de diversas doenças inflamatórias. No entanto, devido à natureza inespecífica das células envolvidas, esse marcador não apresenta especificidade para nenhuma patologia em particular, limitando-se a fornecer informações relevantes sobre o estado inflamatório geral do organismo em exames de rotina.
Nalbant et al. (2019) conduziram um estudo sobre a relevância do NLR no diagnóstico da COVID-19 e observaram que pacientes com NLR ≥ 2,4 apresentavam uma probabilidade 20,5 vezes maior de estarem infectados, em comparação com aqueles cuja NLR era ≤ 2,4. Esses achados indicam que o NLR é um parâmetro promissor e independente na avaliação de pacientes com COVID-19, podendo contribuir para o diagnóstico precoce da doença.
Teixeira et al. (2024) revisaram dados de pacientes com metástases ósseas em ossos longos, correlacionando os marcadores NLR e PLR (platelet-to-lymphocyte ratio) com a incidência de complicações e com as taxas de sobrevida pós-operatória. Os autores observaram que níveis elevados de NLR e PLR estão associados a uma menor sobrevida em pacientes submetidos a tratamento cirúrgico para metástase óssea, especialmente após os três primeiros meses do pós-operatório.
Tokgoz et al. (2013) investigaram a relação entre a razão neutrófilos-linfócitos (NLR) e a mortalidade em curto prazo em casos de acidente vascular cerebral agudo, concluindo que a NLR é um preditor significativo de mortalidade. Uma NLR elevada no momento da admissão pode ser um fator relevante na definição do tratamento clínico.
Embora o NLR seja um marcador simples e acessível, ele deve ser interpretado em conjunto com outros achados clínicos e laboratoriais, pois fatores como estresse, uso de medicamentos e outras condições médicas podem influenciar seus valores.
Em resumo, o NLR é uma ferramenta útil na prática clínica para avaliar o estado inflamatório e imunológico dos pacientes, contribuindo para o diagnóstico e o prognóstico de diversas doenças.
Pensando em inovação e eficiência, a Centerlab, em parceria com a Nihon Kohden, trouxe ao Brasil o que há de mais avançado no mercado japonês em soluções para diagnóstico clínico. Um dos destaques é o lançamento do Celltac Alpha Plus (MEK-1305), um analisador hematológico com diferencial de 3 partes e capacidade para realizar a análise da velocidade de hemossedimentação (VHS), fornecendo resultados em apenas 2 minutos por meio da tecnologia CiRHEX, sem a necessidade de tubos ou reagentes adicionais.
Além disso, o equipamento já inclui o cálculo automático do NLR integrado à liberação de resultados, tornando-se uma ferramenta poderosa no auxílio ao diagnóstico de condições inflamatórias dois grandes diferenciais que se somam à análise do hemograma de 3 partes.
Figura 1: Celltac Alpha Plus (MEK-1305)

REFERÊNCIAS:
Nalbant A, Kaya T, Varim C, Yaylaci S, Tamer A, Cinemre H. Can the neutrophil/lymphocyte ratio (NLR) have a role in the diagnosis of coronavirus 2019 disease (COVID-19)?. Rev Assoc Med Bras [Internet]. 2020Jun;66(6):746–51. Available from: https://doi.org/10.1590/1806-9282.66.6.746
Martins EC, Silveira L da F, Viegas K, Beck AD, Fioravantti G, Cremonese RV, et al.. Razão neutrófilo-linfócito no diagnóstico precoce de sepse em unidade de terapia intensiva: um estudo de caso-controle. Rev bras ter intensiva [Internet]. 2019Jan;31(1):64–70. Available from: https://doi.org/10.5935/0103-507X.20190010
Santos HO, Izidoro LFM. Neutrophil-Lymphocyte Ratio in Cardiovascular Disease Risk Assessment. Int J Cardiovasc Sci [Internet]. 2018Sep;31(5):532–7. Available from: https://doi.org/10.5935/2359-4802.20180038
PASQUALOTO, L. B. et al. Avaliação das razões neutrófilo-linfócito (NLR), neutrófilo-plaqueta (NPR) e plaqueta-linfócito (PLR) em pacientes pediátricos com ou sem trombocitopenia imune primária (PTI). Hematology, Transfusion and Cell Therapy, v. 46, supl. 4, p. S547–S548, 2024. DOI: https://doi.org/10.1016/j.htct.2024.09.918
Teixeira MS, Ribas CAPM, Franck CL, Tabushi FI, Teixeira AVR, Mello GJP, Carmo AB da C, Santos CEO dos, Nascimento-Filho GO do, Collaço LM. NEUTROPHIL-LYMPHOCYTE RATIO (NLR) E PLATELET-LYMPHOCYTE RATIO (PLR) PODEM SER INDICADORES DE PROGNÓSTICO PARA COMPLICAÇÕES OPERATÓRIAS E SOBREVIDA EM METÁSTASES ÓSSEAS? [Internet]. SciELO Preprints. 2024 [citado 8º de abril de 2025]. Disponível em: https://preprints.scielo.org/index.php/scielo/preprint/view/8885
TOKGOZ, Serhat et al. Neutrophil lymphocyte ratio as a predictor of stroke. Journal of Stroke and Cerebrovascular Diseases, v. 22, n. 7, p. 1169–1174, 2013. Disponível em: https://doi.org/10.1016/j.jstrokecerebrovasdis.2013.01.011. Acesso em: 8 abr. 2025.










