
por CenterLab | fev 2, 2026 | Uncategorized
O Fevereiro Roxo é uma campanha de conscientização sobre doenças e a importância de fazer o correto diagnóstico e tratamento. A campanha é focada na conscientização sobre 3 doenças incuráveis: o Lúpus, a Fibromialgia e o Alzheimer.
Mas por que 3 doenças que, aparentemente, não têm nada em comum?
Porque todas são condições para as quais a medicina ainda não tem cura, mas o diagnóstico precoce ajuda a manter a qualidade de vida dos pacientes. O mês de conscientização, então, pretende levar informações sobre as doenças, os sintomas e os tratamentos disponíveis. Entenda um pouquinho mais sobre cada uma:
Doença de Alzheimer
O Alzheimer é uma doença que provoca perda da capacidade cognitiva, memória e demência por conta do acúmulo da proteína beta-amiloide no cérebro do seu portador. Atinge especialmente os idosos e, muitas vezes, pode ser confundida com sintomas normais da idade, sendo considerada, por essa razão, uma doença de difícil diagnóstico.
A doença de Alzheimer evolui lenta e gradualmente, afetando cada vez mais regiões do cérebro e trazendo mais prejuízos para a vida do paciente, que, nos estágios finais, pode precisar de assistência para realizar funções básicas, como tomar banho.
Como as outras doenças combatidas no Fevereiro Roxo, o Alzheimer ainda não tem cura e o entendimento sobre o modo que afeta o organismo, apesar dos avanços dos últimos anos, continua sendo pouco.
É uma das doenças que mais cresce em diagnósticos no mundo. Um estudo da Universidade Johns Hopkins aponta que, até 2050, mais de 100 milhões de pessoas terão Alzheimer.
Fibromialgia
A fibromialgia é uma doença reumatológica que acomete por volta de 3% da população brasileira, em sua maioria mulheres. A principal característica é uma dor muscular crônica e generalizada acompanhada de sintomas como fadiga, alterações de sono, memória e humor. Infelizmente, a fibromialgia não tem cura e a medicina ainda não entende muito bem como a doença opera dentro do corpo humano. Sabe-se que, sem tratamento, ela pode evoluir para incapacidade física e limitação funcional, complicações com bastante impacto sobre a qualidade de vida do paciente.
Ainda assim, com o tratamento adequado, que envolve tanto o uso de medicamentos quanto a prática de terapias, como fisioterapia e acupuntura, é possível que o paciente tenha uma grande melhora na qualidade de vida e possa viver normalmente.
Lúpus
O nome científico é “Lúpus Eritematoso Sistêmico” (LES) e é considerado uma doença inflamatória autoimune que pode afetar diversos órgãos e tecidos do corpo, como a pele, as articulações, os rins e o cérebro.
É considerada uma doença autoimune, pois ocorre quando o próprio sistema imunológico ataca tecidos saudáveis do corpo por engano. Em casos mais graves, especialmente se não for tratado adequadamente, o lúpus pode matar.
Ainda não se sabe ao certo qual a causa e o que faz com que o sistema imunológico ataque os tecidos saudáveis do corpo, entretanto, estudos presentes na literatura médica e científica indicam que as doenças autoimunes podem acontecer devido a uma combinação de fatores hormonais, infecciosos, genéticos e ambientais. Normalmente, a pessoa descobre que tem lúpus após ter uma crise desencadeada por algum desses gatilhos:
• A exposição à luz solar de forma inadequada e em horários inapropriados;
• Infecções, que podem iniciar o lúpus ou causar uma recaída da doença;
• O uso de alguns antibióticos, medicamentos usados para controle de convulsões e pressão alta.
Lema: “Se não houver cura que, no mínimo, haja conforto”
O lema do Fevereiro Roxo tem tudo a ver com as doenças sobre as quais quer conscientizar. Nenhuma das 3 (Doença de Alzheimer, Lúpus e Fibromialgia) tem cura. Entretanto, o fato de uma doença não ter cura não significa que o portador não possa ter qualidade de vida. É exatamente esse o gancho da campanha. Dar mais atenção ao bem-estar, mantendo uma rotina saudável, compartilhando informações e mostrando que o tratamento deve ser encarado como uma mudança necessária na vida do paciente.
Referências: mpgo, Fevereiro Roxo: o mês de alerta sobre Alzheimer, Lúpus e Fibromialgia. Disponível em: https://www.mpgo.mp.br/portal/conteudo/fevereiro-roxo-o-mes-de-alerta-sobre-alzheimer-lupus-e-fibromialgia. Acesso em: 02 fev 2026

por CenterLab | fev 2, 2026 | Informativos
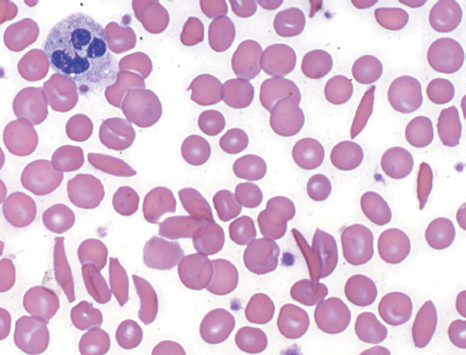
O esfregaço de sangue, também conhecido como distensão sanguínea ou ainda extensão sanguínea, é um teste realizado em hematologia para a contagem e a identificação de anormalidades nas células do sangue. O teste consiste na extensão de uma fina camada de sangue sobre uma lâmina de microscopia que, após corada, é analisada em microscópio.
O esfregaço sanguíneo geralmente é feito quando solicitado o hemograma ao paciente. Seu objetivo principal é analisar a morfologia das células, fornecer informações sobre a estimativa do número de leucócitos e plaquetas, investigar problemas hematológicos, distúrbios encontrados no sangue e eventualmente parasitas, como o Plasmodium, causador da malária.
Um esfregaço de sangue pode fornecer informações importantes sobre o paciente, auxiliando o médico no diagnóstico de doenças relacionadas ao sangue, por exemplo as anemias, e outras condições médicas, tais como infecções.
Apesar dos avanços em hematologia, na área de automação e uso de metodologias moleculares, um teste aparentemente simples como este ainda é indispensável. O primeiro passo para se obter resultados confiáveis é a confecção de um bom esfregaço de sangue e, para tanto, é necessário empregar as técnicas corretas.
Técnica de esfregaço de sangue
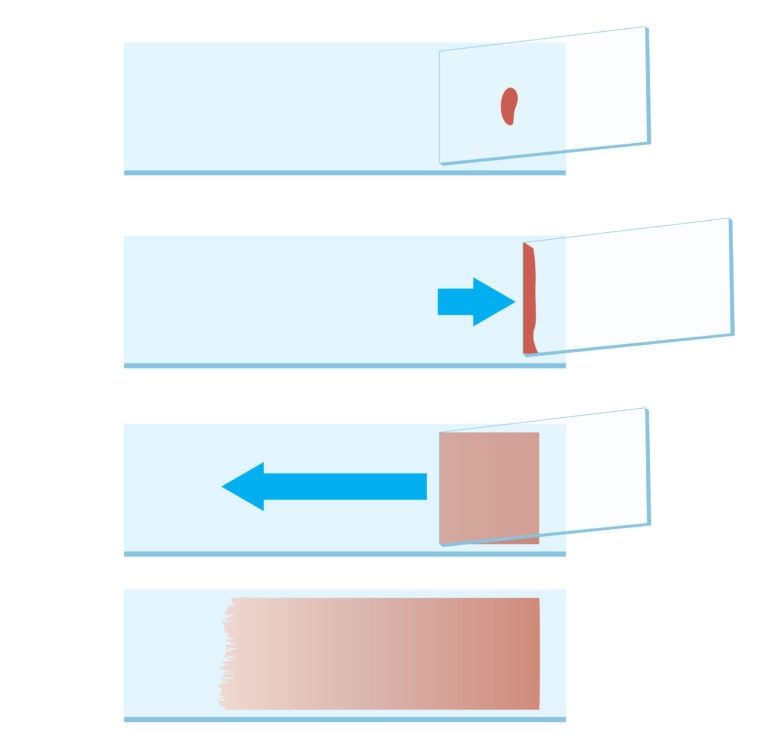
O método de preparação para demonstrar melhor os tipos celulares do sangue periférico é o esfregaço de sangue. Uma gota de sangue é colocada diretamente sobre uma lâmina de vidro e espalhada em uma camada fina pela sua superfície. Isso é obtido espalhando-se a gota de sangue com a borda de uma lâmina histológica ao longo de outra lâmina, com o objetivo de produzir uma monocamada de células.
Vamos ao passo a passo para realizar o teste:
- Apoiar a lâmina de microscopia, já com a identificação do paciente, sobre uma superfície limpa. Certificar-se de que a lâmina tem boa qualidade e não está suja ou possui vestígios de gordura, o que pode prejudicar o teste.
- Colocar uma pequena gota de sangue próxima a uma das extremidades da lâmina.
- Com o auxílio de outra lâmina, colocar a gota de sangue em contato com sua borda. Para isso a lâmina extensora deve fazer um movimento para trás tocando a gota com o dorso em um ângulo 45°.
- O sangue da gota irá se espalhar pela borda da lâmina extensora por capilaridade.
- A lâmina deve então deslizar suave e uniformemente sobre a outra, em direção oposta a extremidade em que está a gota de sangue. O sangue será “puxado” pela lâmina.
- Depois de completamente estendido, o sangue forma uma película sobre a lâmina de vidro.
- Deve-se deixar que o esfregaço seque sem nenhuma interferência.
- Seguir para o passo de coloração.
Fonte: KASVI
É necessário esfregar uma lâmina sobre a outra rapidamente, antes que o sangue seque ou coagule. Uma pressão excessiva ou qualquer movimento de parada durante esse processo pode comprometer o esfregaço.
É importante lembrar também que a espessura da película é determinada, em grande parte, pelo ângulo formado entre as lâminas no momento da extensão da gota de sangue. Ângulos maiores que 45°, por exemplo, produzem extensões espessas e curtas, dificultando posteriormente a visualização das células.
COLORAÇÃO DE ESFREGAÇO DE SANGUE
Para a técnica de esfregaço sanguíneo é utilizada uma mistura especial de corantes para tingir todas as células sanguíneas. Existem muitas variações como a coloração de Leishman, Giemsa, Wright ou May-Grünwald. Tratam-se de modificações da coloração a base de corantes Romanovsky.
A denominação confere ao médico russo Dmitri Leonidovich Romanowsky os créditos pelo desenvolvimento do método, em 1891. A mistura de corantes inclui um corante básico e um corante ácido, consistindo basicamente em azul de metileno e eosina Y (ou similar).
A afinidade das estruturas celulares por corantes específicos ou por combinações de corantes dessa mistura proporciona uma visualização diferenciada das células sanguíneas.
OBSERVAÇÃO DA LÂMINA
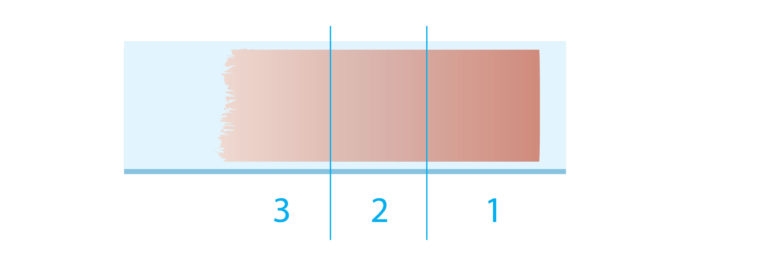
- Cabeça da lâmina: região imediatamente após o local em que estava a gota sanguínea. Nessa região, com frequência, há aumento do número de leucócitos (principalmente de linfócitos).
- Corpo da lâmina: região intermediária entre cabeça e cauda. É nessa região que os leucócitos, hemácias e plaquetas estão distribuídas de forma mais homogênea. É a área de escolha para a análise qualitativa e quantitativa da distensão sanguínea.
- Cauda da lâmina: região final da distensão sanguínea. Nessa região, há encontro de alguns esferócitos e elevação de monócitos e granulócitos, que podem apresentar maior distorção morfológica.
Fonte: KASVI
APLICAÇÃO DO ESFREGAÇO DE SANGUE
Algumas vezes é possível realizar um diagnóstico definitivo a partir de um esfregaço de sangue. Porém, rotineiramente ele serve como uma indicação/base para que sejam realizados outros testes confirmatórios.
Existem muitas doenças que podem ter efeito sobre o número e tipo de células sanguíneas produzidas, sua função e vida útil. Embora geralmente apenas as células maduras normais sejam liberadas na corrente sanguínea, algumas circunstâncias podem forçar a medula óssea a liberar células imaturas e/ou malformadas no sangue.
O teste de esfregaço pode indicar uma série de deficiências, apontando alterações e anormalidades nessas células sanguíneas. Várias doenças podem ser identificadas como os diversos tipos de anemia, trombositose, malária, leucemia, linfomas ou insuficiência da medula óssea e outras.
Fonte: KASVI

por CenterLab | jan 30, 2026 | Uncategorized
O segundo mês do ano é dedicado à campanha Fevereiro Laranja, que tem como objetivo conscientizar as pessoas sobre a leucemia e a importância da doação de medula óssea. Atualmente, essa doença ocupa a nona posição nos tipos de câncer mais comuns em homens e a 11ª em mulheres. Dados do Instituto Nacional de Câncer (InCA) apontam que, para cada ano do triênio 2020-2022, serão diagnosticados, no Brasil, mais de 10 mil casos novos de leucemia, sendo 5.920 em homens e 4.890 em mulheres.
A médica hematologista Giovanna Durigon, que atua no Hospital Universitário Professor Polydoro Ernani de São Thiago, da Empresa Brasileira de Serviços Hospitalares (Ebserh), vinculada ao Ministério da Educação (MEC), ressaltou a relevância do Fevereiro Laranja tanto para alertar sobre possíveis sintomas quanto para tratar da prevenção, para conscientizar sobre a necessidade de exames e, principalmente, sobre a importância da doação de medula óssea. “O tratamento é basicamente quimioterápico, mas as indicações de transplante de medula são muito positivas, principalmente no caso de pacientes jovens”, explicou.
O transplante de medula óssea é indicado em casos de alto risco. O primeiro passo é a investigação dos familiares de primeiro grau do paciente em busca de compatibilidade. Caso isso não ocorra, é registrada a necessidade em um banco de medula. Os doadores voluntários são examinados e os resultados também vão para esse banco. No momento em que surge a compatibilidade entre o doador e o paciente, é feito o procedimento de coleta do material. A doação é importante, pois a chance de encontrar doadores compatíveis é relativamente baixa.
Tipos de transplante
Hoje, existem dois tipos principais de transplante de medula: o autólogo e o alogênico. O autólogo é aquele em que o próprio indivíduo é doador das células-tronco que são coletadas antes que ele seja submetido a sessões de quimioterapia, com a finalidade de destruir a medula doente e eliminar o câncer. Após essa fase, é feita a infusão das células-tronco que foram retiradas do paciente.
No tipo alogênico, as células-tronco são de um doador. Nesse caso, é sempre investigada a compatibilidade entre membros da família. Se não houver familiar compatível, é preciso buscar um doador nos bancos de medula óssea.
Para ser doador, basta ter entre 18 e 55 anos, apresentar boas condições de saúde, não ter apresentado ou estar em tratamento de câncer, doenças no sangue, no sistema imunológico ou ainda doenças infecciosas e se cadastrar em um hemocentro.
Ao fazer o cadastro, o doador faz a coleta de 5 ml de sangue para testes de compatibilidade e o resultado fica arquivado no cadastro de medula óssea. Caso o doador seja compatível com algum paciente da lista de espera, ele será convidado a fazer a doação.
A doença
A leucemia é um tipo de câncer que causa o crescimento acelerado e anormal nas células do sangue, responsáveis pela defesa do organismo, os leucócitos. O diagnóstico precoce e o tratamento adequado aumentam as chances de cura, e, com isso, os especialistas alertam para sintomas como anemia, cansaço e fadiga, queda de imunidade, baixa na contagem de plaquetas, infecção, febre, hematomas e sangramentos espontâneos.
O diagnóstico é feito por meio de exames laboratoriais, como o hemograma, mas deve incluir ainda exames de bioquímica, de coagulação, além de mielograma, imunofenotipagem e cariótipo, que são os exames de medula óssea.
Referências: GOV.BR, Campanha Fevereiro Laranja busca conscientizar sobre a leucemia. 31/10/2022. Disponível em: https://portal.pucrs.br/noticias/saude/5-dicas-para-cuidar-da-saude-mental-e-emocional-o-ano-todo/ . Acesso em: 02 fev 2026

por CenterLab | jan 26, 2026 | Uncategorized
Autor: Larissa Luana Dias Silva
A microbiologia é uma área fundamental da saúde pública, dedicada ao estudo, à identificação e à análise de bactérias, vírus, fungos e parasitas associados às doenças infecciosas, bem como à avaliação
dos fármacos eficazes para o seu controle. Dessa forma, desempenha papel central no diagnóstico laboratorial das infecções e no adequado direcionamento da terapêutica antimicrobiana.
Do ponto de vista gerencial, uma atuação eficaz da microbiologia impacta diretamente a redução dos custos hospitalares, ao evitar terapias prolongadas, minimizar o uso inadequado de antimicrobianos,
prevenir infecções relacionadas à assistência à saúde e reduzir as taxas de reinternação. Assim, a microbiologia não apenas contribui para a melhoria da qualidade da assistência ao paciente, como também promove maior eficiência operacional, sustentabilidade e racionalização dos recursos hospitalares.
No contexto da prática microbiológica, as técnicas manuais tradicionalmente utilizadas para a identificação de bactérias e fungos, bem como para a realização de provas bioquímicas, desempenharam por muitos anos papel central no diagnóstico das infecções. Esses métodos baseiam-se em etapas sequenciais, como cultivo, observação morfológica, coloração e testes bioquímicos, com interpretação visual dos resultados, exigindo elevado nível de expertise técnica, maior tempo de execução e intensa intervenção manual.
Apesar de sua importância histórica e comprovada eficácia, os métodos manuais apresentam limitações relevantes, como maior variabilidade inter-observador, risco aumentado de erros operacionais, tempo prolongado para a liberação dos resultados e dificuldades na padronização dos processos. Além disso, demandam maior carga de trabalho da equipe técnica, maior consumo de insumos e maior exposição ocupacional a agentes biológicos, impactando negativamente a produtividade e os custos operacionais do laboratório.
Em contraste, as soluções automatizadas em microbiologia representam um avanço significativo ao integrar, de forma rápida, padronizada e altamente confiável, a identificação microbiana e os testes de sensibilidade aos antimicrobianos. Essas tecnologias utilizam reagentes específicos e algoritmos avançados de análise, permitindo a identificação precisa de bactérias e fungos, bem como a determinação do perfil de sensibilidade antimicrobiana em tempo significativamente reduzido quando comparado aos métodos manuais.
Como exemplo de solução automatizada, o sistema VITEK® 2 destaca-se por seu formato compacto e pela disponibilidade de painéis específicos para a identificação de bactérias e fungos, além de painéis de testes de sensibilidade antimicrobiana padronizados para a realidade brasileira. O sistema conta ainda com o Advanced Expert System™ (AES), que utiliza um banco de dados amplo e em constante atualização, abrangendo mais de 15.000 combinações entre microrganismos e antimicrobianos, além de mais de 3.800 fenótipos reconhecidos.
Figura 1: Plataformas VITEK®

VITEK 2 COMPACT PRO
 Fonte: https://www.centerlab.com/vitek-2-compact-34112/p
Fonte: https://www.centerlab.com/vitek-2-compact-34112/p
De acordo com o estudo realizado por Paim et al. (2016), o sistema automatizado VITEK® apresentou alta acurácia global (94,7%) na identificação de microrganismos isolados de hemoculturas, com excelente desempenho para bacilos gram-negativos e leveduras, demonstrando elevada concordância com métodos convencionais manuais e genotípicos.
Adicionalmente, estudos sobre a implementação da automação total em microbiologia clínica demonstram impacto positivo tanto nos custos operacionais quanto na qualidade do atendimento hospitalar. Conforme descrito por Culbreath et al. e por estudo multicêntrico publicado no Journal of Clinical Microbiology, a automação laboratorial resultou em aumento expressivo da produtividade, redução do custo por amostra em até 47% e economias anuais que podem ultrapassar US$ 1 milhão, além de significativa redução do tempo de liberação dos resultados, favorecendo decisões clínicas mais rápidas, uso mais racional de antimicrobianos e melhores desfechos para os pacientes.
A partir desse contexto, observa-se que a automação em microbiologia representa não apenas um avanço técnico-científico, mas também uma oportunidade estratégica para instituições de saúde, ao combinar maior agilidade diagnóstica, padronização de processos e confiabilidade dos resultados com redução de custos operacionais e otimização de recursos humanos. Soluções automatizadas, como o VITEK®, contribuem para decisões clínicas mais rápidas e assertivas, melhorando o cuidado ao paciente e, simultaneamente, gerando valor econômico e competitividade para o laboratório e para o hospital.
Com o objetivo de prestar serviços de excelência, priorizando a experiência do paciente e contribuindo para a melhoria da saúde coletiva, a Centerlab e a bioMérieux, líder mundial em diagnóstico in vitro, anunciaram uma nova parceria estratégica. A partir dessa colaboração, os equipamentos de automação em microbiologia passam a integrar o portfólio da Centerlab, ampliando e fortalecendo a oferta de soluções e serviços de alta qualidade. Essa iniciativa visa promover a saúde e o bem-estar do paciente, reafirmando o compromisso de ambas as empresas com a excelência diagnóstica.
REFERÊNCIAS:
PAIM et al. (2016):
MONTEIRO, A. C. M. et al. Comparison of methods for the identification of microorganisms isolated from blood cultures. Annals of Clinical Microbiology and Antimicrobials, v. 15, p. 45, 2016. DOI: 10.1186/s12941-016-0158-9.
CULBREATH et al. (2021):
CULBREATH, K.; PIWONKA, H.; KORVER, J.; NOORBAKHSH, M. Benefits derived from full laboratory automation in microbiology: a tale of four laboratories. Journal of Clinical Microbiology, v. 59, n. 3, e01969-20, 2021. DOI: 10.1128/JCM.01969-20.

por CenterLab | jan 7, 2026 | Uncategorized
A saúde mental no trabalho, está se tornando um tema que vem ganhando destaque nos últimos anos, devido ao grande aumento de transtornos mentais na humanidade. Para promover um bom ambiente de trabalho, a saúde do colaborador deve ser priorizada, protegida e promovida.
No mundo, uma em cada oito pessoas vive com algum tipo de transtorno mental, segundo dados da Organização Mundial da Saúde (OMS). Quase 60% dos casos são de ansiedade (31%) e depressão (28,9%), condições que cresceram 26% e 28%, respectivamente, desde a pandemia da covid-19. Ainda, segundo a OMS, o ambiente profissional é um dos principais para a adoção de medidas que previnam problemas de saúde mental.
Sem que se aborde o tema de forma adequada, a Organização Mundial da Saúde alerta para impactos sobre o mercado de trabalho e a sociedade: perda de produtividade, maior risco de acidentes, redução de receitas, desemprego e elevação de custos sociais.
Para se ter uma ideia, no mundo, estima-se que 12 bilhões de dias de trabalho são perdidos, anualmente, em decorrência de depressão e ansiedade. A conta contempla absenteísmo, presenteísmo (quando as pessoas vão para o trabalho, mas têm baixo desempenho) e rotatividade de pessoal.
O Relatório Global de Saúde Mental, divulgado pela OMS em junho de 2022, destaca a importância de ações para garantir segurança, apoio e condições de trabalho decentes, bem como medidas que evitem discriminação a quem enfrenta esses problemas.
“Locais de trabalho que promovem a boa saúde mental e a redução do estresse não apenas melhoram a saúde mental e física, mas também têm mais probabilidade de reduzir o absenteísmo, melhorar o desempenho e a produtividade, aumentar a motivação da equipe e minimizar a tensão e o conflito entre colegas”, diz a OMS no relatório.
Equilíbrio entre trabalho e vida pessoal: um pilar da saúde mental
O equilíbrio entre trabalho e vida pessoal é um conceito fundamental para a saúde mental, conforme destaca a enfermeira de Saúde Mental do Hospital das Clínicas da Universidade Federal de Minas Gerais (HC-UFMG) Juliana Lemos Rabelo. Segundo ela, “o equilíbrio entre trabalho e vida pessoal é um conceito que se refere à capacidade de conciliar as demandas profissionais com as atividades pessoais e de lazer. É um aspecto fundamental da saúde mental, por contribuir para o bem-estar físico, emocional e social”.
Quando este equilíbrio é prejudicado, podem surgir problemas de saúde mental e afetar o desempenho no trabalho, as relações pessoais e a qualidade de vida geral. Algumas dicas para alcançar essa harmonia incluem:
– Estabelecer limites claros entre o trabalho e a vida pessoal: isso significa desligar o celular e o e-mail fora do expediente, reservar tempo para atividades pessoais e de lazer e dizer “não” a tarefas que não sejam essenciais.
– Cuidar da saúde física e mental: praticar exercícios físicos regularmente, ter uma alimentação saudável, dormir o suficiente e buscar ajuda profissional, se necessário.
– Desenvolver habilidades de inteligência emocional: isso inclui aprender a lidar com o estresse, a frustração e as emoções negativas de forma saudável.
Para a especialista, “o equilíbrio entre trabalho e vida pessoal é um desafio, mas é essencial para a saúde mental e o bem-estar geral”.
Ansiedade, síndrome do pânico, depressão e Burnout são diagnósticos recorrentes e podem ser agravados no ambiente corporativo. Episódios considerados adversos nesses espaços têm potencial de virar gatilhos mentais negativos. Os cenários podem envolver, por exemplo, sobrecarga de trabalho, atividades estressantes, cobranças excessivas (a busca por metas e resultados), preconceito e discriminação. Coisas, pessoas e situações podem desencadear sofrimento psicológico e emocional.
Medidas que contribuem para que o ambiente de trabalho seja saudável:
– Combate ao assédio: organizações públicas e privadas devem implementar políticas de combate à cultura do assédio moral e sexual. Isso porque situações de humilhação, estresse e cobranças excessivas e obsessivas por resultados e produtividade são situações capazes de gerar ou agravar problemas mentais.
– Empatia e acolhimento: desenvolver atitudes empáticas e compreensivas é fundamental para um ambiente mais colaborativo e respeitoso. Isso também dá mais segurança a quem enfrenta transtornos mentais.
– Escuta ativa: uma forma de exercer a empatia é dialogar e demonstrar abertura. Nesse processo, a chamada escuta ativa é uma prática essencial. Demonstrar real interesse pela outra pessoa ao ouvi-la com atenção plena, fazendo com que ela se sinta segura para expressar opiniões e sentimentos
– Combate ao preconceito: para tornar o ambiente profissional mais saudável também é necessário combater o preconceito e o estigma que existe em torno de problemas de saúde mental. O relatório da OMS chama a atenção para estereótipos como os que associam os transtornos a características como fraqueza, preguiça, irresponsabilidade ou perigo.
Referências: BVS, É Hora de Priorizar a Saúde Mental no Local de Trabalho. Biblioteca Virtual em Saúde. Brasília, 2024. Disponível em: https://bvsms.saude.gov.br/e-hora-de-priorizar-a-saude-mental-no-local-de-trabalho-10-10-dia-mundial-da-saude-mental/ . Acesso em: 07 jan 2026
Página 1 de 4812345...102030...»Última »









