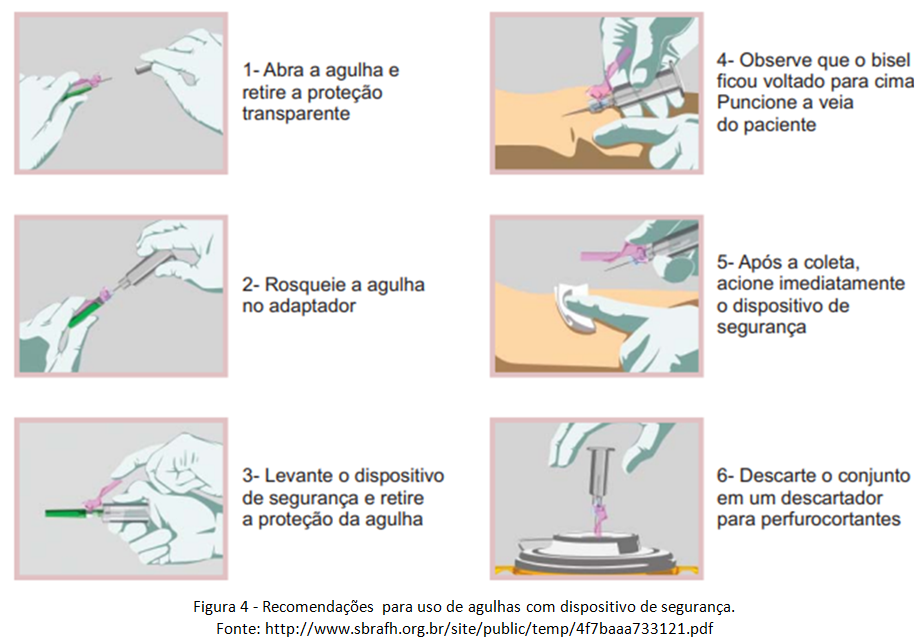
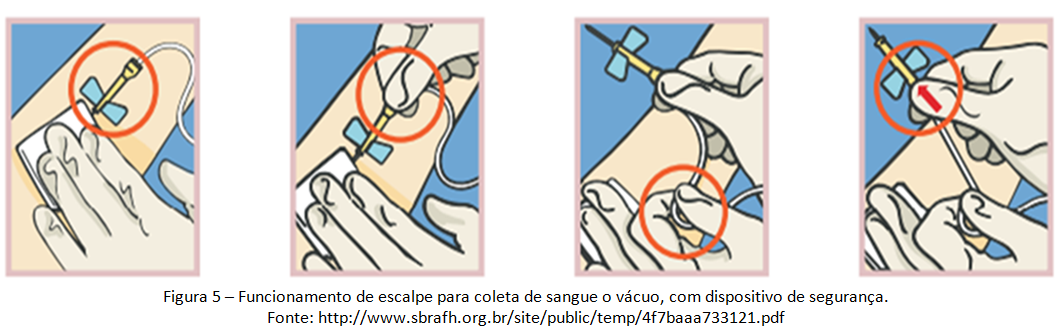
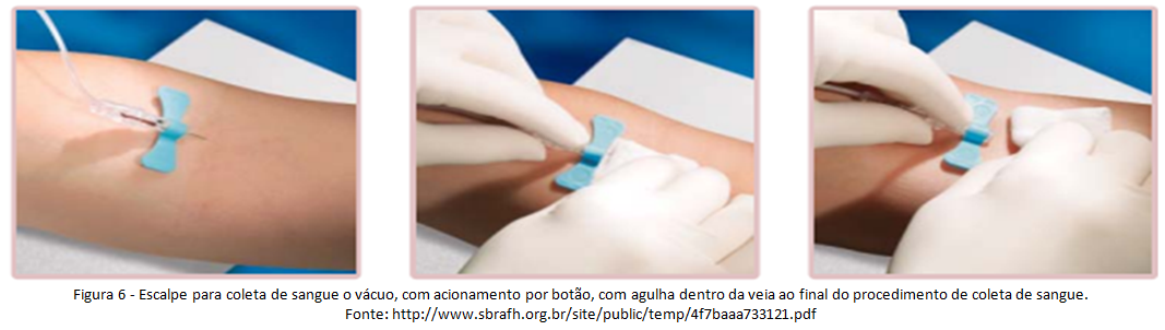
Profilaxia pós-exposição (PEP) com materiais perfurocortantes
De acordo com a Portaria nº 1.748/2011, os materiais perfurocortantes “são aqueles utilizados na assistência à saúde, que têm ponta ou gume, ou que possam perfurar ou cortar”, como por exemplo, agulhas e lâminas de bisturi. Um acidente com perfurocortante provoca uma exposição percutânea (ou seja, atravessa a pele), podendo expor o acidentado a um material biológico (como o sangue), que apresenta capacidade de carregar consigo vários tipos de patógenos. Os três mais envolvidos nesse tipo de acidente são HIV, hepatite B (HBV) e hepatite C (HCV).
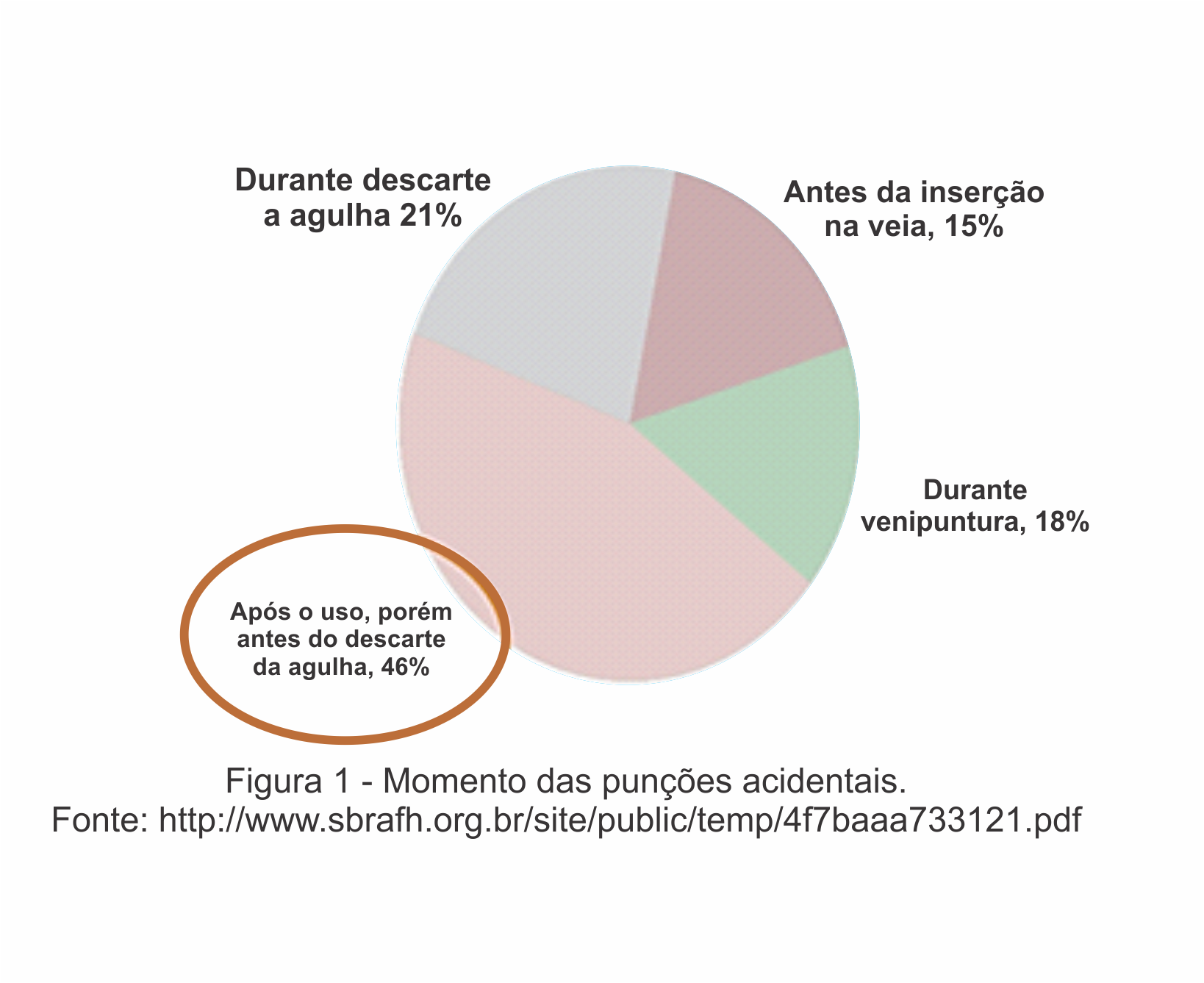
No setor de saúde, acidentes provocados por materiais perfurocortantes é a maior causa da transmissão de doenças infecciosas, sendo os acidentes causados por agulhas os de maior risco. Mais de 50% de todos os casos registrados são relativos à equipe de enfermagem, seguidos por médicos e equipe de laboratório. Segundo a Organização Mundial da Saúde (OMS) estima que dos 35 milhões de profissionais da saúde em todo o mundo, quase 3 milhões passam por exposições percutâneas a patógenos sanguíneos a cada ano. Dois milhões dessas exposições são ao Vírus da Hepatite B (HBV), 0,9 milhões ao Vírus da Hepatite C (HCV) e 170.000 ao Vírus da Imunodeficiência Humana (HIV). Esses acidentes podem potencialmente resultar em 15.000 infecções por HCV, 70.000 por HBV e 1000 por HIV. Além disso, sabe-se ainda que as punções acidentais por agulha transmitem outros tipos de patógenos sanguíneos, incluindo vírus, bactérias, fungos e outros micro-organismos responsáveis por doenças como difteria, gonorreia, herpes, malária, sífilis, tuberculose, etc.
 Além disso, o risco ocupacional após exposições a materiais biológicos é variável e depende do tipo de acidente e de outros fatores, como gravidade, tamanho da lesão, presença e volume de sangue envolvido, além das condições clínicas do paciente-fonte e uso correto da profilaxia pós-exposição. O risco de infecção por HIV pós-exposição ocupacional percutânea com sangue contaminado é de aproximadamente 0,3%, após exposição de mucosa, aproximadamente 0,09%. No caso de exposição ocupacional ao vírus da hepatite B (HBV), o risco de infecção varia de seis a 30%, podendo chegar até a 60%, dependendo do estado do paciente-fonte, entre outros fatores. Quanto ao vírus da hepatite C (HCV), o risco de transmissão ocupacional após um acidente percutâneo com paciente-fonte HCV positivo é de aproximadamente 1,8% (variando de 0 a 7%). Apesar de todos estes riscos, a falta de registro e notificação destes acidentes é um fato concreto. Alguns trabalhos demonstram aproximadamente 50% de sub-notificação das exposições de um conjunto estimado em aproximadamente 600 mil a 800 mil exposições ocupacionais, anualmente, nos Estados Unidos, por exemplo. Mais recentemente, esta estimativa foi reavaliada e se mostrou ser da ordem aproximada de 385 mil acidentes percutâneos por ano. No Brasil, de acordo com dados publicados em anais de congressos, o cenário dos acidentes ocupacionais envolvendo material biológico é semelhante aos observados em outros países, quando comparamos a incidência de acidentes e de subnotificação.
Além disso, o risco ocupacional após exposições a materiais biológicos é variável e depende do tipo de acidente e de outros fatores, como gravidade, tamanho da lesão, presença e volume de sangue envolvido, além das condições clínicas do paciente-fonte e uso correto da profilaxia pós-exposição. O risco de infecção por HIV pós-exposição ocupacional percutânea com sangue contaminado é de aproximadamente 0,3%, após exposição de mucosa, aproximadamente 0,09%. No caso de exposição ocupacional ao vírus da hepatite B (HBV), o risco de infecção varia de seis a 30%, podendo chegar até a 60%, dependendo do estado do paciente-fonte, entre outros fatores. Quanto ao vírus da hepatite C (HCV), o risco de transmissão ocupacional após um acidente percutâneo com paciente-fonte HCV positivo é de aproximadamente 1,8% (variando de 0 a 7%). Apesar de todos estes riscos, a falta de registro e notificação destes acidentes é um fato concreto. Alguns trabalhos demonstram aproximadamente 50% de sub-notificação das exposições de um conjunto estimado em aproximadamente 600 mil a 800 mil exposições ocupacionais, anualmente, nos Estados Unidos, por exemplo. Mais recentemente, esta estimativa foi reavaliada e se mostrou ser da ordem aproximada de 385 mil acidentes percutâneos por ano. No Brasil, de acordo com dados publicados em anais de congressos, o cenário dos acidentes ocupacionais envolvendo material biológico é semelhante aos observados em outros países, quando comparamos a incidência de acidentes e de subnotificação.
Após, devemos avaliar o acidente quanto ao potencial de transmissão de HIV, HBV e HCV. Isso é visto através do tipo de exposição, volume/tipo de material biológico, status sorológico da fonte (se possível) e status sorológico/susceptibilidade do exposto. A profilaxia dependerá do conjunto dessas informações, além do tempo transcorrido desde a exposição. Além disso, o acidente com perfurocortante já se enquadra como um tipo de exposição com potencial de transmissão. O volume/tipo de material biológico deve ser avaliado em cada caso. Se o material biológico não tiver risco potencial de transmissão dessas doenças, realizam-se apenas os cuidados locais da ferida. O tempo transcorrido após a exposição deve sempre ser perguntado, pois é um dos determinantes para início da profilaxia, sendo de até 72 horas para iniciar a profilaxia do HIV com antirretrovirais (ARV) e até 7 dias para da HBV (com vacina da Imunoglobulina Hiperimune contra Hepatite B (IGHAB) em caso de exposição percutânea). Para avaliação do status sorológico, é realizado teste rápido de HIV (detecta o anti-HIV), HCV (detecta o anti-HCV) e HBV (detecta o HBsAg) na pessoa exposta, além de verificar o status vacinal para HBV, necessitando da comprovação de imunidade através do anti HBs.
Se possível, a pessoa-fonte também deve realizar os mesmo testes rápidos, sem condicionar ou retardar o atendimento do acidentado à presença da fonte. Quanto à hepatite C, não há profilaxia. Deve-se realizar o acompanhamento, para que, caso venha a ocorrer o desenvolvimento da doença, seja feito um diagnóstico oportuno. O tratamento antiviral é muito eficaz e, quando realizado no início da doença, evita complicações mais graves.
Como devo conduzir um paciente que sofreu um acidente com material perfurocortante?
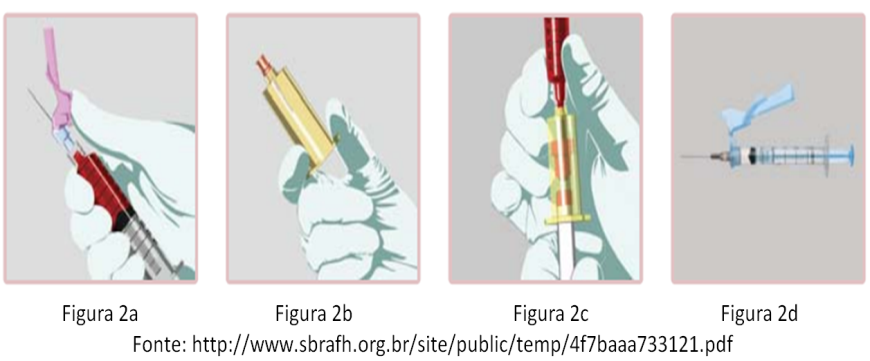
Quando ocorre um acidente com perfurocortante, a profilaxia pós-exposição (PEP) é a primeira coisa que pensamos, mas não podemos esquecer que a conduta imediata é o cuidado com a área exposta. Deve-se realizar uma lavagem exaustiva do local, com água e sabão, sendo o uso de soluções antissépticas degermantes uma opção adicional ao sabão. Não há evidência de que a expressão local reduza o risco de transmissão. Está contra-indicado procedimentos que aumentem a área exposta (como cortes e injeções locais) e o uso de soluções irritantes (como éter e hipoclorito de sódio).
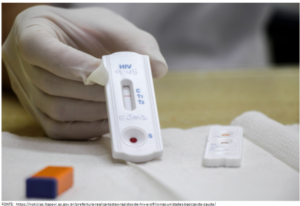
A Centerlab possui em seu portfólio testes rápidos imunocromatográficos (HIV, HBV e HCV) que utilizam antígenos ou anticorpos como moléculas de captura e detecção com alta sensibilidade e especificidade. Muito práticos e rápidos, são realizados em uma única etapa, assegurando resultados mais precisos.
Ensaio imunocromatográfico para detecção qualitativa de anticorpos específicos de todos os isotipos (1, 2 e grupo O) do vírus HIV:
– Sensibilidade: 100% (166/166);
– Especificidade: 100% (715/715);
– Armazenamento: 2 a 30ºC;
– Amostra: soro, plasma e sangue total;
– Volume de Amostra: 20μL (Sangue total) e 10μL (Soro e plasma);
– Tempo do Teste: 10 minutos (não ler após 20 minutos);
– Validade: 24 meses.
Kit para determinação qualitativa do antígeno de superfície do vírus da hepatite B (HBsAg), por método imunocromatográfico, usando anticorpos mono e policlonais imobilizados na membrana para identificação seletiva de HBsAg em amostras de soro:
– Sensibilidade: 100%;
– Especificidade: 99%;
– Armazenamento: 2 a 30ºC;
– Amostra: soro;
– Volume de Amostra: 100μL (Soro);
– Tempo do Teste: 10 a 20 minutos (não ler após 20 minutos).
Ensaio imunocromatográfico para detecção qualitativa dos anticorpos IgG, IgM, IgA antivirus da Hepatite C
– Sensibilidade: 100%;
– Especificidade: 99,7%;
– Armazenamento: 2 a 30°C;
– Amostra: sangue total, soro ou plasma;
– Volume de Amostra: 20uL (sangue total) e 10uL de soro/plasma;
– Tempo do Teste: 5 minutos (não ler após 20 minutos);
– Validade: 24 meses.
Acessem nossas redes sociais:




REFERÊNCIAS:
– https://bvsms.saude.gov.br/bvs/publicacoes/protocolo_expos_mat_biologicos.pdf Acesso em: 18/03/2024;
– https://www.medway.com.br/conteudos/acidente-com-material-perfurocortante-como-e-o-protocolo/ Acesso em: 18/03/2024;
– https://aps-repo.bvs.br/aps/quais-acoes-devem-ser-realizadas-apos-um-acidente-com-perfurocortantes/ Acesso em: 18/03/2024;
– https://goldanalisa.com.br/produtos/10/228/hiv/#. Acesso em: 18/03/2024;
– https://www.wamadiagnostica.com.br/bulas/imuno-rapido/hbsag-1.pdf. Acesso em: 18/03/2024;
– https://ecodiagnostica.com.br/diagnostico-rapido/hiv-4-line-eco-teste/.Acesso em: 18/03/2024;
– https://ecodiagnostica.com.br/diagnostico-rapido/hcv-ab-eco-teste/. Acesso em: 18/03/2024.