Meningite Bacteriana: Qual a importância do diagnóstico e da diferenciação do agente causador?
As meningites bacterianas são infecções agudas responsáveis por muitas mortes e sequelas neurológicas. A bactéria Neisseria meningitidis, também chamada de meningococo, possui grande importância epidemiológica, porque apresentam risco constante de epidemias e elevados índices de morbimortalidade. Contudo, com os avanços terapêuticos e as medidas de suporte avançado reduziram a letalidade, que varia hoje de 5 a 20%. Portanto, é de fundamental importância o diagnóstico e o tratamento precoce.
OS DESAFIOS DO DIAGNÓSTICO CLÍNICO
Meningite significa inflamação das meninges, que são as camadas protetoras que envolvem o cérebro e a medula espinhal. Pode ser causada por vírus, bactérias, fungos, ou por processos não-infecciosos, como lesões e tumores. No entanto, as formas mais frequentes são a meningite viral e bacteriana, que concentram também os casos mais graves e com maior taxa de mortalidade. Por isso ambas são consideradas uma importante questão de saúde pública, devido à sua capacidade de ocasionar surtos.
Os sintomas das duas formas são muito parecidos: síndrome febril com sinais neurológicos, muitas vezes confundidas com uma gripe. No caso da doença meningocócica, os pacientes podem desenvolver síndrome febril hemorrágica, e serem confundidos, por exemplo, com um quadro de dengue.
Nos casos virais os sintomas se desenvolvem mais lentamente e sem tanta severidade, e não há um tratamento específico, já que a doença costuma desaparecer sozinha após algumas semanas, assim como acontece com outras viroses. Por outro lado, a bacteriana progride muito rápido e pode ser fatal se não for tratada rapidamente. Por isso o tratamento tardio pode resultar em sequelas como danos cerebrais, perda da audição e visão e até mesmo a amputação de membros.
No controle da doença bacteriana, a medida mais eficaz não está relacionada a terapêutica, mas à prevenção, o uso das vacinas, especificamente contra o Haemophilus influenzae B. A eficácia é inquestionável. Além disso, sabe-se que qualquer bactéria pode causar meningite num indivíduo susceptível. Mas Haemophilus influenzae tipo B, Neisseria meningitidis e Streptococcus pneumoniae(pneumococo) são os agentes responsáveis por aproximadamente 95% dos casos.
A IMPORTÂNCIA DA DIFERENCIAÇÃO DO AGENTE CAUSADOR
As medidas de tratamento são diferentes para cada tipo da meningite, por isso saber se a causa é bacteriana é muito importante, uma vez que determina a gravidade da doença assim como o tratamento adequado.
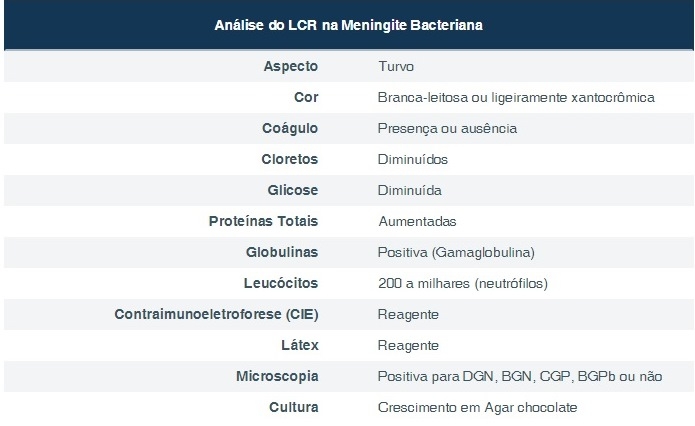
O diagnóstico laboratorial da meningite bacteriana é realizado através do estudo do líquido cefalorraquidiano LCR (líquor), sangue, bem como raspado de lesões petequiais, característica na doença meningocócica.
O aspecto do líquor, embora não considerado um exame, funciona como um indicativo. O líquor normal é límpido e incolor. No entanto, nos processos infecciosos, ocorre o aumento de elementos figurados (células), causando turvação, cuja intensidade varia de acordo com a quantidade e o tipo desses elementos.
Os principais exames para o esclarecimento diagnóstico de casos suspeitos de meningite são:
- Exame quimiocitológico do líquor
- Bacterioscopia direta(líquor e outro fluídos)
- Cultura (líquor, sangue, petéquias)
- Contra-imuneletroforese cruzada – CIE (líquor e soro)
- Aglutinação pelo látex (líquor e soro)
As metodologias mais utilizadas para a diferenciação do agente etiológico são os exames bacterioscópico direto (método de Gram) e o crescimento em meio de cultura, sendo essa considerada padrão ouro. Entretanto, a dificuldade reside na sensibilidade de ambos os métodos, a qual pode variar de 60 a 85% no exame direto e de 70 a 85% na cultura. Além da visualização direta da bactéria, pode-se pesquisar a presença de antígenos bacterianos mais comuns através de prova do látex. Este método, alia ao mesmo tempo rapidez e grande sensibilidade, utiliza partículas de látex marcadas com anticorpos bacterianos específicos, que ao contato com uma amostra de LCR contendo antígeno bacteriano reage com aglutinação visível a olho nu.
O PRÓXIMO PASSO: DIAGNÓSTICO MOLECULAR PARA MENINGITE
Hoje sabemos que, com o avanço da medicina, os novos conhecimentos sobre fisiopatologia, o surgimento de novos antibióticos e a crescente resistência bacteriana têm como resultado mudanças no diagnóstico e tratamento de várias doenças.
Assim, neste cenário, os exames laboratoriais por biologia molecular são importantes aliados do tratamento médico: por meio da técnica de PCR (Reação em cadeia da Polimerase), identificam por meio do material genético os agentes causadores da meningite e outras doenças infecciosas, oferecendo resultados mais rápidos e com alta sensibilidade e especificidade. Além disso, os painéis multiplex ainda possibilitam a detecção de diversos patógenos simultaneamente em um único teste, com uma única amostra.
Fonte: Kasvi