por CenterLab | dez 5, 2022 | Informativos
Prevenção de acidentes por material perfurocortante no laboratório clínico
No setor de saúde, acidentes provocados por materiais perfurocortantes é a maior causa da transmissão de doenças infecciosas, sendo os acidentes causados por agulhas os de maior risco. Mais de 50% de todos os casos registrados são relativos à equipe de enfermagem, seguidos por médicos e equipe de laboratório. Segundo a Organização Mundial da Saúde (OMS) estima que dos 35 milhões de profissionais da saúde em todo o mundo, quase 3 milhões passam por exposições percutâneas a patógenos sanguíneos a cada ano. Dois milhões dessas exposições são ao Vírus da Hepatite B (HBV), 0,9 milhões ao Vírus da Hepatite C (HCV) e 170.000 ao Vírus da Imunodeficiência Humana (HIV). Esses acidentes podem potencialmente resultar em 15.000 infecções por HCV, 70.000 por HBV e 1000 por HIV. Além disso, sabe-se ainda que as punções acidentais por agulha transmitem outros tipos de patógenos sanguíneos, incluindo vírus, bactérias, fungos e outros micro-organismos responsáveis por doenças como difteria, gonorreia, herpes, malária, sífilis, tuberculose, etc.
A OMS observa que a maioria desses acidentes dentro do ambiente de saúde, é passiva de prevenção. A prevenção requer dentre outros a proteção pessoal para a equipe, incluindo dispositivos de segurança na agulha, sendo que no Brasil está de acordo com a Norma Regulamentadora NR32 que tem por finalidade estabelecer as diretrizes básicas para a implementação de medidas de proteção à segurança e à saúde dos trabalhadores dos serviços de saúde, bem como daqueles que exercem atividades de promoção e assistência à saúde em geral e pela PORTARIA N.° 939, DE 18 DE NOVEMBRO DE 2008, que deverá ser assegurado ao profissional de saúde o uso de dispositivos de segurança acoplados nos perfurocortantes pelas instituições a partir de 18 de Novembro de 2010, tento o prazo de 2 anos para adequação a partir da data de publicação desta Portaria.
Os profissionais da saúde não percebem e não acreditam no perigo ocupacional de contrair infecções transmitidas pelo sangue, devido a sua exposição diária a ele e a outros fluídos corporais. O risco de infecção depende do predomínio dessas doenças na população de pacientes com os quais lidam, e ainda, da natureza e frequência das exposições. Punções acidentais por agulhas, em que a pele foi rompida, implicam altos riscos de transmitir infecções.
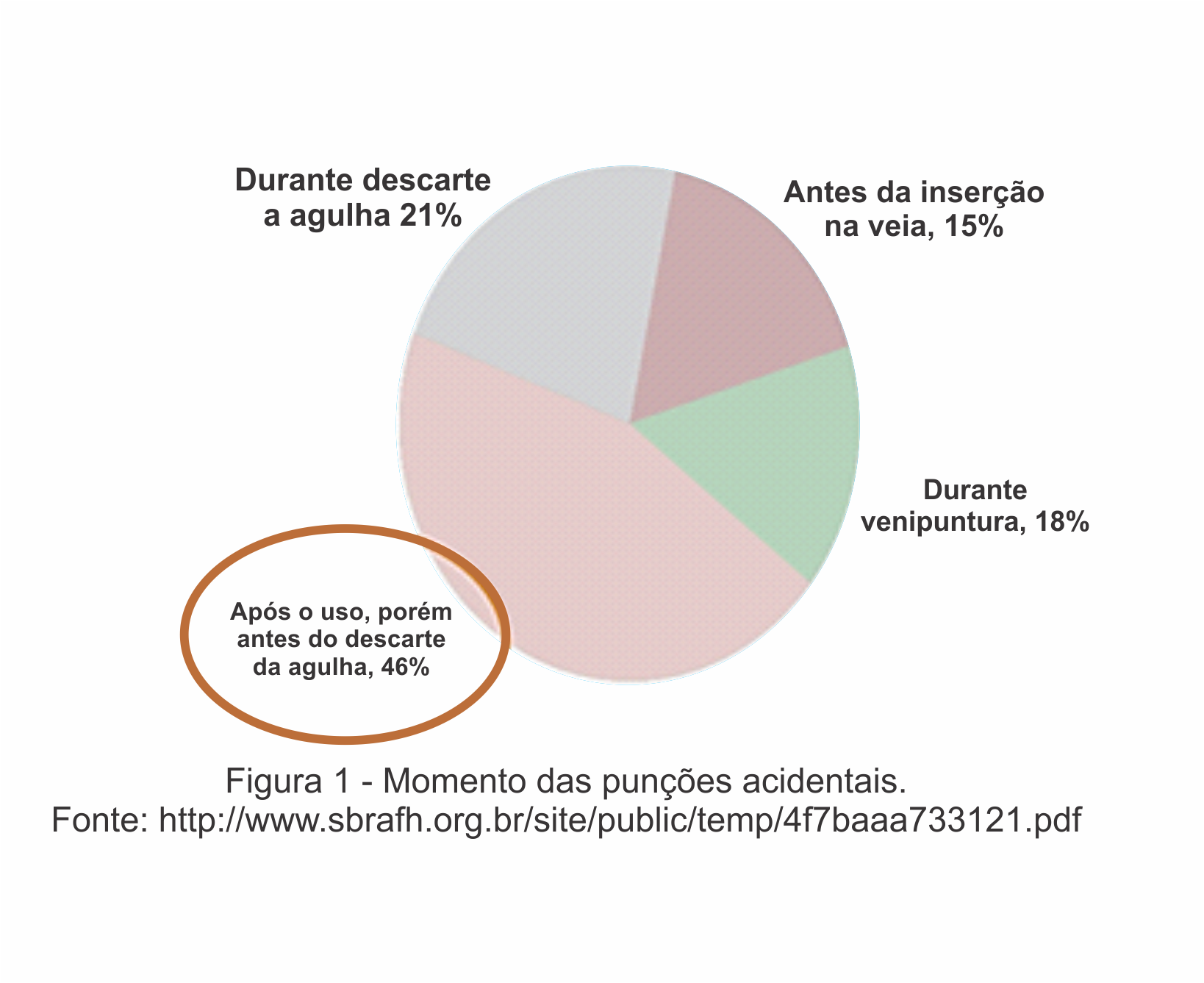
Pesquisa feita com 75 hospitais no Reino Unido em 2009 revelou em quais momentos o acidente acontece (figura 1), e quais os profissionais que estavam envolvidos no mesmo, observando-se a coleta de sangue como um dos principais procedimentos de risco: Para prevenir acidentes, agulhas, seringas e dispositivos médicos devem ser manuseados com cautela. Agulhas não devem nunca serem re-encapadas, re-utilizadas, entortadas propositalmente, quebradas com a mão, compartilhadas, reesterilizadas, removidas de uma seringa descartável ou mesmo adaptadores para coleta de sangue a vácuo. Depois de usadas, as agulhas devem ser descartadas em descartadores para perfurocortante claramente identificados e resistentes á perfuração, para o transporte aos locais de descarte. A OSHA, Occupational Safety and Health Administration dos Estados Unidos, define “objetos perfurocortantes com dispositivos de segurança que protegem contra acidentes” como: um objeto perfurocortante sem agulha ou um dispositivo com agulha, utilizado para coleta de sangue, acessando uma veia ou artéria, ou administrando medicamentos ou outros fluídos, com um dispositivo de segurança acoplado que reduza efetivamente o risco de um acidente ocupacional. Esta categoria de dispositivos abrange um amplo conjunto de produtos médicos que incorporam dispositivos de segurança que reduzem a chance de acidentes envolvendo objetos perfurocortantes. Esses recursos de segurança incluem travas ou tampas que protegem os materiais perfurocortantes, superfícies ou pontos retráteis, capas de proteção, tubos capilares plásticos etc.
Hoje as agulhas hipodérmicas devem possuir dispositivos de segurança (figura 2a) para evitar acidentes com o profissional de saúde. Etambém, novas recomendações do CLSI onde seringa e agulha são usadas para coletar sangue, preconizam o uso de um dispositivo de transferência (Figura 2b). Trata-se de um adaptador de coleta de sangue a vácuo, com agulha distal acoplada para a transferência do sangue da seringa diretamente para o tubo (figura 2c), sem a necessidade de manuseio do sangue e abertura do tubo (NCCLS/CLSI H3- A6, Vol.27 No26, Procedures for the Collection of Diagnostic Blood Specimens by Venipuncture; Approved Standard – Sixth edition, 2007). Existem ainda seringas com dispositivos de segurança acoplados que, além de prevenir o acidente perfurocortante, também evita a reutilização da seringa com a quebra do êmbolo, após o procedimento técnico (figura 2d).
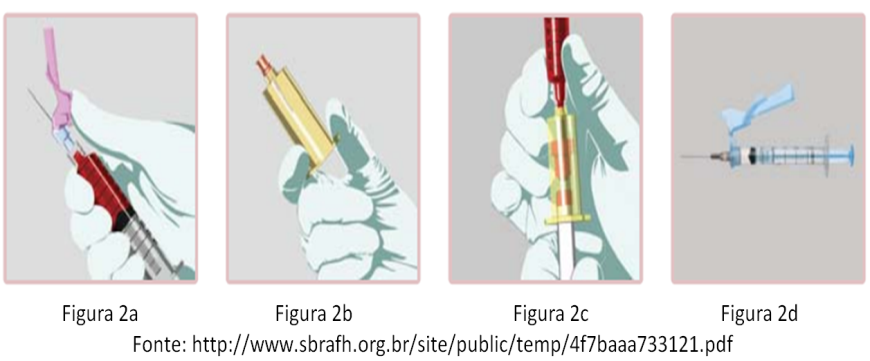
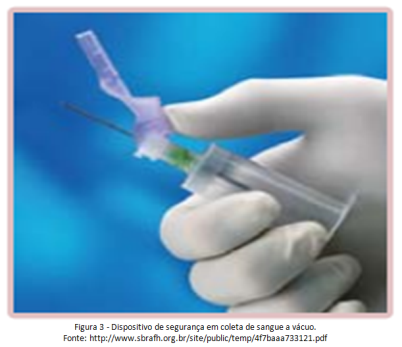
Dispositivos de segurança em coleta de sangue a vácuo (figura 3): O dispositivo de segurança deve ser parte integral da agulha; Fornecer uma cobertura/tampa/superfície rígida que permita que as mãos permaneçam atrás do elemento perfurante ou cortante.
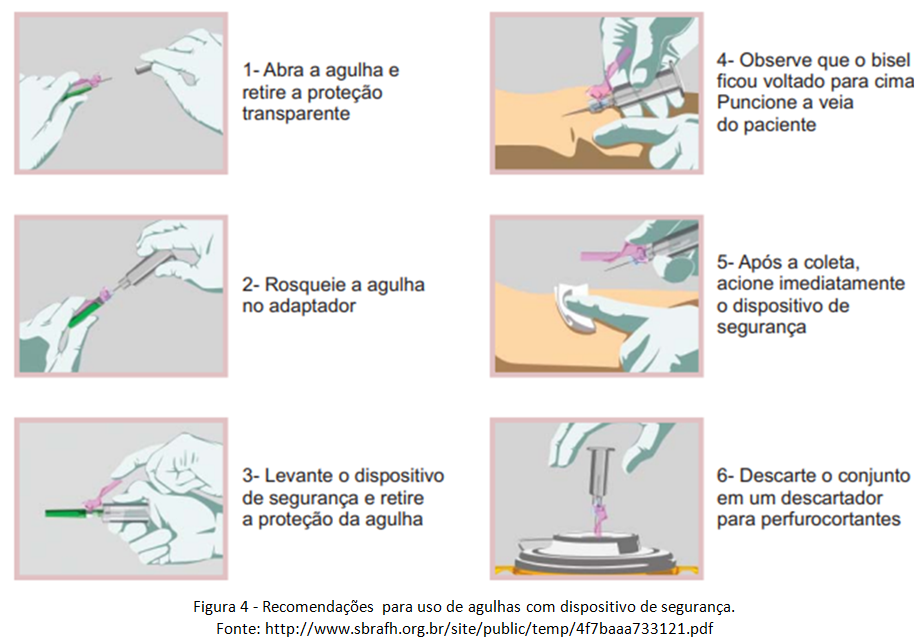
Procedimento de coleta usando agulha para coleta de sangue a vácuo (figura 4), com dispositivo de segurança: Nos casos de pacientes com acessos difíceis, deve-se utilizar escalpes, por possuírem agulhas mais compactas que proporcionam maior mobilidade e facilidade no manuseio pelo flebotomista e os mesmos também devem conter estes dispositivos de segurança:
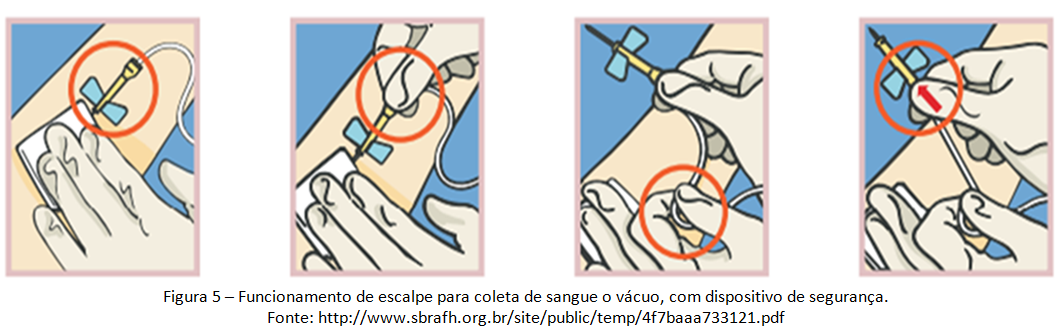
Abaixo (figura 5 e 6) dois exemplos de dispositivos acoplados em escalpes:
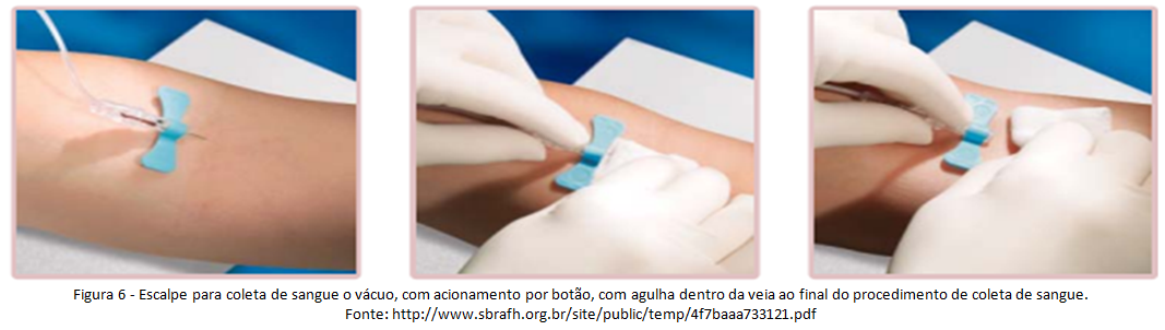
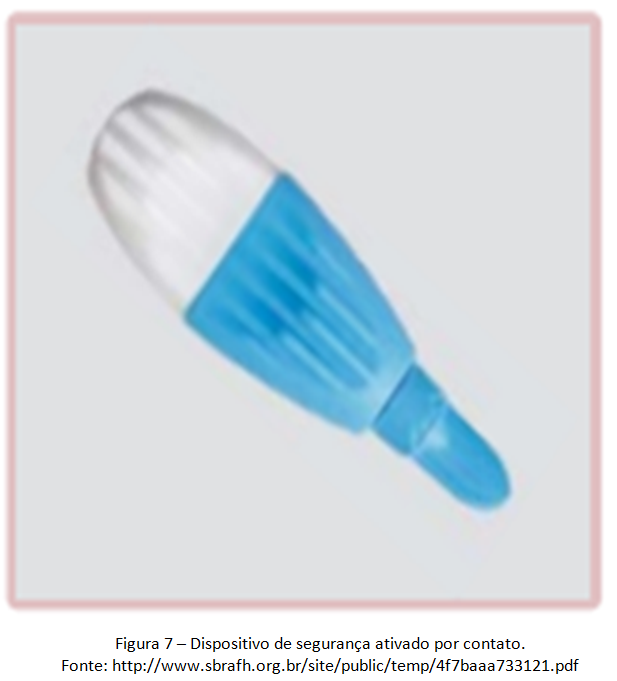
Lancetas para punção digital e de calcanhar têm dispositivos de segurança que podem ser passivos (figura7) ou ativos (figura 8):

Escalpes com Trava de Segurança VACUETTE® – A trava de segurança com mecanismo manual permite total controle no momento da retirada do dispositivo, pois a agulha desliza delicadamente junto a cânula de proteção e um clique audível confirma que a trava foi acionada. O escalpe possui uma antecâmara pela qual é possível visualizar o fluxo sanguíneo assim que a punção é realizada. O resultado é mais segurança para o profissional e paciente cada vez mais satisfeito.

REFERENCIAS
SOCIEDADE BRASILEIRA DE FARMÁCIA HOSPITALAR E SERVIÇOS DE SAÚDE. Prevenção de Acidentes por Material Perfurocortante. Gestão da Fase Analítica: Recomendações da Sociedade Brasileira de Patologia Clínica/ Medicina Laboratorial. Disponível em: http://www.sbrafh.org.br/site/public/temp/4f7baaa733121.pdf. Acesso em: 12/01/2022.
GREINER BIO-ONE. Disponível em: https://www.gbo.com/pt-br/. Acesso em 12/01/2022

por CenterLab | maio 30, 2021 | Informativos
A pandemia em curso de Covid-19 (Sars-Cov-2) acarreta principalmente uma infecção do trato respiratório das pessoas infectadas. No entanto, cada vez mais a Covid-19 vem sendo considerada uma doença sistêmica que envolve vários sistemas, incluindo cardiovascular, respiratório, gastrointestinal, neurológico, hematopoiético e imunológico.
Através de estudos realizados em várias partes do mundo, o laboratório de hematologia clínica vem sendo um parceiro importante no diagnóstico, monitoramento e manejo dos pacientes infectados.
Alterações no Hemograma
– Linfopenia
Durante a fase inicial da doença, geralmente de 1 a 14 dias, sintomas inespecíficos estão presentes, e a contagem de leucócitos e linfócitos no sangue periférico são normais ou ligeiramente reduzidas. Após a viremia, o Sars-Cov-2 afeta principalmente tecidos com alta expressão de ACE2 (Enzima Conversora de Angiotensina 2), entre eles: Pulmões, coração e trato gastrointestinal.
Aproximadamente 7 a 14 dias do início dos sintomas, ocorre um aumento das manifestações clínicas da doença. Nesse ponto se evidencia uma linfopenia significativa. Estudos mostram que os linfócitos expressam o receptor ACE2 em sua superfície, assim o Sars-Cov-2 pode infectar diretamente essas células e, por fim, levar à sua lise. Outros fatores, como o aumento pronunciado de citocinas também apresentam mecanismos que podem promover a apoptose de linfócitos.
Diversos estudos tiveram os leucócitos como objetivo, e demonstraram que a grande maioria dos pacientes apresentavam linfocitopenia. Essas anormalidades foram mais proeminentes entre os casos graves da doença, onde pacientes que tiveram desfecho fatal apresentaram uma diminuição da proporção de linfócitos/leucócitos na admissão durante a hospitalização. Alguns estudos relataram uma associação entre linfopenia e a necessidade de cuidados na UTI. A lesão miocárdica também está associada ao aumento da mortalidade em pacientes hospitalizados com Covid-19. Estudos demonstraram que pacientes com lesão miocárdica tinham leucócitos mais elevados e menores contagens de plaquetas. Pacientes com altos níveis de Troponina T apresentavam leucocitose, neutrófilos aumentados e diminuição de linfócitos.
– Trombocitopenia
O mecanismo de trombocitopenia em pacientes com Covid-19 é provavelmente multifatorial.
Na SARS (Síndrome Respiratória Aguda Grave) foi sugerido que a combinação de infecção viral e ventilação mecânica levam a dano endotelial desencadeando ativação plaquetária, agregação e trombose no pulmão, causando grande consumo de plaquetas. Além disso, como o pulmão pode ser um sítio de liberação de plaquetas de megacariócitos maduros, uma diminuição ou alternância morfológica do leito capilar pulmonar pode levar a uma desfragmentação plaquetária desarranjada. Os Coronavírus também podem diretamente infectar elementos da medula óssea resultando em hematopoiese anormal ou desencadear uma resposta auto imune contra células sanguíneas. Estudos também sugerem que uma CID (Coagulação Intravascular Disseminada) de baixo grau consistentemente presente pode propagar uma baixa contagem de plaquetas na SARS.
Um estudo realizado em um hospital na China demonstrou que pacientes mais graves de Covid-19 apresentavam inicialmente uma elevação da contagem de plaquetas, seguida de brusca diminuição. Esse estudo demonstrou também que pacientes mais idosos que tiveram aumento significativo de plaquetas, tiveram internações hospitalares mais longas.
Embora com heterogeneidade muito alta, estudos mostraram que pacientes não sobreviventes à Covid-19 apresentaram uma queda mais significativa na contagem de plaquetas.
ꞏNeutrofilia
Os dados sobre Neutrofilia ainda não são amplamente abordados na literatura. Alguns relatos indicam que a neutrofilia é comum em pacientes de UTI, provavelmente relacionado à infecção bacteriana associada, sendo esta um quadro que aumenta o índice de morte.
Um número maior de neutrófilos e um número menor de linfócitos foi observado em pacientes que tiveram evolução mais grave da doença. Tal fato indica distúrbios importantes e condição crítica nos casos mais graves de Covid-19.
Desta forma, uma avaliação cuidadosa dos índices laboratoriais na linha de base e durante o curso da doençapode ajudar os médicos a formular uma melhor abordagem e o tratamento mais adequado, além de fornecer tratamento intensivo para aqueles que têm maior necessidade.
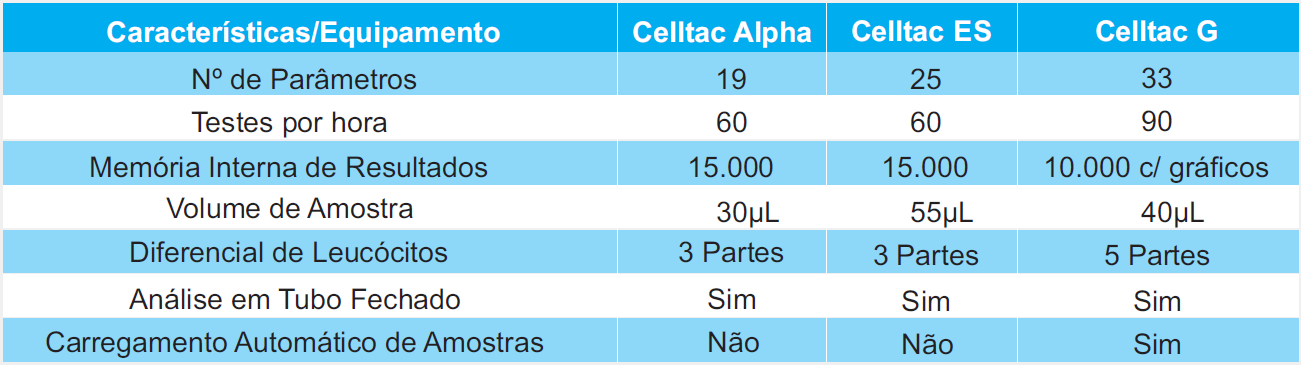
A Centerlab, em parceria com a Nihon Khoden, disponibiliza aos seus clientes as plataformas Celltac, que atendem às mais diversas demandas laboratoriais. Todos os modelos humanos possuem possibilidade de leitura em tubo fechado, proporcionando maior segurança ao operador, além de contar com modos de medição selecionáveis (prédiluição, alto WBC, baixo WBC, amostra capilar). Os analisadores com diferencial de leucócitos em 5 partes possuem um sistema de contagem avançada, que consiste em uma análise adicional automática quando valores baixos de WBC e Plaquetas são detectados. Já o Celltac G é o único no mercado com contagem de bastonetes!
Bibliografia:
– Terpos et al. Hematological findings and complications of COVID-19. Am J Hematol. 2020;95(7):834-847.
– Qu et al. Platelet-to-lymphocyte ratio is associated with prognosis in patients with coronavirus disease-19. J Med Virol. 2020; 1-9.
– Lippi G, Plebani M, Henry BM. Thrombocytopenia is associated with severe coronavirus disease 2019 (COVID-19) infections: A meta-analysis. Clin Chim Acta. 2020;506:145-148.
– Fan et al. Hematologic parameters in patients with COVID-19 infection. Am J Hematol. 2020;95:E131–E153.
– Fleury, Marcos. A COVID-19 e o laboratório de hematologia: uma revisão da literatura recente. Revista brasieira de análises Clínicas. 2020. Vol. 52 – nº 4
– Folder Nihon Kohden Celltac Alpha, Celltac ES e Celltac G. 2020

por CenterLab | jan 10, 2020 | Informativos
Imagem retirada do site da Labtest
Fundamentais para a gestão da qualidade da fase analítica nos laboratórios de análises clínicas, esses materiais também garantem credibilidade e confiabilidade nos procedimentos e exames realizados
O uso de equipamentos e produtos de qualidade são fatores que garantem os bons resultados de um laboratório de análises clínicas. Contudo, a performance dos sistemas utilizados deve ser constantemente medida e corrigida, para que o resultado do exame não contenha erro inaceitável. É por isso que existem os calibradores e os controles de qualidade, que são materiais usados para aferição e monitoramento desses atributos.
O calibrador, também chamado de padrão, é usado para transferir exatidão ao sistema analítico, ou seja, para ajustar a medição dos parâmetros para o mais próximo do valor real. Já os materiais de controle são usados no monitoramento da estabilidade do sistema analítico, avaliando a precisão e indicando necessidade de troca de reagentes, calibração, manutenção corretiva etc.
“O calibrador ou padrão possui uma quantidade conhecida de um determinado analito e essa quantidade é informada ao equipamento para que ele a use como referência. Ao calibrar um equipamento com este material, ele faz uma relação entre a quantidade informada previamente e a medição que ele obteve durante a calibração. A partir desses dados, ele calcula os resultados das amostras de controle e amostras de pacientes fazendo uma relação entre eles. Por exemplo, quando calibramos o parâmetro Glicose, usamos um padrão ou calibrador que possui quantidade conhecida do analito. O sistema armazena essa referência e a utiliza para calcular os resultados dos exames que são feitos após a calibração” explica Cristiano Cambraia, da equipe de Pós-Vendas da Labtest.
A diferença entre padrão e calibrador está relacionada à sua composição. O padrão geralmente é uma solução aquosa (matriz não proteica) e é específico para apenas um parâmetro. O calibrador possui uma matriz proteica e pode ser utilizado para calibrar um ou mais parâmetros. “Geralmente, os padrões são usados em equipamentos manuais ou semiautomáticos. Já os calibradores com matriz proteica são mais utilizados nos equipamentos automatizados e para calibração de enzimas em equipamentos semiautomáticos“, define Cambraia.
Materiais de Controle
Enquanto os calibradores atuam para ajustar o sistema, os controles têm a função de monitorar o sistema e avaliar a sua estabilidade. Esses materiais são comercializados na forma liofilizada e/ou prontos para uso. Os erros durante a sua preparação e armazenamento devem ser minimizados a partir do uso de água reagente, pipetas calibradas e armazenamento adequado para a obtenção dos parâmetros com maior exatidão.
As diferenças entre calibradores e controles estão, portanto, associadas a suas aplicações e todos os materiais devem ser apropriados para o método analítico a ser adotado.
É recomendado que os laboratórios utilizem o controle interno da qualidade em sua rotina e participem de um programa de avaliação externa da qualidade, onde será possível comparar a sua performance com outros laboratórios que utilizam os mesmos sistemas de análise.
Fonte: Labtest

por CenterLab | mar 29, 2019 | Informativos
O preparo e a diluição de soluções fazem parte da rotina de qualquer laboratório. Independente de qual seja o seu experimento ou análise, um dos primeiros passos será realizar a preparação de reagentes.
A maioria dos laboratórios possuem as soluções armazenadas em uma concentração mais alta, seja por conveniência ou para evitar a contaminação. Por isso, fazem as diluições de acordo com a demanda e necessidade para determinado experimento.
Vale destacar que existem muitas maneiras de expressar a concentração de uma solução e por isso é tão importante a padronização de medidas. A obtenção de resultados confiáveis exige que se conheça os conceitos fundamentais, indispensáveis para qualquer procedimento analítico.
Soluto, Solvente, Diluição e Concentração
Entender e usar os termos apropriados é essencial e há vários deles usados em associação com soluções. Muitos desses você já conhece, outros podem ser novos, mas igualmente importantes. Listamos abaixo alguns mais usados:
-Solução química: é a mistura homogênea formada por dois componentes, o soluto e o solvente.
– Soluto: é a substância que se dissolve em uma solução.
– Solvente: é a substância na qual o soluto será dissolvido para formação de um novo produto.
– Diluição: é a adição de solvente em uma solução, que diminui a concentração do soluto.
– Concentração: é utilizada para fazer a relação entre a quantidade de soluto e a quantidade de solvente em uma solução.
– Solução estoque: solução concentrada. Pode ser armazenada e diluída conforme necessário, fornecendo soluções de menor concentração.
Por exemplo, ao adicionar uma colher de sal em um copo com água, o sal é o soluto e a água é o solvente. A mistura desses dois componentes forma a solução. A solução diluída terá menor quantidade de sal, enquanto a solução concentrada terá uma quantidade relativamente maior.
O método para medir o soluto e o solvente depende da unidade de concentração desejada.
Expressões da concentração de uma solução
Mais comumente, a concentração de uma solução é expressa em solução percentual, molaridade e molalidade. Ao calcular os fatores de diluição, é importante que as unidades de volume e concentração permaneçam iguais.
De acordo com a IUPAC (União Internacional de Química Pura e Aplicada) e o Sistema Internacional de Unidades (SI), a “quantidade de matéria” é expressa em mol, independente da entidade a que se refere, átomos, íons ou moléculas. Assim, a maneira mais prática de expressar a concentração é a molaridade.
Molaridade
Molaridade é a concentração de “quantidade de matéria” de uma solução, em outras palavras número de mols por litro de solução. Um mol de uma substância é igual a seu peso molecular em gramas. É possível determinar o peso molecular a partir da tabela periódica. Por exemplo, para o cloreto de sódio (NaCl) Na=22,98 e Cl=35,45 então o peso molecular dessa substância é 58,43.
A concentração em molaridade é a concentração atualmente mais utilizada nos centros de pesquisas e nas indústrias, por ser utilizada mundialmente, facilitando as informações entre laboratórios nacionais e internacionais.
M = Número de mol do soluto / volume da solução (L)
Molalidade
Molalidade representa a quantidade de soluto em mol por 1 kg de solvente. É, muitas vezes, confundida com molaridade. A molalidade é sempre expressa em termos de quantidade de matéria por massa. A expressão utilizada para molalidade é mol por quilograma (mol/kg).
Porcentagem
As soluções em porcentagem são baseadas em 100 ml de solução ou, ocasionalmente, 100 g (partes por cem). A maioria das soluções serão em gramas de soluto por 100 ml de solução (peso/volume). Existem também as porcentagens em peso de soluto por 100 g de solução (peso/peso) e de volume do soluto por volume da solução (volume/volume).
% em massa = (massa do soluto / massa da solução) x 100%
% em volume = (volume do soluto / volume da solução) x 100%
% em massa/volume = (massa do soluto/ volume da solução) x 100%
Fator de diluição
Diluição refere-se ao processo de preparar uma solução de menor concentração a partir de concentrações mais altas. Assim, o volume da solução de interesse é combinado com o volume de solvente adequado, alcançando a concentração que se deseja. Portanto, o fator de diluição é o número total de volumes em que o seu material será dissolvido.
As soluções de diluição são um processo necessário no laboratório, pois as soluções de estoque são frequentemente compradas e armazenadas em formas muito concentradas.
Para que as soluções possam ser usadas (numa titulação, por exemplo), elas devem ser precisamente diluídas, obtendo uma concentração conhecida e menor.
Para fazer uma diluição, você adiciona uma pequena quantidade de uma solução estoque a uma quantidade de solvente. A solução resultante contém a quantidade de soluto originalmente retirada da solução estoque, dispersa em um volume maior.
Para calcular o valor de diluição é preciso usar a fórmula:
C1 x V1 = C2 x V2
C1= concentração antes da diluição (solução estoque)
V1= volume antes da diluição
C2= concentração após a diluição (nova solução)
V2= volume após a diluição
*Ao calcular os fatores de diluição, é importante que as unidades de volume e concentração sejam as mesmas.
A quantidade de solvente a ser adicionada é igual a V2-V1.
O fator de diluição é frequentemente expresso usando expoentes, 1: 100 (10-2) 1:1000 (10-3) e assim por diante.
Diluições seriadas
Uma diluição seriada é uma técnica na qual se realizam várias diluições progressivas. Inicia com a solução mais concentrada chegando a soluções menos concentradas, amplificando o fator de diluição rapidamente.
A fonte do material de diluição (soluto) para cada etapa é proveniente do material diluído da etapa anterior. Em uma diluição em série, o fator de diluição total é o produto dos fatores de diluição em cada etapa. Assim, se você tiver uma diluição 1/2, seu fator de diluição é 2, todas as diluições seguintes serão multiplicadas por 2.
Para ter 1 mL de solução, como no exemplo abaixo, você terá a adição de 0,1 ml do concentrado mais 0,9 mL do diluente.
Diluições em série são usadas para criar com precisão soluções extremamente diluídas, bem como soluções para experimentos que exigem uma curva de concentração com uma escala exponencial ou logarítmica.
A técnica é útil quando há escassez do volume do concentrado ou do diluente, havendo necessidade de minimizar seu uso, ou quando há necessidade de diversas diluições, por exemplo, na determinação de um título ou na contagem de microrganismos.
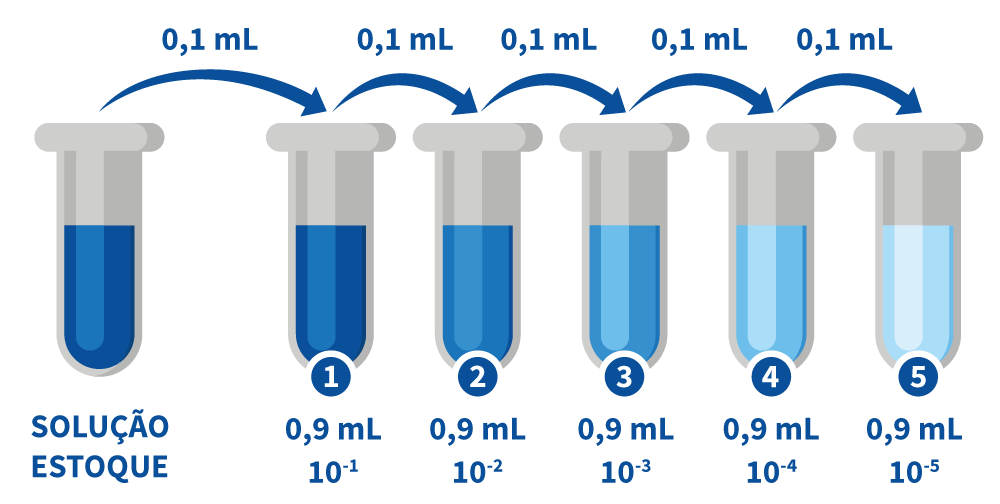
Imagem retirada do site da Kasvi
Fonte: KASVI