Sífilis: Uma doença tabu com aumento de casos no Brasil
A sífilis é uma Infecção Sexualmente Transmissível (IST) causada pela bactéria Treponema pallidum. É um problema de saúde pública no Brasil e no mundo, devido ao aumento significativo de casos registrados. As principais formas de transmissão desta IST são via sexual, vertical e transfusão sanguínea, embora essa seja mais rara.
Quando a transmissão ocorre devido às relações sexuais desprotegidas, a sífilis é classificada como sífilis adquirida. Quando ocorre da mãe para a criança (transmissão vertical) durante a gestação ou parto, é denominada sífilis congênita. Outra classificação importante ocorre quando a sífilis é diagnosticada em mulheres durante a gestação e, neste caso, é chamada de sífilis em gestante. Estes três casos devem ser notificados obrigatoriamente ao Ministério da Saúde, conforme portaria vigente.
As ações do dezembro vermelho no combate ao HIV/AIDS também impulsionaram as discussões sobre outras IST´s, incluindo a sífilis. Consideradas doenças tabus, muitas pessoas são desinformadas em relação às IST´s e, quando expostas às situações de suspeita da infecção, não procuram ou demoram muito para buscar ajuda médica para realizar o diagnóstico.
A sífilis é uma IST facilmente tratável quando diagnosticada precocemente. Quando não tratada, pode gerar sequelas irreversíveis em longo prazo, além de facilitar a infecção pelo vírus do HIV. Alguns especialistas afirmam que as chances de um indivíduo com sífilis ser infectado por esse vírus podem aumentar em até 18 vezes. No caso da sífilis congênita, a preocupação ocorre devido à alta taxa de aborto, óbito fetal e morte neonatal, que pode chegar a 40%.
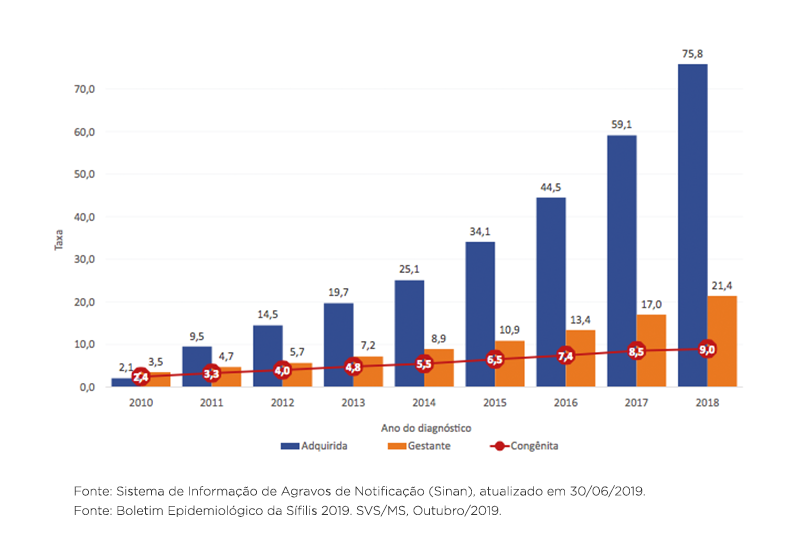
Aumento do número de casos de sífilis no Brasil nos últimos oito anos
De acordo com o boletim epidemiológico do Ministério da Saúde divulgado no final de 2019, o número de casos de sífilis no Brasil é alarmante em decorrência do seu crescimento significativo.
Nos últimos oito anos (2010 – 2018), o país vivenciou um aumento de 4.157% no número de casos. Somente em 2018, foram registrados mais de 246 mil casos, dos quais a sífilis congênita representou uma parcela de 26,3 mil casos, com 241 mortes de bebês.
Foto retirada do site da Labtest
Os sintomas em adultos podem incluir feridas genitais, manchas no corpo, febre, mal-estar, lesões na pele, ossos, sistema nervoso e cardiovascular, demência e depressão. As lesões em fetos e neonatos são mais graves e podem causar malformações, microcefalia, afetar o sistema nervoso, visão, músculos, coração e fígado, até provocar aborto involuntário ou óbito ao nascer.
Procurar ajuda especializada é o primeiro passo para diagnóstico da sífilis
A partir do momento em que o indivíduo está com suspeita de sífilis, ele deve procurar o serviço do Sistema Único de Saúde (SUS) que disponibiliza todos os testes gratuitamente ou um laboratório clínico para realizar os exames de diagnóstico da infecção.
“Além dos exames realizados para identificação da bactéria Treponema pallidum, denominados como exames diretos, são solicitados testes imunológicos para detectar anticorpos antitreponêmicos presentes na amostra do paciente”, explica Bárbara de Morais, especialista de produtos da Labtest.
“Estes anticorpos surgem em aproximadamente 10 dias, após o aparecimento da lesão primária da sífilis, também chamada de cancro duro, e auxiliam o médico nas demais etapas clínicas, a fim de realizar o diagnóstico e conduzir o paciente para o tratamento adequado”, complementa Bárbara.
Dentro dos testes imunológicos, há uma separação entre aqueles considerados testes treponêmicos e não treponêmicos, tema do próximo tópico deste artigo.
Entenda a diferença entre os testes treponêmicos e não treponêmicos
Os testes treponêmicos detectam anticorpos específicos anti-Treponema pallidum, enquanto os testes não treponêmicos detectam anticorpos anticardiolipina, que surgem devido ao material lipídico liberado da célula que apresenta lesão ou à cardiolipina liberada pelas bactérias.
Os anticorpos anticardiolipina são produzidos no organismo devido a outras situações clínicas. Sendo assim, os testes não treponêmicos não são específicos para os antígenos do Treponema pallidum. Cabe ainda ressaltar que os testes não treponêmicos, apesar de não específicos, tem grande relevância para o diagnóstico e monitoramento do tratamento da sífilis, como será mostrado a seguir neste artigo.
Entre os testes treponêmicos, os testes rápidos, ELISA (Enzyme-Linked Immunosorbent Assay) e FTA-ABS (Fluorescent Treponemal Antibody Absorption Test) são enquadrados nesta categoria. Para os testes não treponêmicos, podemos mencionar os testes com as metodologias VDRL (Venereal Disease Research Laboratory) e RPR (Rapid Plasmatic Reagin).
Saiba porque os testes não treponêmicos são indicados para acompanhar o tratamento da sífilis
“Os testes não treponêmicos utilizam a metodologia de floculação, ocorrendo a aglutinação em amostras reagentes, que pode ser observada a olho nu ou por meio de microscópio, dependendo das recomendações do produto utilizado”, diz Bárbara.
Os testes não treponêmicos podem ser qualitativos e/ou semiquantitativos. Quando utilizados de maneira semiquantitativa, é possível dosar o título da amostra, o que auxilia a determinação da fase da infecção: primária, secundária ou terciária.
Esse tipo de teste também é recomendado para acompanhamento da resposta ao tratamento. “O título da amostra deve diminuir se o tratamento for efetivo”, destaca Bárbara.
Os testes treponêmicos não podem ser utilizados para acompanhamento do tratamento, uma vez que permanecerão apresentando resultado reagente ao longo de toda vida do paciente infectado pela bactéria, impedindo saber se o tratamento foi eficaz.
De acordo com o Manual Técnico para Diagnóstico da Sífilis do Ministério da Saúde, os testes não treponêmicos podem ser utilizados como triagem e, em seguida, devem ser confirmados com o teste treponêmico ou utilizados na sequência dos testes treponêmicos, explica a especialista.
Fonte: Labtest
