
Biópsia: o que é e para que serve
Imagem site da Kasvi
A biópsia é um procedimento muito comum na prática médica, no entanto, ainda existe uma ampla parcela de pacientes que nutre certo temor a respeito do exame por ser uma prática pouco entendida por grande parte da população. Ao contrário do que a maioria acredita, a solicitação de uma biópsia nem sempre significa suspeita de câncer.
A biópsia é indicada tanto em enfermidades simples, como as verrugas, como nas mais graves, como o câncer. Mas também pode ajudar no diagnóstico de doenças infecciosas, determinando o agente causal. Em doenças autoimunes, ajuda a confirmar ou informar as alterações esperadas em órgãos ou tecidos. Uma biópsia também pode ajudar a avaliar a gravidade da lesão e a evolução do tratamento. Em lesões de malignidade suspeita ou confirmada, ajuda a estabelecer o grau histológico de neoplasia e a determinar a natureza, taxa de crescimento e agressividade do tumor, ajudando a elaborar o plano do tratamento e a prever o prognóstico da doença.
COMO É FEITA A BIÓPSIA?
Em geral as biópsias são realizadas sem necessidade de internação. Uma biópsia bem-feita começa com uma adequada coleta do material. O profissional deve escolher a melhor área da lesão a ser coletada, a extensão correta de coleta e o material a ser colhido. O material colhido deverá ser conservado em solução de formol e posteriormente enviado a um laboratório de patologia, para avaliação e emissão de um laudo histopatológico.
PREPARO DA AMOSTRA:
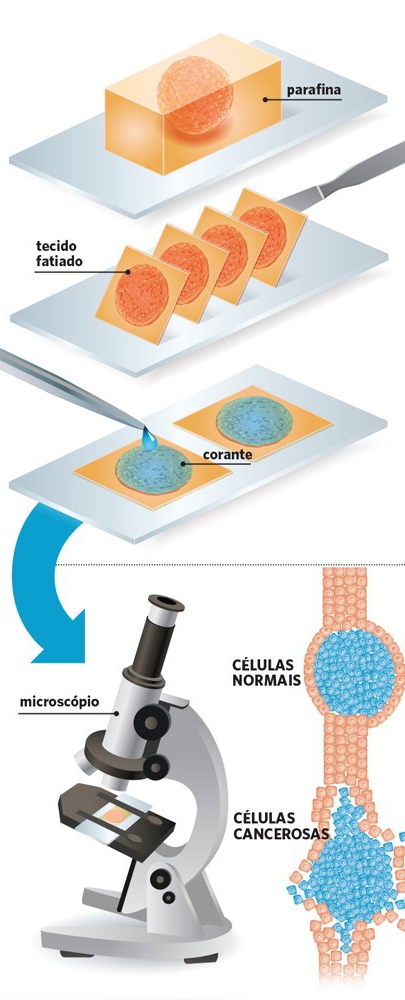
Imagem site da Kasvi
1 – Começa-se por colocar o tecido num fixador que evitará qualquer deterioração. Depois, a amostra será desidratada e embebida em parafina para que se preservem as células e a estrutura.
2 – Quando o tecido já está incorporado, corta-se o bloco de parafina com o tecido embebido em fatias mais finas do que uma fração de um cabelo humano. Estas fatias finas são colocadas numa lâmina de vidro, retira-se a parafina do tecido e, depois, utilizam-se corantes diferentes para identificar as estruturas celulares distintas e suas características especiais.
3 – No diagnóstico da patologia o processo de coloração inicial designa-se por hematoxilina & eosina (H&E) – e permite corar diferentes células e estruturas tornando-as visíveis ao microscópio. O patologista pode, assim, detectar o crescimento irregular das células e determinar o próximo passo do tratamento.
Na maior parte dos casos é possível obter um diagnóstico somente com a coloração H&E, mas há casos em que são necessárias colorações especiais. Estas colorações especiais podem detectar, por exemplo, certas quantidades de proteínas que indicam a probabilidade de um doente responder a determinados tratamentos.
Os prazos necessários para que se possa produzir esses laudos variam de acordo com o tipo de lesão, do material a ser analisado e o procedimento técnico adotado. O prazo médio oscila entre sete e quatorze dias, podendo chegar a um mês em casos de exames mais sofisticados.
TIPOS DE BIÓPSIA
O tipo de biópsia a ser realizado depende do tipo de lesão, do órgão a ser estudado, da hipótese diagnóstica e de condições pessoais do paciente:
– Biópsias externas: Quando feitas em lesões superficiais, geralmente salientes na pele ou mucosas.
– Biópsias interna: Feitas por incisão ou punção às cegas ou guiadas por ultrassonografia ou por endoscopia.
– Biópsias extemporânea ou perioperatórias: Feitas durante uma cirurgia.
– Biópsias incisionais: Quando é retirada apenas uma parte da lesão.
– Biópsias excisionais: Quando é retirada a lesão inteira.
– Biópsias por aspiração: Quando o material a ser examinado é aspirado por uma seringa ou instrumento semelhante. Este tipo de biópsia se divide em dois tipos:
Punção e aspiração com agulha fina (PAAF): Esta punção retira células e líquidos de tumores, com frequência de glândulas como a tireoide ou a mama. Este exame é rápido e não é muito doloroso, podendo ser realizado sem anestesia. A desvantagem deste tipo de biópsia é que por ser uma agulha fina, pouco material pode ser recolhido e a precisão é baixa.
Punção e aspiração com agulha grossa (PAAG): Diferente da anterior, este tipo de punção utiliza uma agulha mais grossa, capaz de remover pedaços de mais de 1 cm. É usada anestesia local para a inserção da agulha e de três a seis amostras glandulares são retiradas para precisão do diagnóstico.
– Biópsia Líquida: O recente interesse por ácidos nucleicos do sangue abriu novas áreas de investigação e possibilidades para o diagnóstico molecular. Em oncologia, alterações genéticas derivadas de tumor, alterações epigenéticas e ácidos nucleicos virais são encontrados no plasma/soro de pacientes com câncer. Esses achados têm importantes implicações para a detecção, o monitoramento e o prognóstico de muitos tipos de cânceres. A caracterização molecular do tumor de um paciente para orientar as decisões de tratamento é cada vez mais aplicada em cuidados clínicos e pode ter um impacto significativo no resultado da doença.
A medicina personalizada para pacientes com câncer visa adequar as melhores opções de tratamento para o indivíduo no momento do diagnóstico e durante o tratamento. Uma dessas abordagens é feita por meio da biopsia líquida, na qual a composição genética do tumor pode ser avaliada pela amostra de biofluidos. As biopsias líquidas têm o potencial de ajudar os oncologistas a rastrearem a doença, estratificar os pacientes para adoção do melhor tratamento e monitorar a resposta à terapêutica e os mecanismos de resistência no tumor. Sua natureza não invasiva permite repetir a amostragem para monitorar a quantificação ou a ausência do DNA tumoral ao longo do tempo, sem a necessidade de uma biopsia tecidual.
Fonte: Site Kasvi