
por CenterLab | ago 11, 2022 | Informativos
Uma das áreas mais importantes de um laboratório clínico é o setor de bioquímica, onde são realizadas diversas pesquisas de analitos relacionados aos processos metabólicos que ocorrem em um ser vivo. Em outras palavras, no setor de bioquímica, é onde se mede as alterações normais e patológicas em amostras de sangue, urina e outros fluidos corporais.
Os principais exames bioqúmicos são: Glicose, colesterol total e frações, triglicérides, ácido úrico, uréia, creatinina, proteínas, enzimas, exames de função hepática, função cardíaca entre outros.
Para essas dosagens, normalmente são utilizados equipamentos automatizados que proporcionam elevado grau de precisão, trazendo maior segurança aos resultados. Nesses equipamentos são inseridas amostras obtidas em tubo primário com identificação por código de barras onde é possível selecionar automaticamente os exames a serem realizados.
O controle da utilização de kits reagentes na execução dos exames é uma prática importante para o dia a dia de um laboratório, favorecendo uma melhor gestão de insumos e rastreabilidade de tudo que envolve a realização do exame.
Por se tratar do setor que realiza a maior quantidade de exames, o setor de bioquímica necessita de equipamentos que tenham uma capacidade produtiva compatível com a necessidade do laboratório, com paradas programadas de menor tempo possível, além de um baixo consumo de água. Proporcionando assim uma maior produtividade dos profissionais do setor, visto que ficam menos tempo manuseando os aparelhos, focando nas atividades mais necessárias de intervenção técnica.
Nesse sentido, a Centerlab juntamente com a Thermo Fisher Scientific apresenta o Indiko Plus. Analisador bioquímico de bancada com acesso randômico, totalmente automatizado, para laboratórios de qualquer tamanho, oferecendo máxima facilidade de uso, confiabilidade e melhor custo-benefício para testes de química clínica especializada.

Mais de 5000 analisadores químicos, executando na plataforma confiável Indiko, já foram instalados ao redor do mundo e todos eles foram fabricados em Vantaa, na Finlândia. O centro de excelência da Thermo Fisher Scientific em Vantaa é uma potência da alta tecnologia, conhecido pela avançada instrumentação IVD e pelas soluções em automatização laboratorial. O centro está em conformidade com os requisitos da FDA, ISO e de várias instituições internacionais.
Conveniência no gerenciamento de amostras e reagentes
– Carregamento de qualquer mistura de cubetas de amostra e tubos primários com código de barras;
– Três racks de amostras diferentes disponíveis;
– Monitoramento em tempo real do uso e data de validade do reagente;
– Calibração total e rastreabilidade de lote.
Fonte de luz Xenon livre de manutenção
A fonte de luz dos analisadores não oferece apenas uma rápida medição: ela também possui uma longa duração incrível, reduzindo os custos relativos a tempos de inatividade e troca de lâmpadas.

Referências:
– Folder Indiko Reagents PT – D22204-01-brPT 092021.
– Folder Indiko Analyzers PT D22203-01-brPT 102021
por CenterLab | fev 5, 2020 | Informativos
A citologia cervicovaginal é utilizada principalmente para detectar alterações nas células do colo do útero. O exame Papanicolau (conhecido também como citopatológico de colo uterino, Pap test, citopatológico) é um exame ginecológico e trata-se de um método simples e relativamente econômico que fornece uma valiosa informação clínica sobre a mulher no decorrer de grande parte da sua vida.
Uma pequena amostra de células é recolhida a partir da superfície do colo do útero. Em seguida a amostra é espalhada sobre uma lâmina de vidro e enviada a um laboratório para análise. As células são examinadas para identificar anomalias que podem apontar infecções vaginais ou uterinas e também o câncer cervical.
HISTÓRICO DO EXAME PAPANICOLAU
Em 1924, George Papanicolau, investigador interessado na endocrinologia do ciclo menstrual, observou que as células neoplásicas derivadas do colo do útero podiam ser observadas em um esfregaço vaginal. Em 1941, ele publicou os primeiros resultados de detecção de células neoplásicas em esfregaço vaginais em um grupo de pacientes com tumores malignos do colo do útero e endométrio, algumas das quais sem suspeita clínica. Em 1947, um ginecologista canadense, J. Ernest Ayre, documentou que uma amostra obtida diretamente do colo do útero com espátula de madeira em um exame ginecológico era mais eficiente e fácil de examinar que um esfregaço vaginal. Pouco depois da introdução do teste, observa-se que as mudanças neoplásicas confinadas ao epitélio podiam ser identificadas nas amostras citológicas.
Partindo do pressuposto de que o tratamento dessas lesões pré-cancerígenas poderia evitar o desenvolvimento de câncer invasor, o do exame ginecológico para teste de Papanicolau foi considerado a ferramenta fundamental na detecção e na prevenção do câncer do colo do útero.
Quais problemas são identificados pelo exame Papanicolau?
Esse exame é feito para identificar alterações nas células do colo do útero. Encontrar essas mudanças e tratá-las irá reduzir muito as chances de desenvolver câncer cervical. Vale ressaltar que o exame não é feito para detectar o câncer do colo do útero, mas detectar lesões pré-cancerosas. Quando células anormais são identificadas o médico pode tomar medidas para descobrir a causa dessas alterações e tratar a doença antes que evolua para um câncer.
Existe alguma preparação antes do Exame Ginecológico?
Devem ser seguidas algumas orientações para que não ocorra nenhuma interferência no resultado:
– Não utilizar duchas ou medicamentos vaginais durante 48h antes da coleta;
– Evitar relações sexuais durante 48h antes da coleta;
– Não fazer o exame no período menstrual – a presença de sangue pode prejudicar o diagnóstico citológico. Aguardar o 5° dia após o término.
Como deve ser realizado o exame ginecológico para o teste de Papanicolau?
O exame de citologia cérvico-vaginal é constituído por diversas etapas, incluindo a coleta da amostra citológica, a fixação do material biológico, a identificação do material e o encami- nhamento ao laboratório para processamento técnico, avaliação microscópica, conclusão diagnóstica e emissão de laudo.
Materiais necessários para a coleta:
– Espátula de Ayres;
– Escova cervical;
– Espéculo vaginal;
– Lâminas de vidro;
– Fixador celular (spray ou álcool a 95%);
– Recipiente apropriado para o transporte das lâminas.
Na primeira etapa do exame ginecológico o espéculo deve ser colocado até o fundo da cavidade vaginal. Uma vez introduzido e aberto identifica-se o colo uterino, avalia-se pregueamento e mucosa vaginal, secreções e outras alterações que possam ocorrer.
Realizar o raspado da parede lateral da vagina em seu terço superior com a parte arredondada da espátula de Ayre. O material coletado deve ser estendido em toda a extensão da lâmina de vidro de maneira uniforme e imediatamente fixado.
Para a coleta na ectocérvice, encaixar a ponta mais longa da espátula de Ayre no orifício externo do colo, apoiando firmemente, fazendo uma raspagem na mucosa ectocervical em movimento rotatório de 360°.
Para a coleta endocervical, introduzir a escova cervical no orifício cervical e recolher o material, girando-a delicadamente a 360°. Realizar a fixação celular imediatamente após a confecção do esfregaço.
Acondicionar a lâmina em recipiente de transporte adequado e identificado com o nome completo da paciente e a data da coleta.
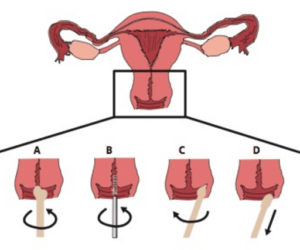
Esquema representativo de coleta cérvico-vaginal
– A Posicionamento do braço alongado da espátula de Ayre no orifício externo do colo e rotação de 360°.
– B Introdução da escova no canal endocervical e rotação de 360°.
– C Raspagem do fundo de saco com a extremidade arredondada da espátula de Ayre.
– D Raspagem do terço superior da parede lateral da vagina com a extremidade arredondada da espátula de Ayre.
A coleta da amostra
A coleta no exame ginecológico , apesar de simples, deve ser sistematizada, pois influencia diretamente a eficácia do rastreamento das alterações celulares.
Processamento e rastreamento
Após a coleta da amostra cérvico-vaginal, as etapas de processamento que ocorrem dentro do laboratório de citologia podem ser didaticamente divididas em três fases:
pré-analítica,
analítica e
pós-analítica.
Fase Pré-Analítica
Inclui as etapas de recepção do material, conferência das identificações da amostra, cadastramento e processamento técnico. Qualquer inconformidade nos dados resultará em erros que dificultarão ou impossibilitarão as etapas seguintes.
Fase Analítica
Consiste na microscopia para leitura da lâmina, interpretação dos quadros citológicos, discussão, revisão de casos e diagnóstico.
Fase Pós-Analítica
Caracterizada por ações realizadas após a interpretação da lâmina, a digitação do laudo, a conferência e o encaminhamento às pacientes ou aos consultórios. A exigência legal de arquivamento de lâminas é de 5 anos para exames negativos, sendo indeterminada para exames positivos e suspeitos.
Fonte: Site da Kasvi. Publicado em: 20.set.2019

por CenterLab | jul 18, 2019 | Informativos
Imagem site da Kasvi
A biópsia é um procedimento muito comum na prática médica, no entanto, ainda existe uma ampla parcela de pacientes que nutre certo temor a respeito do exame por ser uma prática pouco entendida por grande parte da população. Ao contrário do que a maioria acredita, a solicitação de uma biópsia nem sempre significa suspeita de câncer.
A biópsia é indicada tanto em enfermidades simples, como as verrugas, como nas mais graves, como o câncer. Mas também pode ajudar no diagnóstico de doenças infecciosas, determinando o agente causal. Em doenças autoimunes, ajuda a confirmar ou informar as alterações esperadas em órgãos ou tecidos. Uma biópsia também pode ajudar a avaliar a gravidade da lesão e a evolução do tratamento. Em lesões de malignidade suspeita ou confirmada, ajuda a estabelecer o grau histológico de neoplasia e a determinar a natureza, taxa de crescimento e agressividade do tumor, ajudando a elaborar o plano do tratamento e a prever o prognóstico da doença.
COMO É FEITA A BIÓPSIA?
Em geral as biópsias são realizadas sem necessidade de internação. Uma biópsia bem-feita começa com uma adequada coleta do material. O profissional deve escolher a melhor área da lesão a ser coletada, a extensão correta de coleta e o material a ser colhido. O material colhido deverá ser conservado em solução de formol e posteriormente enviado a um laboratório de patologia, para avaliação e emissão de um laudo histopatológico.
PREPARO DA AMOSTRA:
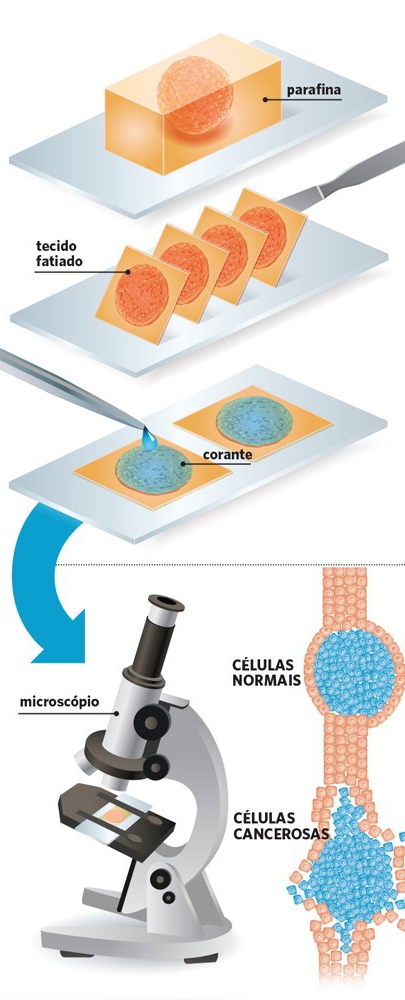
Imagem site da Kasvi
1 – Começa-se por colocar o tecido num fixador que evitará qualquer deterioração. Depois, a amostra será desidratada e embebida em parafina para que se preservem as células e a estrutura.
2 – Quando o tecido já está incorporado, corta-se o bloco de parafina com o tecido embebido em fatias mais finas do que uma fração de um cabelo humano. Estas fatias finas são colocadas numa lâmina de vidro, retira-se a parafina do tecido e, depois, utilizam-se corantes diferentes para identificar as estruturas celulares distintas e suas características especiais.
3 – No diagnóstico da patologia o processo de coloração inicial designa-se por hematoxilina & eosina (H&E) – e permite corar diferentes células e estruturas tornando-as visíveis ao microscópio. O patologista pode, assim, detectar o crescimento irregular das células e determinar o próximo passo do tratamento.
Na maior parte dos casos é possível obter um diagnóstico somente com a coloração H&E, mas há casos em que são necessárias colorações especiais. Estas colorações especiais podem detectar, por exemplo, certas quantidades de proteínas que indicam a probabilidade de um doente responder a determinados tratamentos.
Os prazos necessários para que se possa produzir esses laudos variam de acordo com o tipo de lesão, do material a ser analisado e o procedimento técnico adotado. O prazo médio oscila entre sete e quatorze dias, podendo chegar a um mês em casos de exames mais sofisticados.
TIPOS DE BIÓPSIA
O tipo de biópsia a ser realizado depende do tipo de lesão, do órgão a ser estudado, da hipótese diagnóstica e de condições pessoais do paciente:
– Biópsias externas: Quando feitas em lesões superficiais, geralmente salientes na pele ou mucosas.
– Biópsias interna: Feitas por incisão ou punção às cegas ou guiadas por ultrassonografia ou por endoscopia.
– Biópsias extemporânea ou perioperatórias: Feitas durante uma cirurgia.
– Biópsias incisionais: Quando é retirada apenas uma parte da lesão.
– Biópsias excisionais: Quando é retirada a lesão inteira.
– Biópsias por aspiração: Quando o material a ser examinado é aspirado por uma seringa ou instrumento semelhante. Este tipo de biópsia se divide em dois tipos:
Punção e aspiração com agulha fina (PAAF): Esta punção retira células e líquidos de tumores, com frequência de glândulas como a tireoide ou a mama. Este exame é rápido e não é muito doloroso, podendo ser realizado sem anestesia. A desvantagem deste tipo de biópsia é que por ser uma agulha fina, pouco material pode ser recolhido e a precisão é baixa.
Punção e aspiração com agulha grossa (PAAG): Diferente da anterior, este tipo de punção utiliza uma agulha mais grossa, capaz de remover pedaços de mais de 1 cm. É usada anestesia local para a inserção da agulha e de três a seis amostras glandulares são retiradas para precisão do diagnóstico.
– Biópsia Líquida: O recente interesse por ácidos nucleicos do sangue abriu novas áreas de investigação e possibilidades para o diagnóstico molecular. Em oncologia, alterações genéticas derivadas de tumor, alterações epigenéticas e ácidos nucleicos virais são encontrados no plasma/soro de pacientes com câncer. Esses achados têm importantes implicações para a detecção, o monitoramento e o prognóstico de muitos tipos de cânceres. A caracterização molecular do tumor de um paciente para orientar as decisões de tratamento é cada vez mais aplicada em cuidados clínicos e pode ter um impacto significativo no resultado da doença.
A medicina personalizada para pacientes com câncer visa adequar as melhores opções de tratamento para o indivíduo no momento do diagnóstico e durante o tratamento. Uma dessas abordagens é feita por meio da biopsia líquida, na qual a composição genética do tumor pode ser avaliada pela amostra de biofluidos. As biopsias líquidas têm o potencial de ajudar os oncologistas a rastrearem a doença, estratificar os pacientes para adoção do melhor tratamento e monitorar a resposta à terapêutica e os mecanismos de resistência no tumor. Sua natureza não invasiva permite repetir a amostragem para monitorar a quantificação ou a ausência do DNA tumoral ao longo do tempo, sem a necessidade de uma biopsia tecidual.
Fonte: Site Kasvi





