por CenterLab | abr 16, 2020 | Informativos
Biossegurança consiste em um conjunto de medidas e procedimentos técnicos necessários para a manipulação de agentes e materiais biológicos, capaz de prevenir, reduzir, controlar e eliminar os riscos inerentes às atividades que possam comprometer a saúde humana, animal e vegetal, bem como o meio ambiente. Entre estes agentes, podemos citar o vírus responsável pela atual pandemia mundial, o SARS-CoV-2, reconhecido pela Organização Mundial (OMS) como o novo coronavírus, causador da doença COVID-19.
A Agência Nacional de Vigilância Sanitária (ANVISA) define estas ações como um conjunto de medidas técnicas que são de suma importância durante a manipulação de agentes e materiais biológicos. Todo profissional que atua com manipulação destes materiais em laboratórios deve se ater a cuidados relacionados à biossegurança.
Este artigo tem o objetivo de esclarecer algumas regras preventivas, sejam elas praticadas em suas residências ou no laboratório, assim como sanar dúvidas relevantes à categoria em relação a esta nova situação de crise global.
Cuidados diários para a prevenção da COVID-19
O isolamento social é a medida indicada pelos especialistas em saúde pública para evitar a transmissão e a proliferação da COVID-19. Durante este período de alastramento dos números de casos notificados da doença, aos profissionais dos laboratórios, que se expõem diariamente ao exercer um serviço essencial, é indicado manter cuidados de higiene específicos para impedir a proliferação do vírus ao chegar em suas casas, como os listados abaixo:
- Não tocar em nada antes da higienização minuciosa das mãos.
- Deixar os sapatos em um local separado, para posterior desinfecção.
- Tirar a roupa e colocá-la em uma sacola plástica.
- Deixar objetos usados externamente em uma caixa, logo na entrada.
- Se possível, tomar banho. Caso contrário, lavar bem todas as áreas expostas.
- Limpar celular, óculos e embalagens, antes de guardá-los.
O ato da desinfecção age no sentido de reduzir os riscos de contágio com o vírus. O álcool gel ou líquido, com concentração entre 62 e 71% (v/v), é válido neste sentido. A utilização do álcool líquido deve ser reservada para a desinfecção de superfícies. Em casa, a melhor opção é lavar as mãos com água e sabão. O uso do álcool gel é indicado em razão do seu poder de hidratação e para aqueles que precisam sair de suas residências. Importante salientar que o vinagre não substitui o álcool gel e age somente contra bactérias, protozoários e parasitas. A clorexidina pode ser utilizada como antisséptico, porém não é recomendada para uso frequente, pois ataca a microbiota residente.
Cuidados para o ambiente laboratorial
Alguns estudos apontam que o vírus SARS-CoV-2 pode sobreviver em superfícies por vários dias, dependendo do tipo, temperatura ou umidade do ambiente. Os laboratórios, enquanto serviços essenciais, devem ter o cuidado excepcional para evitar a contaminação dos equipamentos, pacientes e profissionais.
Pois, além de ser transmitido por partículas, estudos (ainda incipientes) indicam que há a possibilidade do novo coronavírus ser transmitido por aerossol, durante os procedimentos de laboratório que envolvem aspiração, alta rotação e força mecânica.
Todos os profissionais da área técnica em um laboratório devem utilizar os Equipamentos de Proteção Individual (EPIs). Já para os profissionais que atuam na recepção, é imprescindível, pelo menos, o uso da máscara e jaleco, no intuito de diminuir minimamente a possibilidade de contágio.
O Dr. Jorge Luiz Araujo Filho, formado em Biologia, Mestre em Patologia e Doutor em Biotecnologia pela Universidade Federal de Pernambuco (UFPE), e conhecido nas redes sociais como Dr. Biossegurança, indica algumas recomendações de biossegurança para a atenção destes profissionais. São elas:
- Não usar adornos.
- Higienizar frequentemente as mãos.
- Utilizar Equipamentos de Proteção Individual – EPIs (máscara, protetor facial, jaleco, traje, calçado fechado, luvas, touca e óculos de proteção).
- Remover a barba e manter cabelos protegidos e presos.
- Cuidado com as luvas.
- Traje de proteção corporal.
- Jalecos abotoados até em cima.
“Os cuidados de biossegurança devem ser seguidos sempre, independentemente da pandemia ocasionada pelo novo coronavírus. Durante uma coleta de amostra para exames deste vírus, é importante estar atento aos Equipamentos de Proteção individual (EPIs), óculos de proteção, máscaras, protetor facial, touca e jaleco abotoado”, reforçou o especialista.
A questão da logística no ambiente de laboratório
Segundo a Organização Feminina de Análises Clínicas (OFAC), o melhor procedimento quanto ao uso de máscaras neste ambiente é controlar a entrada do atendimento, priorizando de 2 a 3 pacientes por vez, com recepcionistas usando máscaras e distribuindo álcool em gel para os pacientes. Além da oferta de máscaras de TNT, elas devem informar a distância ou desagrupamento entre as pessoas.
Como o serviço de coleta é de extrema importância no momento em que vivemos, a rotina do laboratório deve ocorrer na normalidade possível, com o envio de resultados por e-mail ou site. Após o atendimento do paciente, as mãos dos profissionais devem ser higienizadas com álcool gel e eles devem substituir a máscara utilizada.
Ainda sobre a máscara, por ser um material descartável, a esterilização, por meio de lavagem após seu uso, é inadequado. Este processo de lavagem e esterilização fragiliza o tecido, provocando aberturas na estrutura, aumentando a porosidade e fazendo com que ela não retenha os micro-organismos, sua missão primordial.
Diferenças entre tipos de máscaras de proteção
Estes itens de proteção respiratória servem para inibir a entrada de poeira ou névoas (P1), fumos ou agentes biológicos (P2) e particulados altamente tóxicos ou de toxidez desconhecida (P3). Elas são chamadas de Peça Facial Filtrante (PFF). Saiba a seguir quais são as diferenças entre as classes de PFFs:
- PFF1: manipulação de ácido crômico ácido pícrico, ácido sulfúrico, ácido fosfórico, estearatos, sódio e potássio, uréia, sílica, sais solúveis de ferro, hidróxidos de cálcio. Sem similar nos EUA.
- PFF2: manipulação de fumos metálicos, óxido de ferro, fumos de parafina. Manipulação de quimioterápicos na forma de pó liofilizado. Equivale a N95 – parâmetros de teste idênticos.
- PFF3: manipulação de compostos inorgânicos de mercúrio, radionuclídeos. Manipulação de quimioterápicos na forma de pó liofilizado. Manipulação de agentes altamente patogênicos e para trabalhos de campo, com manipulação de animais de captura. Equivale às classes N99, N100, R99 e R100 – com pequenas diferenças nos parâmetros de teste.
Para o Dr. Jorge Luiz, “a máscara N-95 ou PFF 2 (equivalente a N95) é a ideal na segurança contra o novo coronavírus, pois este micro-organismo tem 0,14 micrômetros (µm) de tamanho e a gotícula em que se dispersa tem aproximadamente 12 micrômetros (µm)”.
Alguns países estão indicando a PFF 3 (equivalente a N99), cuja capacidade de retenção de partículas é ainda maior do que a N95 e PFF 2. “O ideal é que essa máscara seja utilizada até ficar úmida (aproximadamente 4 horas de uso)”, completa o Dr. Biossegurança.
Produtos para a desinfecção de superfícies no laboratório
A desinfecção em superfícies precisa ser feita com produtos que inviabilizam o vírus, a exemplo do álcool líquido (concentração entre 62% e 71%), cuja função desnaturante e dissolve a membrana lipídica externa, matando o vírus e outros micro-organismos.
“A água sanitária também é utilizada para desinfetar superfícies. Para seu uso em limpeza de locais, para cada 1 litro de água, acrescente 10 ml de água sanitária, com concentração final de 1% (v/v). O cloro é outra opção. Existem produtos para uso profissional, com capacidade de fazer uma desinfecção ainda mais eficiente”, finaliza o Dr. Biossegurança.
Fonte: Labtest
por CenterLab | abr 16, 2020 | Informativos
O COVID-19 é uma doença respiratória causada pelo novo coronavírus (SARS-CoV-2). O período de incubação varia de 2 a 14 dias, sendo de 5 dias em média. Os sintomas surgem após esse período e geralmente persistem por 5 a 7 dias. Após sete dias, começa o período de maior transmissibilidade, isto é, quando é maior o risco das pessoas passarem o vírus a outras pessoas.
Os principais sintomas da doença incluem febre, tosse e dificuldade respiratória. O quadro clínico nos pacientes mais graves assemelha-se mais a um quadro de pneumonia do que a uma gripe. Durante a epidemia, quando se tem transmissão comunitária do vírus, a identificação rápida dos pacientes com quadro de síndrome gripal, na atenção primária à saúde, e posterior isolamento, são medidas importantes para conter a disseminação.
Casos mais graves devem ser identificados pelo médico, estabilizados e encaminhados para centros de referência. Os exames diagnósticos, incluindo os testes rápidos, podem desempenhar um papel fundamental no processo de triagem e diagnóstico, em que pacientes infectados com coronavírus e diversas outras infecções respiratórias virais, podem se presentar concomitantemente, apresentando quadro semelhante de síndrome gripal.
O processo imunológico de resposta ao coronavírus
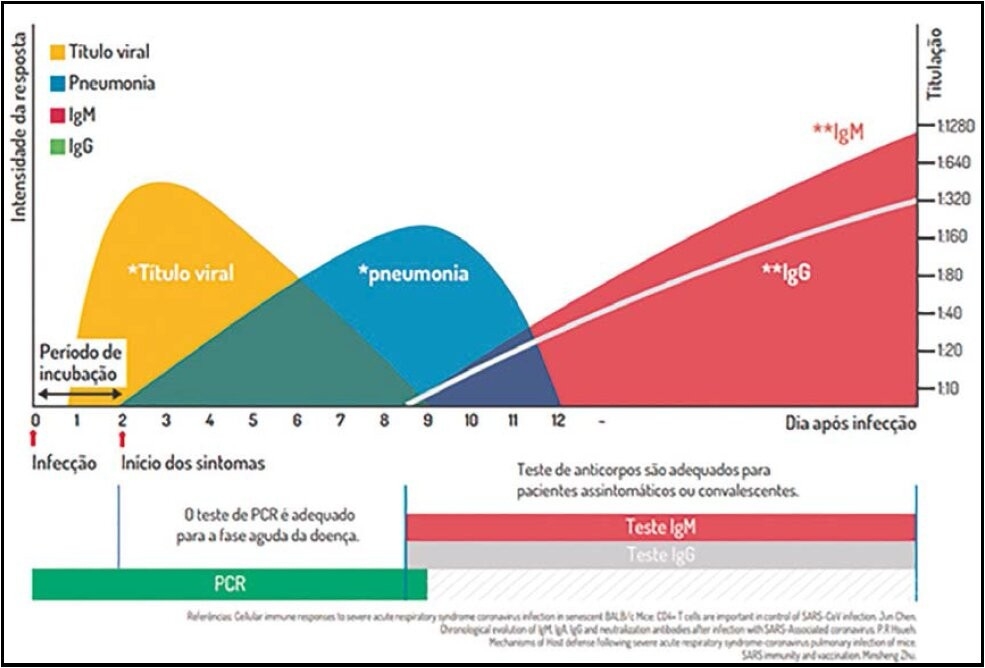
Para entender a diferença entre os diversos testes disponíveis, é preciso compreender a história natural da COVID-19, observando a resposta imunológica (Figura 1). Após infecção pelo vírus, a carga viral no organismo aumenta rapidamente em poucos dias. Mas o paciente pode permanecer assintomático, pois ainda está no período de incubação. O vírus permanece incubado durante dias.
Após 2 a 14 dias de incubação, surgem os primeiros sintomas, como febre alta (acima de 37, 8 graus) e tosse seca. Esses sintomas duram em torno de 1 semana e o maior risco de complicações respiratórias, como pneumonia, ocorre entre 8 a 9 dias. A partir desse período, o organismo inicia a produção de anticorpos, a fim de combater e, na maioria dos casos, vencer a infecção. A concentração sanguínea de IgG e IgM cresce rapidamente a partir de 8 a 9 dias da infecção.
Teste rápido para detecção de anticorpos
Testes rápidos que detectam a presença de IgG e IgM não são adequados para a fase aguda da doença, pois é alta a probabilidade
de falso negativo. Segundo alguns estudos, a eficácia de 100% se dá somente a partir de 10 dias da provável infecção. Com 7 dias, a sensibilidade é de até 80%. Antes disso, o paciente com COVID-19 ainda não produz anticorpos e o teste rápido pode apresentar um resultado negativo para
IgM ou IgG, levando o paciente a retornar para sua residência com alto risco de disseminação. Portanto, para termos segurança diante de um resultado “Negativo”, os testes rápidos de IgG e IgM são adequados somente a partir de 9/10 dias da provável infecção. Importante lembrar que as especificidades destes testes são muito altas, com poucas chances de reação cruzada com outras doenças respiratórias.
A grande preocupação com os testes sorológicos por imunocromatografia são as informações incompletas que estão circulando, devido ao pânico gerado pela doença. Os fabricantes devem ter responsabilidade e indicar, de maneira clara, a real efetividade (sensibilidade) do uso desses testes sorológicos. Um falso negativo pode ser um grande problema para a própria população. Além disso, as associações de classe, como SBAC e SBPC, devem se posicionar e criar um protocolo de usabilidade de todos os testes rápidos no Brasil, além de uma validação de eficácia em um laboratório de referência, comprovando as informações contidas nas instruções de uso de cada kit.
Diagnóstico rápido para detecção de antígeno (Ag) do Covid-19
O diagnóstico rápido que detecta a presença de antígeno é útil na fase aguda da doença, desafogando as filas nos hospitais e auxiliando nas tomadas de decisões imediatas, como o isolamento do paciente positivo até o recebimento do teste confirmatório. Como forma de screening, o teste para detecção de Ag é uma ferramenta mais útil do que a detecção de IgM e IgG, por ter uma janela de detecção menor (em torno de 5 dias da
infecção), o que é ponto chave no combate de qualquer epidemia.
Importante ressaltar que um resultado positivo no teste rápido de detecção do Ag, indica presença do SARS-CoV-2, mas é necessário ser confirmado em laboratórios de referência, normalmente através da técnica PCR-RT.
Diagnóstico diferencial de outras doenças respiratórias
Testes rápidos para outras doenças respiratórias podem ser úteis para descartar o Covid-19. Doenças como influenza, vírus sincicial
respiratório (RSV), Adenovírus ou mesmo faringite estreptocócica têm sintomas que podem ser confundidos com COVID-19. Assim, o
médico precisa descartar essas condições para um diagnóstico correto. Vale lembrar que com a chegada do inverno no Brasil, a incidência de doenças respiratórias vai aumentar e outros vírus irão circular com maior força.
O mundo ideal, sem dúvidas, seria o uso de painéis multiplex respiratórios (já existentes no mercado) por Biologia Molecular, mas sabemos que, ainda, não é a realidade do Brasil por vários motivos: alto custo, demora no resultado e áreas remotas onde o envio do swab pode comprometer a pesquisa do vírus, dando falso negativo.
Por isso, os testes de pesquisa de antígenos de outras doenças respiratórias, sejam por imunocromatografia, fluorescência ou biologia molecular, devem ser considerados e colocados na linha de frente, também para o combate a COVID-19.
Fonte: Labornews

por CenterLab | abr 3, 2020 | Informativos
Introdução
Coronavírus é uma família de vírus que causam infecções respiratórias. O novo agente (SARS-CoV-2) foi descoberto em 31 de dezembro de 2019, após casos registrados na China, e provoca a doença chamada de coronavírus (COVID-19). Os coronavírus humanos foram isolados pela primeira vez em 1937. No entanto, apenas em 1965, o vírus foi descrito com o nome atual, em decorrência do perfil na microscopia, parecendo uma coroa.
Os sinais e sintomas provocados pela doença, são principalmente respiratórios, semelhantes a um resfriado. Podem, também causar infecção do trato respiratório inferior, como as pneumonias. No entanto, o coronavírus (SARSCoV- 2) ainda precisa de mais estudos e investigações para caracterizar melhor os sinais e sintomas da doença.
Os principais sintomas até o momento são:

Se você apresentar sintomas gripais e/ou febre, permaneça em casa em observação por no mínimo 7 dias. Se os sintomas persistirem e/ou agravarem (febre alta, dificuldade para respirar) deve procurar atendimento médico imediatamente. Ao retornar para o domicílio prolongue o isolamento para até 14 dias.
Se entrou em contato com pacientes confirmados ou retornou de viagem nos últimos dias, permaneça em casa em observação por no mínimo 7 dias. Havendo sintomas (tosse, febre até 37.8, coriza) permaneça em isolamento por até 14 dias. Caso apresente dificuldades respiratórias procure o hospital de referência mais próximo.
Transmissão
As formas de transmissão do novo coronavírus ainda estão em processo de investigação,mas já se sabe que acontece de pessoa para pessoa. Qualquer pessoa que tenha contato próximo (cerca de 1 metro) com alguém com sintomas respiratórios está em risco de ser exposta à infecção.
Alguns vírus são altamente contagiosos, enquanto outros são menos. Ainda não está claro com que facilidade o coronavírus se espalha de pessoa para pessoa, mas já se sabe que a transmissão é menos intensa do que o vírus da gripe. A transmissão dos coronavírus costuma ocorrer pelo ar ou por contato pessoal com secreções contaminadas, como:
– Gotículas de saliva;
– Espirro;
– Tosse;
– Catarro;
– Contato pessoal próximo, como toque ou aperto de mão;
– Contato com objetos ou superfícies contaminadas, seguido de contato com a boca, nariz ou olhos.
O período médio de incubação por coronavírus é de 5 dias, com intervalos que chegam a 12 dias, período em que os primeiros sintomas levam para aparecer desde a infecção.
A transmissibilidade dos pacientes infectados por SARSCoV é, em média, de 7 dias após o início dos sintomas. No entanto, dados preliminares do coronavírus (SARS-CoV-2) sugerem que a transmissão possa ocorrer mesmo sem o aparecimento de sinais e sintomas. Até o momento, não há informações suficientes de quantos dias anteriores ao início dos sinais e sintomas uma pessoa infectada passa a transmitir o vírus.
A Centerlab juntamente com seus parceiros estão disponibilizando a pré-venda dos testes rápidos e Imunofluorescentes para diagnóstico do covid-19, procure um de nossos vendedores!
Diagnóstico
Os testes para diagnóstico que disponibilizaremos no mercado são divididos em dois grupos: Os testesImunocromatográficos e os testes Imunofluorescentes. Os testes são pensados para atender uma necessidade de urgência da doença sob seu potencial risco em âmbito nacional: os resultados mais rápidos irão permitir agilidade na tomada de decisões, auxiliando diretamente no direcionamento do tratamento e prognóstico do paciente, além do controle da disseminação do COVID-19 no país.
– Testes Imunofluorescentes
O COVID-19 Ag é um imunoensaio fluorescente para identificação da presença de antígeno do virus, utilizando amostras de swab de nasofaringe e/ou orofaringe pela metodologia de imunofluorescencia, com resultados em até 30 minutos, que permite agilidade na tomada de decisões, auxiliando diretamente no direcionamento do tratamento e prognóstico do paciente, além do controle da disseminação do COVID-19 no país. Para esse temos a Linha Fline da ECO Diagnóstica.
Linha F-Line
Sistema de imunoensaio Fluorescente
Confira o menu completo de testes respiratórios:
– ECO F Influenza A/B;
– ECO F Strep A Ag;
– ECO F RSV Ag;
– ECO F S. pneumoniae Ag;
– ECO F Legionella Ag
– ECO F Adenovírus
– ECO F Covid-19 Ag |
 |
-Testes Imunocromatográficos
O COVID-19 Imunocromatográfico detecta a presenta de Anticorpos IgG e IgM em amostras de sangue total, plasma e soro. O teste poderá auxiliar na triagem de indivíduos assintomáticos, fornecendo dados clínicoepidemiológicos de importância, além do auxílio no diagnóstico daqueles pacientes que já não estão na janela de detecção do vírus.
O Coronavírus tem mobilizado o mundo inteiro. Desde as primeiras notícias até a atualidade, preocupamos em redobrar os cuidados não só com a nossa saúde, como também a saúde dos nossos familiares, colaboradores, clientes, amigos e com os profissionais da saúde de forma geral.
A Centerlab procura contribuir durante esse período fornecendo um serviço de qualidade a fim de prestar suporte aos laboratórios e hospitais. Seguimos trabalhando para atender o seu laboratório, comercializando soluções em produtos e serviços para diagnóstico e pesquisa.
Vamos manter a tranquilidade e seguir as recomendações para inibir a propagação do vírus. Dessa forma iremos superar este momento difícil que estamos atravessando.
Referência:
– Newslab.
– Saude.br.gov.br/temasdeSaude/coronavírus.