por CenterLab | abr 28, 2025 | Uncategorized
A vacinação é um dos maiores marcos da história da saúde pública. Responsável por erradicar doenças, reduzir internações e salvar milhões de vidas todos os anos, ela representa muito mais do que uma medida preventiva individual — é um compromisso com a saúde coletiva.
Com o avanço da ciência e a constante vigilância epidemiológica, os calendários de vacinação precisam ser atualizados para atender às demandas de cada contexto.
Em 2025, o Ministério da Saúde anunciou mudanças importantes no Calendário Nacional de Vacinação, e a Semana Mundial da Imunização vem reforçar, mais uma vez, o quanto essa prática salva vidas — desde os primeiros momentos da vida até a terceira idade.
Por que a vacinação é tão importante?
A vacina é uma das tecnologias mais eficazes, seguras e acessíveis para a prevenção de doenças infecciosas.
Sua importância se estende por diversos aspectos:
- Redução de hospitalizações e óbitos:
Doenças como poliomielite, sarampo, rubéola, meningite e hepatite A, já foram causas de mortes em larga escala no passado. Com a vacinação, não apenas sua ocorrência caiu drasticamente, como as formas graves também diminuíram.
- Custo-efetividade
A vacinação é um dos investimentos mais eficazes do ponto de vista econômico. Afinal, prevenir é sempre mais barato — e mais seguro — do que tratar!
- Proteção individual e coletiva:
Ao vacinar-se, a pessoa se protege e também protege quem está ao seu redor, especialmente aqueles que não podem receber determinadas vacinas por questões médicas.
- Prevenção de doenças emergentes e reemergentes
Em um mundo globalizado, com constante movimentação de pessoas e mudanças ambientais, o risco de surtos e pandemias é real.
A vacinação é uma barreira científica fundamental contra essas ameaças. E um exemplo recente foi a pandemia da COVID-19.
Mudanças no Calendário Nacional de Vacinação 2025
Com base em evidências científicas e estudos recentes, o Ministério da Saúde promoveu ajustes relevantes:
- COVID-19:
O imunizante segue no calendário com recomendações específicas por faixa etária e grupos de risco.
A medida reforça que a COVID-19 continua sendo uma preocupação de saúde pública e que a proteção precisa ser mantida.
- Influenza:
Agora faz parte do calendário para crianças entre 6 meses e 5 anos, além de gestantes, idosos e outros grupos prioritários.
É sempre bom lembrar que a gripe pode ter complicações graves — e a vacina é essencial para evitá-las.
- Rotavírus:
Houve ampliação da faixa etária para administração das doses:
1ª dose: entre 2 meses até 11 meses e 29 dias
2ª dose: até 23 meses e 29 dias
O objetivo é garantir proteção contra essa importante causa de diarreia grave em bebês.
- Poliomielite:
A dose de reforço com a vacina oral poliomielite bivalente (VOPb) foi substituída por uma dose da vacina inativada (VIP) aos 15 meses.
Essa mudança busca eliminar o uso da VOPb no Brasil, alinhando o país à estratégia global de erradicação da pólio.
Semana Mundial da Imunização 2025
24 a 30 de abril | Tema: “Imunização para todos é humanamente possível”
Promovida pela Organização Mundial da Saúde (OMS), a campanha de 2025 reforça o acesso igualitário à imunização em todas as fases da vida.
A ideia é clara: todas as pessoas, em todos os lugares, devem ter acesso à vacinação — um direito humano fundamental e uma ferramenta indispensável para sistemas de saúde resilientes.
A OMS ainda alerta que mais de 25 milhões de crianças deixaram de receber vacinas essenciais nos últimos anos, especialmente durante a pandemia. Recuperar essa cobertura é uma prioridade global.
E o papel dos laboratórios nisso tudo?
Os laboratórios clínicos também são protagonistas nesse cenário. Eles são fundamentais para:
- Confirmar diagnósticos de doenças imunopreveníveis.
- Realizar triagens sorológicas.
- Monitorar a resposta imunológica pós-vacinação.
- Garantir dados epidemiológicos confiáveis.
Investir em testes de alta qualidade, automatizados e precisos — como os oferecidos pela Labtest Virtue — é contribuir diretamente com estratégias de imunização mais eficazes.
Ou seja, em um cenário de avanços tecnológicos, novos desafios sanitários e maior acesso à informação, vacinar-se continua sendo um gesto de responsabilidade e cuidado — consigo mesmo e com os outros.
As mudanças no calendário de 2025 mostram que a ciência segue atenta e em movimento, e a Semana Mundial da Imunização nos convida a refletir: Como posso contribuir para um futuro mais saudável e justo para todos?
A resposta pode começar com uma simples pergunta ao médico ou uma visita ao posto de saúde mais próximo. Porque vacinar é um ato de esperança. E de humanidade.
Referência:
– Blog da Labtest

por CenterLab | mar 3, 2022 | Informativos
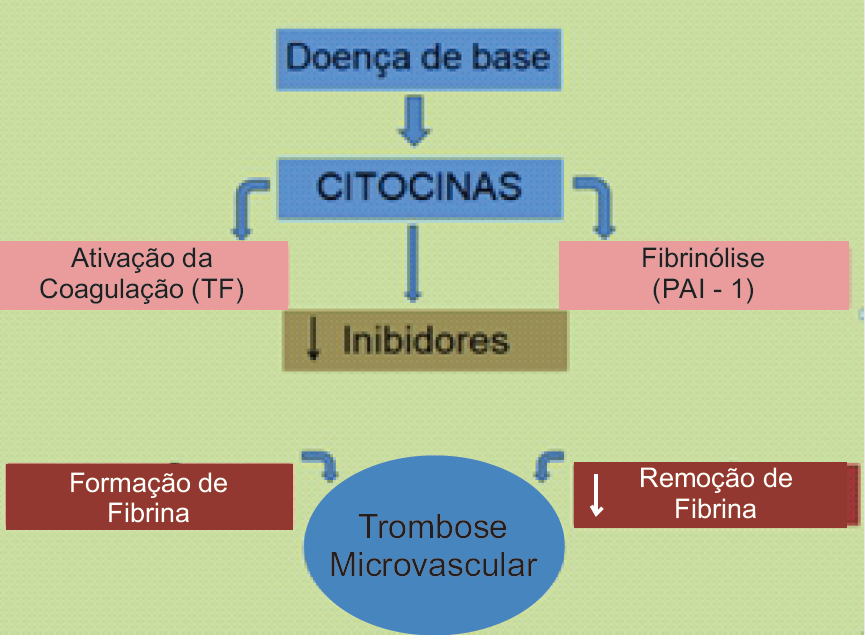
Atualmente definida como uma síndrome adquirida, a coagulação intravascular disseminada (CIVD) é caracterizada pela ativação difusa da coagulação intravascular, levando à formação e deposição de fibrina na microvasculatura. Tal condição é associada às diversas entidades clínicas como trauma grave, tumores sólidos, neoplasias hematológicas, descolamento de placenta, embolia de líquido amniótico, hemangiomas gigantes, aneurismas de aorta, anemia hemolítica microangiopática, sobretudo infecções que levam à septicemia. Entretanto, numa hemostase normal o equilíbrio entre as proteínas pró-coagulantes e anticoagulantes é o que mantém a fluidez do sangue pelos vasos, incluindo o controle da hemorragia e dissolução de coágulos.
Com efeito, para manter esse equilíbrio existem 13 tipos diferentes de fatores de coagulação e os seus nomes são expressos em algarismos romanos (figura 1). Assim, existe desde o Fator I até o Fator XIII. Esses fatores são ativados, por exemplo, quando ocorre o rompimento do vaso sanguíneo, onde a ativação do primeiro leva à ativação do seguinte até que ocorra a formação do coágulo pela ação dos 13 fatores. A ativação descontrolada do sistema de coagulação não resulta apenas em trombose, mas também em inflamação e proliferação celular, mediadas principalmente pela ação da trombina. Desta forma, estabelece-se uma alça de retroalimentação positiva que se não controlada pode progredir promovendo lesão vascular, falência de múltiplos órgãos e morte.
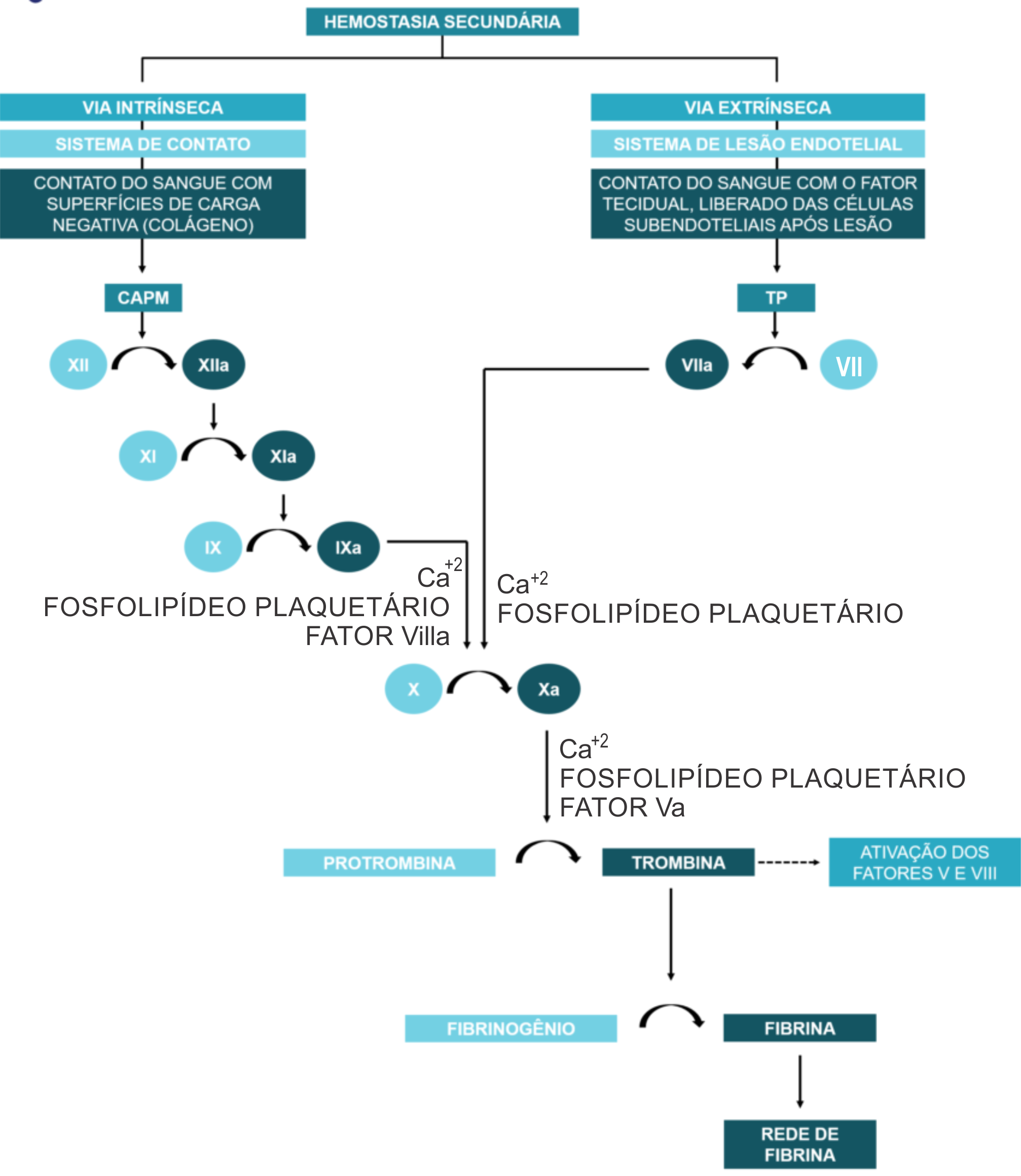
Figura 1: Esquema da cascata de coagulação com divisão do sistema em duas vias (intríseca e extrínseca).
Diante da pandemia de coronavírus, diversos aspectos vêm sendo estudados na tentativa de conhecer melhor a doença e, dessa forma, reduzir o número e a gravidade dos indivíduos infectados. A literatura vigente descreve que a forma grave daCOVID-19 é frequentemente complicada com coagulopatia. Dentro desse contexto, a CIVD é relatada em grande parte dos óbitos. Em torno do 7º ao 12º dia dos sintomas transcorrem as complicações. A manifestação grave da infecção é marcada por uma resposta inflamatória imunológica acentuada, caracterizada pela presença de monócitos, linfócitos, neutrófilos e macrófagos. Em trabalhos já publicados, análises histológicas foram evidenciadas dano alveolar difuso, infiltrado inflamatório intersticial mononuclear com trombose em microcirculação e formação de membrana hialina. Essa resposta se dá pelo os altos índices de citocinas pró-inflamatórias no sistema circulatório, como IFN-γ, IL 1 e 6 e TNF-α, formando o conceito de tempestade de citocinas. Também, injúrias fora do âmbito do aparelho respiratório, bem como trombose podem acontecer sem que haja assiduidade local confirmada do vírus, admitindo que a infecção pelo SARS-CoV-2 compreenda uma severa resposta inflamatória, com estado de hipercoagulabilidade. Pacientes com infecção e que consequentemente desenvolvem resposta inflamatória sistêmica podem evoluírem com lesão
endotelial e consecutivo aumento na geração de trombina e diminuição da fibrinólise endógena. Pode-se assim denominar o estado pró-trombótico de Coagulopatia Induzida pela Sepse (SIC) que antecede a CIVD. A fisiologia que rege a SIC finaliza em uma condição próhemostática. Indivíduos que são acometidos por infecções virais estão sujeitos a evoluir para sepse associada à disfunção orgânica. A sepse está bem especificada como um dos fatores causais mais comuns da CIVD, que se desenvolve com a liberação de citocinas próinflamatórias, como fator de Von Willebrand e expressão do fator tecidual, que ativam monócitos e células endoteliais. A trombina circulante, não impedida pela via fisiológica anticoagulante, pode ativar as plaquetas e incitar a fibrinólise apontando para um estado hipercoagulável em pacientes diagnosticados com infecção, como na COVID-19. Ademais, o estado de hipóxia gerado na forma grave da patologia pode estimular a trombose, pelo aumento da viscosidade sanguínea e por uma via de sinalização dependente do fator de transcrição provocado por hipóxia. Estudos mostram relação cruzada entre inflamação e coagulação, sendo a inflamação responsável por provocar a ativação da coagulação. Contudo, fora do estado patológico, há um controle da ativação da coagulação por três vias anticoagulantes: sistema ativado da proteína C, inibidor da via do fator tecidual e o sistema antitrombina. No entanto, essas vias fisiológicas sofrem alterações na sepse.
Testes Laboratoriais de Coagulação
Não é de hoje que os testes laboratoriais possuem grande relevância no diagnóstico dos pacientes em diferentes situações clínicas. Sabe-se que, de um tempo para cá, os testes de hemostasia tornaram-se ponto crucial no processo, já que os seus números influenciam diretamente nas decisões clínicas. É fundamental para um diagnóstico e acompanhamento eficaz do paciente, que os diferentes processos da análise disponham de qualidade. Isso inclui o desempenho dos equipamentos laboratoriais e, principalmente, a qualidade dos reagentes utilizados para a realização dos exames. Logo, para monitorização de tratamentos com anticoagulantes.
Os testes deTP e TTPA são considerados testes de triagem da coagulação. É importante conhecer a sensibilidade destes testes na identificação da deficiência de diferentes fatores da coagulação. Um teste com pouca sensibilidade, ou seja, incapaz de identificar anormalidades pode gerar resultados inadequados que prejudicam a investigação das coagulopatias. A sensibilidade de um determinado reagente pode ser especifica para uso em um determinado equipamento ou para uso combinado com outros reagentes.
Tempo de Tromboplastina – TP
Os reagentes utilizados (tromboplastinas) inicialmente eram produzidos a partir de um tecido humano, e foram posteriormente sendo substituídos por reagentes de tecido animal, o que gerou enorme variação intra e interlaboratorial, ou seja, a sensibilidade dos reagentes variava de acordo com a origem da tromboplastina. Fato que ocasionou sérios problemas para os pacientes, visto que os resultados obtidos por laboratórios que utilizavam reagentes menos sensíveis, ocasionavam erroneamente em uso de doses mais altas de anticoagulantes. A origem da tromboplastina interfere na sua sensibilidade, por isso os resultados de um TP do mesmo paciente na mesma amostra podem variar de um laboratório para outro. Diante deste problema foi instituído pela Organização Mundial de Saúde (OMS) a RNI (Relação Normatizada Internacional), que expressa à uniformização dos resultados, pois leva em consideração a sensibilidade do reagente utilizado. Os fabricantes dos reagentes foram orientados a comparar as tromboplastinas produzidas com a tromboplastina de referência mundial da OMS, através da construção de uma curva de calibração, onde será verificada a atividade enzimática a partir da diluição seriada de um plasma calibrador, e calcular o Índice de Sensibilidade Internacional (ISI), diminuindo assim, as discrepâncias entre os resultados do tempo de protrombina, dando mais confiabilidade ao teste.
O TP é mais sensível á deficiência do fator VII e tem menor sensibilidade aos fatores da via comum e para deficiência de fibrinogênio. Atualmente, fator tecidual recombinante vem sendo cada vez mais utilizado, e o TP mensurado com essa tromboplastina parece ser mais confiável na identificação de variantes de deficiência de fator VII. Um exemplo de reagentes mundialmente reconhecidos por sua credibilidade e confiança são os da Instrumentation Laboratory®, integrante do grupo Werfen® desde 1991. Focado em inovação e melhorias constantes para testes de diagnóstico in vitro, o grupo Werfen® desenvolve, fabrica e distribui
reagentes da linha de hemostasia e dentre os principais testes da rotina de coagulação, pode-se elencar os reagentes de ponta desenvolvidos pelo fabricante, Recombiplastin2G, utilizado para a determinação quantitativa de TP – Tempo de Protrombina, que tem como grande diferencial a sua constituição ser derivado de fator tecidual humano através de tecnologia recombinante, O processo melhorado de produção utilizado para este reagente, assegura uma excelente uniformidade lote a lote e um desempenho superior em relação às tromboplastinas derivadas de fontes naturais. Devido a esta elevada sensibilidade a deficiência de fatores, comparável às Preparações Internacionais de Referência, é especialmente adequado para a monitorização da Terapêutica Anticoagulante Oral. Sua apresentação é liofilizada, de fácil reconstituição pelo operador e sua estabilidade após o preparo é excelente evitando o desperdício do reagente. Seu ISI (índice de padronização internacional) de 1,00 é um dos melhores valores encontrados no mercado. Além disso, o portifólio contempla com o TP-Fibrinogénio HS PLUS que é um extracto liofilizado de cérebro de coelho com uma concentração óptima de ions de cálcio. Devido a um processo de fabrico especial e meticuloso foi possível obter uma alta sensibilidade em relação aos factores II, V, VII e X, dando resultados comparáveis com o Padrão de Referência Internacional. A alta sensibilidade analítica faz com que este reagente seja particularmente apropiado também para a monitorização da terapêutica anticoagulante.
Tempo de Tromboplastina Parcial Ativada – TTPa
O reagente mais moderno e utilizado em grandes centros laboratoriais é o HemosiL APTT-SP. Este é derivado de tecnologia de fosfolipídios sintéticos, contendo como ativador as partículas de sílica micronizada. Essa tecnologia garante uma maior reprodutibilidade, estabilidade e sensibilidade frente a outros reagentes de TTPa, dentre eles, o HemosiL SynthASil e o HemosiL SynthAFax, proporcionando resultados mais precisos perante o déficit de Factor XII, XI, X, IX, VIII, V, II, ou Fibrinogénio, doenças hepáticas, défice de Vitamina K, presença de heparina, anticoagulante lúpico ou outros inibidores. Possui apresentação líquida e pronta para uso, o que também impacta positivamente no resultado dos testes.
D-Dímero
Atualmente, outro ensaio que tem se destacado no mercado é o teste de D-dímero que é utilizado para avaliação de pacientes com COVID 19. A IL possui diferentes apresentações deste insumo, para atender a necessidade de cada laboratório. As duas mais conhecidas e aplicadas são: D-dimer 500 e D-dimer HS500. A diferença entre eles é o modo de preparo, já que um está pronto para uso e o outro necessita ser reconstituído. Ambos os kits são para a determinação quantitativa do D-dímero no plasma humano, com uma ótima linearidade e sensibilidade, cut-off validado de 500ng/mL e resultados liberados em menos de 5 minutos nos sistemas IL.
Com 40 anos dedicados ao mercado de diagnósticos laboratoriais, a Centerlab® em parceria com o grupo Werfen® oferecem as linhas de reagentes de hemostasia, Hemosil Recombiplastin2G e APTT-SP, além dos sistemas ACL ELITE PRO Family e ACL TOP Family Série 50 com gerenciamento de automação e qualidade mais avançado em testes de hemostase. Ideal para testes de hemostasia de rotina e especialidade, incluindo ensaios de coagulação, cromogênicos e imunológicos em laboratórios clínicos de médio a alto volume.
Referências:
-https://newslab.com.br/a-j-r-ehlke-em-parceria-com-a-werfen-aposta-na-tecnologia-de-ponta-a-favor-da-confiabilidade-no-diagnostico-em-hemostasia/
– https://www.centerlab.com/blog/Centernews_107/
– https://bvsms.saude.gov.br/bvs/publicacoes/manual_diagnostico_laboratorial_coagulopatias_plaquetopatias.pdf
– http://editora.universidadedevassouras.edu.br/index.php/RS/article/view/2330
– https://editoraime.com.br/revistas/index.php/rems/article/view/623

por CenterLab | jul 11, 2021 | Informativos
Anticorpos Neutralizantes e Anti-RBD na Covid-19
A atual pandemia de COVID-19, declarada em 11 de março de 2020 pela Organização Mundial da Saúde, teve seus primeiros casos relatados em dezembro de 2019, em Wuhan, província de Hubei, na China. Trata-se de uma doença respiratória decorrente da infecção causada pelo novo coronavírus, posteriormente batizado de SARS-CoV-2. Os coronavírus são RNA vírus pertencentes à família Coronaviridae, formados por RNA de fita simples positiva, contendo um nucleocapsídeo e proteínas Spike (S) ou espículas – que conferem aparência de coroa solar (Corona em latim) – figura 1. Os vírus são estruturas obrigatoriamente intracelulares e possuem como principal característica a replicação viral dependente de uma célula metabolicamente ativa, para originar novas partículas virais.
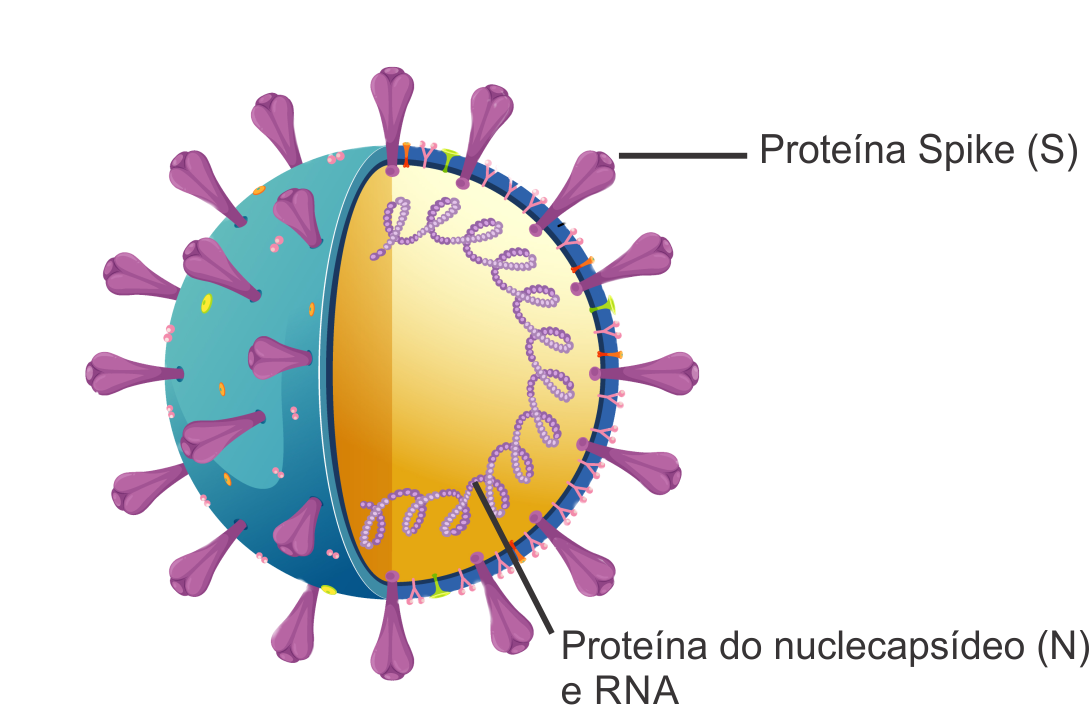
Logo, a ligação entre a glicoproteína Spike (S) e o receptor celular ECA2 (Enzima Conversora de Angiotensina) presente em células do trato respiratório e digestivo é responsável pelo tropismo do vírus SARS-CoV-2 pela célula hospedeira. Estruturalmente, a glicoproteína S divide-se em quatro diferentes regiões: domínio transmembranar; curto domínio citoplasmático; subunidade S1 (equivalente ao domínio N-terminal) – responsável pela ligação ao receptor celular ECA2 – e a subunidade S2 (equivalente ao domínio C-terminal) – envolvida no mecanismo de penetração viral. A parte que nos interessa está contida na subunidade S1, onde se localiza a região chamada domínio de ligação do receptor (RBD do inglês). Esta subunidade é o local para muitos anticorpos com função de neutralização impedindo o vírus de ligar-se ao receptor ACE2 da célula. Os anticorpos específicos que desenvolvemos quando entramos em contato com um vírus ou uma bactéria estão entre as principais moléculas produzidas pelo corpo para evitar as doenças. Nem todos têm a capacidade de bloquear a ação do vírus; os que conseguem fazer isso são chamados de neutralizantes.
Na busca por combater o vírus Sars-CoV-2, pesquisadores do mundo todo trabalham para desenvolver tratamentos que minimizem os efeitos da Covid-19 – a doença por ele causada – e vacinas que protejam contra a infecção. Segundo eles, vacinas que se mostraram mais eficazes geraram maior quantidade de anticorpos neutralizantes.
Alguns dados já publicados mostram que as chances de ser internado ou morrer com o Sars-CoV-2 caem drasticamente depois da imunização completa, que ocorre cerca de um mês depois da segunda injeção para as vacinas usadas no Brasil, aplicadas em duas doses.
Com o avanço da pandemia torna-se cada vez maior a demanda por exames para diagnóstico da população. Entretanto com a possibilidade de reinfecção e a introdução de vacinas aumentou o interesse por métodos que pudessem avaliar a imunidade do indivíduo. Para isso, existem no mercado diversas opções de testes de Covid-19. Entre eles, os testes com leitura exclusiva de anticorpos neutralizantes e anti-RBD. Os kits que utilizam a proteína S são uma alternativa viável para se avaliar a soroconversão, seja em pacientes com contato prévio/recuperados da doença em si, ou após o esquema de qualquer das vacinas atualmente disponíveis. Para uma melhor sensibilidade, recomendam-se a testagem de 14-21 dias do início dos sintomas ou da segunda dose da vacina. Contudo, os testes sorológicos específicos para identificação de anticorpos neutralizantes, possuem uma grande importância para avaliação da imunidade contra a covid- 19, entretanto devem ser interpretados com cautela sempre em conjunto com outras informações clínicas e exames complementares do paciente, juntamente com as particularidades dos testes. Além disso, pessoas vacinadas parcialmente ou com esquema de vacinação completo, ou que já tiveram infecção natural recente, não estão isentas das medidas protetivas preconizadas, como o uso de máscaras em espaços públicos, higienização das mãos e do distanciamento social.
A Centerlab, em parceria com a ECO e Celer, duas grandes empresas referências em diagnósticos rápidos, mantendo sempre o espírito inovador de grande qualidade e acessível a todos nossos clientes independente de seu porte, tem a grande satisfação de disponibilizar os Kits para teste, por método de imunofluorescência em Point Of Care, de anticorpos neutralizantes e anti-RBD como diagnósticos complementar na Covid-19. Simples e rápido.
Teste de Anticorpos 2019-nCoV
Imunoensaio fluorescente utilizado em conjunto com o Finecare para detecção rápida e qualitativa do anticorpo RBD do SARS-CoV-2, em amostras de sangue total, soro ou plasma humano.
Resultado em 15 minutos!
ECO F Teste de Covid nAb
Detecção de anticorpos neutralizantes
Teste ideal para verificar imunidade* de quem já teve contato com o vírus ou foi vacinado.
*Presença de anticorpos neutralizantes para SARS CoV 2 que indica possivelmente imunidade das vias aéreas inferiores.
Bibliografia:
-https://virologyj.biomedcentral.com/articles/10.1186/1743-422X-2-73 Xiao X, Chakraborti S, Dimitrov AS, Gramatikoff K, Dimitrov DS: A glicoproteína SARS-CoV S: expressão e caracterização funcional. Biochem Biophys Res Commun 2003, 312: 1159-1164. 10.1016 / j.bbrc.2003.11.054;
– https://www.nature.com/articles/s41586-020-2456-9;
– https://celer.ind.br/produto/finecare-plus/;
– https://ecodiagnostica.com.br/;
– https://www.folhape.com.br/noticias/anticorpos-neutralizantes-podem-indicar-imunidade-apos-vacina/184986/;
-https://www.gov.br/inpi/pt-br/servicos/patentes/tecnologias-para-covid-19/Arquivos%20Textos/estudo-11-de-vacina-inativada_obtec_25062021.pdf.

por CenterLab | maio 30, 2021 | Informativos
A pandemia em curso de Covid-19 (Sars-Cov-2) acarreta principalmente uma infecção do trato respiratório das pessoas infectadas. No entanto, cada vez mais a Covid-19 vem sendo considerada uma doença sistêmica que envolve vários sistemas, incluindo cardiovascular, respiratório, gastrointestinal, neurológico, hematopoiético e imunológico.
Através de estudos realizados em várias partes do mundo, o laboratório de hematologia clínica vem sendo um parceiro importante no diagnóstico, monitoramento e manejo dos pacientes infectados.
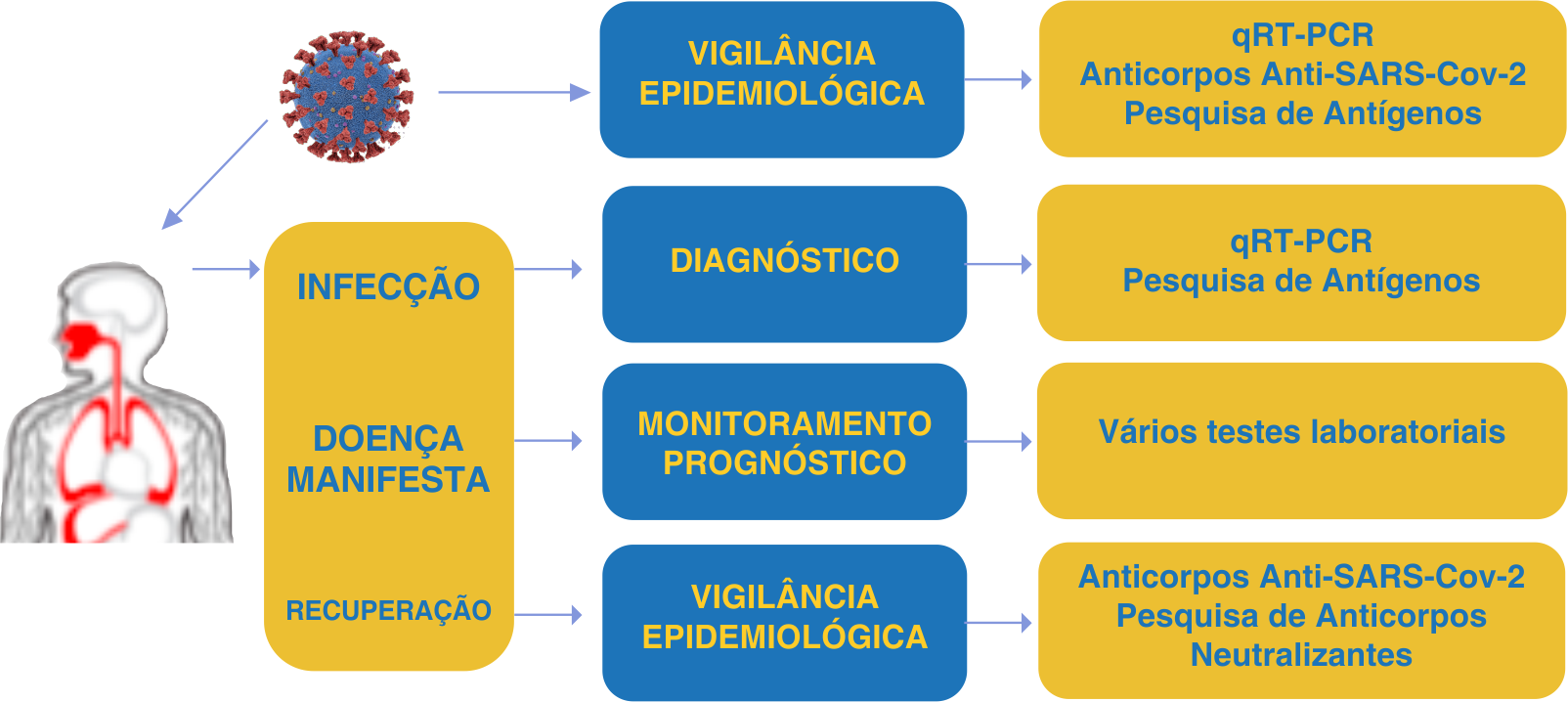
Alterações no Hemograma
– Linfopenia
Durante a fase inicial da doença, geralmente de 1 a 14 dias, sintomas inespecíficos estão presentes, e a contagem de leucócitos e linfócitos no sangue periférico são normais ou ligeiramente reduzidas. Após a viremia, o Sars-Cov-2 afeta principalmente tecidos com alta expressão de ACE2 (Enzima Conversora de Angiotensina 2), entre eles: Pulmões, coração e trato gastrointestinal.
Aproximadamente 7 a 14 dias do início dos sintomas, ocorre um aumento das manifestações clínicas da doença. Nesse ponto se evidencia uma linfopenia significativa. Estudos mostram que os linfócitos expressam o receptor ACE2 em sua superfície, assim o Sars-Cov-2 pode infectar diretamente essas células e, por fim, levar à sua lise. Outros fatores, como o aumento pronunciado de citocinas também apresentam mecanismos que podem promover a apoptose de linfócitos.
Diversos estudos tiveram os leucócitos como objetivo, e demonstraram que a grande maioria dos pacientes apresentavam linfocitopenia. Essas anormalidades foram mais proeminentes entre os casos graves da doença, onde pacientes que tiveram desfecho fatal apresentaram uma diminuição da proporção de linfócitos/leucócitos na admissão durante a hospitalização. Alguns estudos relataram uma associação entre linfopenia e a necessidade de cuidados na UTI. A lesão miocárdica também está associada ao aumento da mortalidade em pacientes hospitalizados com Covid-19. Estudos demonstraram que pacientes com lesão miocárdica tinham leucócitos mais elevados e menores contagens de plaquetas. Pacientes com altos níveis de Troponina T apresentavam leucocitose, neutrófilos aumentados e diminuição de linfócitos.
– Trombocitopenia
O mecanismo de trombocitopenia em pacientes com Covid-19 é provavelmente multifatorial.
Na SARS (Síndrome Respiratória Aguda Grave) foi sugerido que a combinação de infecção viral e ventilação mecânica levam a dano endotelial desencadeando ativação plaquetária, agregação e trombose no pulmão, causando grande consumo de plaquetas. Além disso, como o pulmão pode ser um sítio de liberação de plaquetas de megacariócitos maduros, uma diminuição ou alternância morfológica do leito capilar pulmonar pode levar a uma desfragmentação plaquetária desarranjada. Os Coronavírus também podem diretamente infectar elementos da medula óssea resultando em hematopoiese anormal ou desencadear uma resposta auto imune contra células sanguíneas. Estudos também sugerem que uma CID (Coagulação Intravascular Disseminada) de baixo grau consistentemente presente pode propagar uma baixa contagem de plaquetas na SARS.
Um estudo realizado em um hospital na China demonstrou que pacientes mais graves de Covid-19 apresentavam inicialmente uma elevação da contagem de plaquetas, seguida de brusca diminuição. Esse estudo demonstrou também que pacientes mais idosos que tiveram aumento significativo de plaquetas, tiveram internações hospitalares mais longas.
Embora com heterogeneidade muito alta, estudos mostraram que pacientes não sobreviventes à Covid-19 apresentaram uma queda mais significativa na contagem de plaquetas.
ꞏNeutrofilia
Os dados sobre Neutrofilia ainda não são amplamente abordados na literatura. Alguns relatos indicam que a neutrofilia é comum em pacientes de UTI, provavelmente relacionado à infecção bacteriana associada, sendo esta um quadro que aumenta o índice de morte.
Um número maior de neutrófilos e um número menor de linfócitos foi observado em pacientes que tiveram evolução mais grave da doença. Tal fato indica distúrbios importantes e condição crítica nos casos mais graves de Covid-19.
Desta forma, uma avaliação cuidadosa dos índices laboratoriais na linha de base e durante o curso da doençapode ajudar os médicos a formular uma melhor abordagem e o tratamento mais adequado, além de fornecer tratamento intensivo para aqueles que têm maior necessidade.
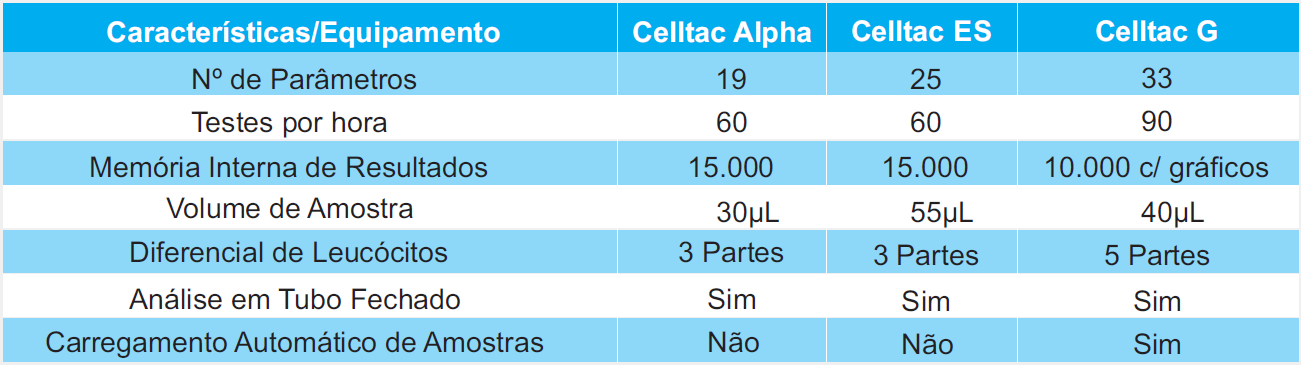
A Centerlab, em parceria com a Nihon Khoden, disponibiliza aos seus clientes as plataformas Celltac, que atendem às mais diversas demandas laboratoriais. Todos os modelos humanos possuem possibilidade de leitura em tubo fechado, proporcionando maior segurança ao operador, além de contar com modos de medição selecionáveis (prédiluição, alto WBC, baixo WBC, amostra capilar). Os analisadores com diferencial de leucócitos em 5 partes possuem um sistema de contagem avançada, que consiste em uma análise adicional automática quando valores baixos de WBC e Plaquetas são detectados. Já o Celltac G é o único no mercado com contagem de bastonetes!
Bibliografia:
– Terpos et al. Hematological findings and complications of COVID-19. Am J Hematol. 2020;95(7):834-847.
– Qu et al. Platelet-to-lymphocyte ratio is associated with prognosis in patients with coronavirus disease-19. J Med Virol. 2020; 1-9.
– Lippi G, Plebani M, Henry BM. Thrombocytopenia is associated with severe coronavirus disease 2019 (COVID-19) infections: A meta-analysis. Clin Chim Acta. 2020;506:145-148.
– Fan et al. Hematologic parameters in patients with COVID-19 infection. Am J Hematol. 2020;95:E131–E153.
– Fleury, Marcos. A COVID-19 e o laboratório de hematologia: uma revisão da literatura recente. Revista brasieira de análises Clínicas. 2020. Vol. 52 – nº 4
– Folder Nihon Kohden Celltac Alpha, Celltac ES e Celltac G. 2020

por CenterLab | fev 2, 2021 | Novidades
O teste para Anticorpos Neutralizantes da Sars-cov-2 tem como objetivo avaliar a imunidade adquirida após a vacinação ou infecção do novo Coronavírus.
A amostra a ser utilizada pode tanto ser plasma ou soro, onde é possível encontrar os anticorpos neutralizantes que bloqueiam a ligação do vírus nas células humanas.
Diferente dos testes Antígeno ou PCR, com esse teste é possível avaliar se o organismo entrou em contato alguma vez com o novo Coronavírus e se apresenta resposta imunológica.
O teste é realizado a partir da linha exclusiva de analisadores F100, F200 e F2400, e seu princípio se baseia na emissão de luz fluorescente que pode variar dependendo da quantidade de anticorpos neutralizantes presentes na amostra, resultando em positivo ou negativo para anticorpos neutralizantes.
O resultado do teste é dado em % da inibição neutralizante.
Ensaio Qualitativo
Inibição neutralizante 20%: Positivo e anticorpo neutralizante contra SARS-CoV-2 detectado
Inibição neutralizante <20%: Negativo e anticorpo neutralizante contra SARS-CoV-2 não detectado
Conheça mais essa novidade no link: Anticorpos Neutralizantes