
por CenterLab | abr 17, 2020 | Informativos
Os resultados de exames laboratoriais sofrem influência de três fases distintas: pré-analítica, analítica e pós-analítica. Qualquer erro em uma dessas fases gera resultados incoerentes, que podem prejudicar o diagnóstico e ter consequências graves, como o direcionamento terapêutico inadequado ao paciente.
Os erros na fase pré-analítica são responsáveis por aproximadamente 70% dos resultados de exames incoerentes. Esta é a fase que antecede a análise propriamente dita e compreende as etapas de: pedido de exame, preparação do paciente, coleta, identificação, armazenamento e envio da amostra.
A manutenção da integridade e funcionalidade das amostras é essencial para obtenção de resultados adequados e cabe ao médico veterinário a execução correta na fase pré-analítica, preservando as características das amostras.
Listamos algumas das principais dificuldades encontradas na fase pré-analítica em amostras animais:
- Coletas difíceis e tempo elevado de garroteamento.
- Movimentação brusca do animal durante a coleta.
- O estado de agitação do animal.
- Atividade física recente.
- Jejum para coleta das amostras.
Entre as maiores alterações encontradas nas amostras, devido a erros na fase pré-analítica estão: lipemia, hemólise e presença de coágulos. Uma amostra lipêmica afeta os resultados dos exames, em razão da turbidez apresentada como consequência da alta concentração de lipídeos. A hemólise ocorre devido ao rompimento das hemácias e extravasamento da hemoglobina. Já a presença de coágulos ocorre, principalmente, pela homogeneização inadequada da amostra.
Cabe ao médico veterinário executar a fase pré-analítica com responsabilidade e excelência. Desta maneira, os resultados obtidos devem sempre ser avaliados em conjunto ao exame clínico do animal.
Fonte: Labtest

por CenterLab | abr 16, 2020 | Informativos
Biossegurança consiste em um conjunto de medidas e procedimentos técnicos necessários para a manipulação de agentes e materiais biológicos, capaz de prevenir, reduzir, controlar e eliminar os riscos inerentes às atividades que possam comprometer a saúde humana, animal e vegetal, bem como o meio ambiente. Entre estes agentes, podemos citar o vírus responsável pela atual pandemia mundial, o SARS-CoV-2, reconhecido pela Organização Mundial (OMS) como o novo coronavírus, causador da doença COVID-19.
A Agência Nacional de Vigilância Sanitária (ANVISA) define estas ações como um conjunto de medidas técnicas que são de suma importância durante a manipulação de agentes e materiais biológicos. Todo profissional que atua com manipulação destes materiais em laboratórios deve se ater a cuidados relacionados à biossegurança.
Este artigo tem o objetivo de esclarecer algumas regras preventivas, sejam elas praticadas em suas residências ou no laboratório, assim como sanar dúvidas relevantes à categoria em relação a esta nova situação de crise global.
Cuidados diários para a prevenção da COVID-19
O isolamento social é a medida indicada pelos especialistas em saúde pública para evitar a transmissão e a proliferação da COVID-19. Durante este período de alastramento dos números de casos notificados da doença, aos profissionais dos laboratórios, que se expõem diariamente ao exercer um serviço essencial, é indicado manter cuidados de higiene específicos para impedir a proliferação do vírus ao chegar em suas casas, como os listados abaixo:
- Não tocar em nada antes da higienização minuciosa das mãos.
- Deixar os sapatos em um local separado, para posterior desinfecção.
- Tirar a roupa e colocá-la em uma sacola plástica.
- Deixar objetos usados externamente em uma caixa, logo na entrada.
- Se possível, tomar banho. Caso contrário, lavar bem todas as áreas expostas.
- Limpar celular, óculos e embalagens, antes de guardá-los.
O ato da desinfecção age no sentido de reduzir os riscos de contágio com o vírus. O álcool gel ou líquido, com concentração entre 62 e 71% (v/v), é válido neste sentido. A utilização do álcool líquido deve ser reservada para a desinfecção de superfícies. Em casa, a melhor opção é lavar as mãos com água e sabão. O uso do álcool gel é indicado em razão do seu poder de hidratação e para aqueles que precisam sair de suas residências. Importante salientar que o vinagre não substitui o álcool gel e age somente contra bactérias, protozoários e parasitas. A clorexidina pode ser utilizada como antisséptico, porém não é recomendada para uso frequente, pois ataca a microbiota residente.
Cuidados para o ambiente laboratorial
Alguns estudos apontam que o vírus SARS-CoV-2 pode sobreviver em superfícies por vários dias, dependendo do tipo, temperatura ou umidade do ambiente. Os laboratórios, enquanto serviços essenciais, devem ter o cuidado excepcional para evitar a contaminação dos equipamentos, pacientes e profissionais.
Pois, além de ser transmitido por partículas, estudos (ainda incipientes) indicam que há a possibilidade do novo coronavírus ser transmitido por aerossol, durante os procedimentos de laboratório que envolvem aspiração, alta rotação e força mecânica.
Todos os profissionais da área técnica em um laboratório devem utilizar os Equipamentos de Proteção Individual (EPIs). Já para os profissionais que atuam na recepção, é imprescindível, pelo menos, o uso da máscara e jaleco, no intuito de diminuir minimamente a possibilidade de contágio.
O Dr. Jorge Luiz Araujo Filho, formado em Biologia, Mestre em Patologia e Doutor em Biotecnologia pela Universidade Federal de Pernambuco (UFPE), e conhecido nas redes sociais como Dr. Biossegurança, indica algumas recomendações de biossegurança para a atenção destes profissionais. São elas:
- Não usar adornos.
- Higienizar frequentemente as mãos.
- Utilizar Equipamentos de Proteção Individual – EPIs (máscara, protetor facial, jaleco, traje, calçado fechado, luvas, touca e óculos de proteção).
- Remover a barba e manter cabelos protegidos e presos.
- Cuidado com as luvas.
- Traje de proteção corporal.
- Jalecos abotoados até em cima.
“Os cuidados de biossegurança devem ser seguidos sempre, independentemente da pandemia ocasionada pelo novo coronavírus. Durante uma coleta de amostra para exames deste vírus, é importante estar atento aos Equipamentos de Proteção individual (EPIs), óculos de proteção, máscaras, protetor facial, touca e jaleco abotoado”, reforçou o especialista.
A questão da logística no ambiente de laboratório
Segundo a Organização Feminina de Análises Clínicas (OFAC), o melhor procedimento quanto ao uso de máscaras neste ambiente é controlar a entrada do atendimento, priorizando de 2 a 3 pacientes por vez, com recepcionistas usando máscaras e distribuindo álcool em gel para os pacientes. Além da oferta de máscaras de TNT, elas devem informar a distância ou desagrupamento entre as pessoas.
Como o serviço de coleta é de extrema importância no momento em que vivemos, a rotina do laboratório deve ocorrer na normalidade possível, com o envio de resultados por e-mail ou site. Após o atendimento do paciente, as mãos dos profissionais devem ser higienizadas com álcool gel e eles devem substituir a máscara utilizada.
Ainda sobre a máscara, por ser um material descartável, a esterilização, por meio de lavagem após seu uso, é inadequado. Este processo de lavagem e esterilização fragiliza o tecido, provocando aberturas na estrutura, aumentando a porosidade e fazendo com que ela não retenha os micro-organismos, sua missão primordial.
Diferenças entre tipos de máscaras de proteção
Estes itens de proteção respiratória servem para inibir a entrada de poeira ou névoas (P1), fumos ou agentes biológicos (P2) e particulados altamente tóxicos ou de toxidez desconhecida (P3). Elas são chamadas de Peça Facial Filtrante (PFF). Saiba a seguir quais são as diferenças entre as classes de PFFs:
- PFF1: manipulação de ácido crômico ácido pícrico, ácido sulfúrico, ácido fosfórico, estearatos, sódio e potássio, uréia, sílica, sais solúveis de ferro, hidróxidos de cálcio. Sem similar nos EUA.
- PFF2: manipulação de fumos metálicos, óxido de ferro, fumos de parafina. Manipulação de quimioterápicos na forma de pó liofilizado. Equivale a N95 – parâmetros de teste idênticos.
- PFF3: manipulação de compostos inorgânicos de mercúrio, radionuclídeos. Manipulação de quimioterápicos na forma de pó liofilizado. Manipulação de agentes altamente patogênicos e para trabalhos de campo, com manipulação de animais de captura. Equivale às classes N99, N100, R99 e R100 – com pequenas diferenças nos parâmetros de teste.
Para o Dr. Jorge Luiz, “a máscara N-95 ou PFF 2 (equivalente a N95) é a ideal na segurança contra o novo coronavírus, pois este micro-organismo tem 0,14 micrômetros (µm) de tamanho e a gotícula em que se dispersa tem aproximadamente 12 micrômetros (µm)”.
Alguns países estão indicando a PFF 3 (equivalente a N99), cuja capacidade de retenção de partículas é ainda maior do que a N95 e PFF 2. “O ideal é que essa máscara seja utilizada até ficar úmida (aproximadamente 4 horas de uso)”, completa o Dr. Biossegurança.
Produtos para a desinfecção de superfícies no laboratório
A desinfecção em superfícies precisa ser feita com produtos que inviabilizam o vírus, a exemplo do álcool líquido (concentração entre 62% e 71%), cuja função desnaturante e dissolve a membrana lipídica externa, matando o vírus e outros micro-organismos.
“A água sanitária também é utilizada para desinfetar superfícies. Para seu uso em limpeza de locais, para cada 1 litro de água, acrescente 10 ml de água sanitária, com concentração final de 1% (v/v). O cloro é outra opção. Existem produtos para uso profissional, com capacidade de fazer uma desinfecção ainda mais eficiente”, finaliza o Dr. Biossegurança.
Fonte: Labtest

por CenterLab | abr 16, 2020 | Informativos
Atualmente, as leveduras do gênero Candida são um dos maiores agentes de infecção hospitalar e representam um desafio para a sobrevida de pacientes internados em estado grave. Estas leveduras são consideradas o principal grupo de fungos patogênicos oportunistas, representando cerca de 8-10% das causas de infecções sanguíneas nosocomiais em UTIs.
FATORES QUE INFLUENCIAM A INFECÇÃO POR CANDIDA
O Candida é uma levedura que faz parte da microbiota do corpo humano e animais, colonizando a pele e mucosas dos tratos digestivo e urinário, bucal e vaginal.
Atualmente existem cerca de duzentas leveduras do gênero Candida, no entanto, pouco mais de 20 espécies são nocivas ao homem.
O principal fator do desenvolvimento de infecções por essa levedura, ocorre pelo rompimento do equilíbrio parasita-hospedeiro, desencadeado por alterações na barreira tecidual, alterações na microbiota autóctone e pelo comprometimento do sistema imunológico. Em enfermidades graves associadas a permanência prolongada em hospitais, há uma ocorrência maior no rompimento desse equilíbrio.
Procedimentos cirúrgicos de grande complexidade que levam a imunodepressão, perda de integridade das barreiras naturais pelo uso prolongado de cateteres, múltiplos procedimentos invasivos, terapia antibiótica prolongada, AIDS, neoplasias e quimioterapia são alguns dos fatores que contribuem para o aumento alarmante das infecções fúngicas nas unidades de terapia intensiva.
Infecções causadas por Candida spp
As infecções causadas por leveduras do gênero Candida dependendo do local da lesão, podem ser classificadas de duas formas distintas: candidíase superficial ou de mucosa e candidíase profunda ou sistêmica.
Candidíase superficial é a infecção mais comum dentre as candidíases, acometendo a pele e mucosas, e normalmente é causada por C. albicans, que é a espécie comensal mais comum encontrada na boca, vagina e trato gastrointestinal de indivíduos saudáveis.
Candidíase sistêmica acontece preferencialmente em pacientes com a imunidade comprometida, onde o microrganismo se dissemina através do sangue, e pode se instalar em órgãos vitais como cérebro, coração e rins. Por isso está relacionada com altas taxas de mortalidade.
Espécies como C. tropicalis, C. parapsilosis, C. krusei, e C. glabrata, são consideradas emergentes, e têm surgido como causadoras de infecções invasivas nosocomiais, principalmente em pacientes internados em UTIs.
Em 2019 outra espécie, a Candida auris, despertou a atenção de diversas entidades pelo mundo. É um microrganismo de baixa virulência, que causa sintomas apenas em pessoas hospitalizadas. A maioria dos pacientes fazem quadro de sepse, com febre, hipotensão e apresentou resistência a antibióticos. A mortalidade por complicações é menor que a Candida albicans, mas a grande característica é de apresentar resistência fúngica e de ter difícil diagnóstico, principalmente por laboratórios que não estão acostumados.
Cultura de Amostras Biológicas para Isolamentos de Fungos
Frente a estas condições recomenda-se a monitoração com exames micológicos em amostras biológicas dos pacientes, tais como, sangue, escarro, pontas de cateteres intravasculares, líquido peritoneal e urina. Culturas positivas para leveduras podem significar apenas colonização, mas podem conduzir à doença invasiva subsequente.
Um estudo prospectivo em pacientes cirúrgicos de UTI, mostrou que 38% de 29 pacientes desenvolveram infecção após colonização. A colonização pode ser demonstrada por análise de 3 ou mais amostras, coletadas do mesmo local ou de sítios diferentes, do mesmo paciente, em dias consecutivos.
A amostra, após o processamento, poderá ser usada para isolamento do agente etiológico. Para tanto, deverá ser semeada em movimentos de estrias (zig-zag) sobre a superfície de meios sólidos de cultura.
Meios de Cultura
O meio de cultura pode ser selecionado segundo: tipo de amostra e agente etiológico, conforme a suspeita clínica.
Para isolamento de fungos a partir de qualquer tipo de amostra, devem ser utilizados meios não seletivos, que permitam crescimento de fungos patogênicos e bolores de crescimento rápido (< de 7dias). Estes fungos, apesar de serem contaminantes de meio ambiente, podem ser agentes de micoses em pacientes suscetíveis, ou seja, são potencialmente oportunistas.
O meio usado em laboratório de micologia é o Agar Sabouraud Dextrose (ASD), ou ágar Sabouraud. Em regra, usa-se um antibiótico para impedir o crescimento de bactérias que possam prejudicar o isolamento de fungos. O cloranfenicol é o mais indicado, pois resiste à autoclavação. Pode ser colocado tanto no ASD como em outros meios de cultura para fungos para enriquecer esses meios para isolar o fungo.
Meios ditos seletivos para fungos patogênicos, contém cicloheximida que inibe parcialmente, ou totalmente, fungos anemófilos. Estes meios são indicados para cultivo de materiais coletados de lesões com suspeita de dermatofitose, para aumentar a sensibilidade no isolamento de dermatófitos. Mas, deve-se ressaltar que esta substância poderá inibir o isolamento de fungos oportunistas, como Aspergillus sp, além de Histoplasma capsulatum na fase leveduriforme e certas leveduras patogênicas dos gêneros Candida e Cryptococcus.
Existem meios presuntivos que indicam presença de certos grupos de fungos ou determinados gêneros, como por ex., ágar contendo compostos fenólicos para Cryptococcus sp (ágar contendo sementes de niger ou Guizzotia abssinica), ou ágar especial para dermatófitos (Dermatophyte Test Medium). Existem ainda, meios presuntivos, por reação enzimática e colorimétrica, de espécies de Candida spp (Candida Medium, ChromAgar, Biggy Agar, etc). São meios mais caros que ASD e, além disso, sua maior aplicação é no isolamento primário de leveduras, a partir de amostras biológicas muito contaminadas, tais como: secreção vaginal, fezes e urina. A identificação, no entanto, é feita somente, após análise morfológica e fisiológica.
Para isolamento ou subcultivo de dermatófitos recomenda-se o ágar batata, encontrado no comércio, sob forma desidratada, para aumentar a esporulação e facilitar a identificação do gênero e espécie do fungo. Para fungos dimórficos, de crescimento lento (> 15 dias), recomenda-se o uso de meios enriquecidos como o Agar Infusão de Cérebro Coração (BHI) para obtenção, em menor tempo, de culturas melhor desenvolvidas. Pode ser acrescido de 5 a 10% de sangue de carneiro e de antibióticos (de preferência, cloranfenicol ou penicilina e estreptomicina).
Fonte: Kasvi
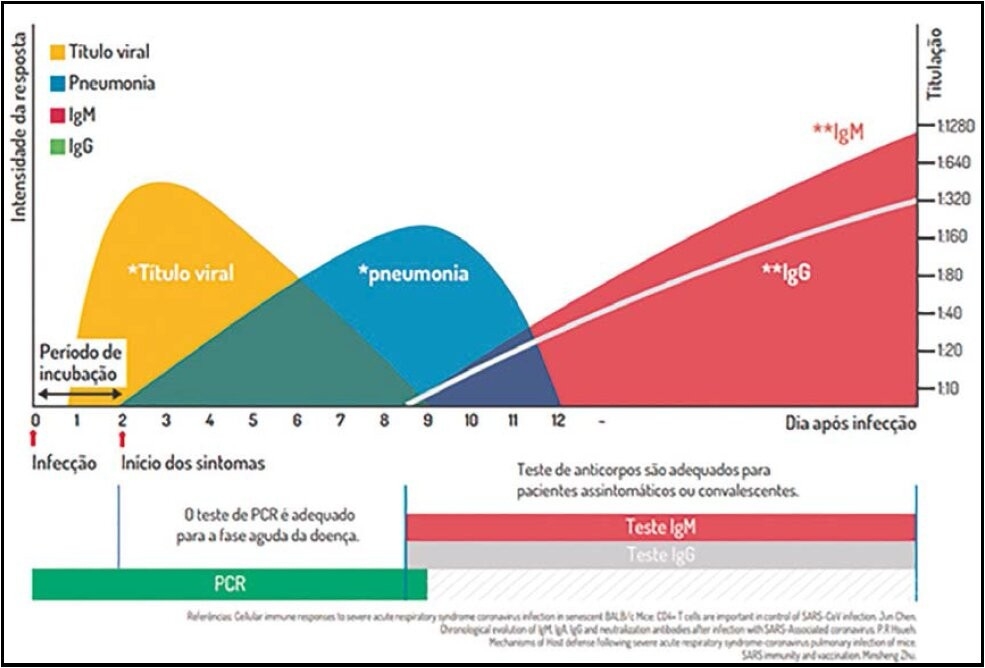
por CenterLab | abr 16, 2020 | Informativos
O COVID-19 é uma doença respiratória causada pelo novo coronavírus (SARS-CoV-2). O período de incubação varia de 2 a 14 dias, sendo de 5 dias em média. Os sintomas surgem após esse período e geralmente persistem por 5 a 7 dias. Após sete dias, começa o período de maior transmissibilidade, isto é, quando é maior o risco das pessoas passarem o vírus a outras pessoas.
Os principais sintomas da doença incluem febre, tosse e dificuldade respiratória. O quadro clínico nos pacientes mais graves assemelha-se mais a um quadro de pneumonia do que a uma gripe. Durante a epidemia, quando se tem transmissão comunitária do vírus, a identificação rápida dos pacientes com quadro de síndrome gripal, na atenção primária à saúde, e posterior isolamento, são medidas importantes para conter a disseminação.
Casos mais graves devem ser identificados pelo médico, estabilizados e encaminhados para centros de referência. Os exames diagnósticos, incluindo os testes rápidos, podem desempenhar um papel fundamental no processo de triagem e diagnóstico, em que pacientes infectados com coronavírus e diversas outras infecções respiratórias virais, podem se presentar concomitantemente, apresentando quadro semelhante de síndrome gripal.
O processo imunológico de resposta ao coronavírus
Para entender a diferença entre os diversos testes disponíveis, é preciso compreender a história natural da COVID-19, observando a resposta imunológica (Figura 1). Após infecção pelo vírus, a carga viral no organismo aumenta rapidamente em poucos dias. Mas o paciente pode permanecer assintomático, pois ainda está no período de incubação. O vírus permanece incubado durante dias.
Após 2 a 14 dias de incubação, surgem os primeiros sintomas, como febre alta (acima de 37, 8 graus) e tosse seca. Esses sintomas duram em torno de 1 semana e o maior risco de complicações respiratórias, como pneumonia, ocorre entre 8 a 9 dias. A partir desse período, o organismo inicia a produção de anticorpos, a fim de combater e, na maioria dos casos, vencer a infecção. A concentração sanguínea de IgG e IgM cresce rapidamente a partir de 8 a 9 dias da infecção.
Teste rápido para detecção de anticorpos
Testes rápidos que detectam a presença de IgG e IgM não são adequados para a fase aguda da doença, pois é alta a probabilidade
de falso negativo. Segundo alguns estudos, a eficácia de 100% se dá somente a partir de 10 dias da provável infecção. Com 7 dias, a sensibilidade é de até 80%. Antes disso, o paciente com COVID-19 ainda não produz anticorpos e o teste rápido pode apresentar um resultado negativo para
IgM ou IgG, levando o paciente a retornar para sua residência com alto risco de disseminação. Portanto, para termos segurança diante de um resultado “Negativo”, os testes rápidos de IgG e IgM são adequados somente a partir de 9/10 dias da provável infecção. Importante lembrar que as especificidades destes testes são muito altas, com poucas chances de reação cruzada com outras doenças respiratórias.
A grande preocupação com os testes sorológicos por imunocromatografia são as informações incompletas que estão circulando, devido ao pânico gerado pela doença. Os fabricantes devem ter responsabilidade e indicar, de maneira clara, a real efetividade (sensibilidade) do uso desses testes sorológicos. Um falso negativo pode ser um grande problema para a própria população. Além disso, as associações de classe, como SBAC e SBPC, devem se posicionar e criar um protocolo de usabilidade de todos os testes rápidos no Brasil, além de uma validação de eficácia em um laboratório de referência, comprovando as informações contidas nas instruções de uso de cada kit.
Diagnóstico rápido para detecção de antígeno (Ag) do Covid-19
O diagnóstico rápido que detecta a presença de antígeno é útil na fase aguda da doença, desafogando as filas nos hospitais e auxiliando nas tomadas de decisões imediatas, como o isolamento do paciente positivo até o recebimento do teste confirmatório. Como forma de screening, o teste para detecção de Ag é uma ferramenta mais útil do que a detecção de IgM e IgG, por ter uma janela de detecção menor (em torno de 5 dias da
infecção), o que é ponto chave no combate de qualquer epidemia.
Importante ressaltar que um resultado positivo no teste rápido de detecção do Ag, indica presença do SARS-CoV-2, mas é necessário ser confirmado em laboratórios de referência, normalmente através da técnica PCR-RT.
Diagnóstico diferencial de outras doenças respiratórias
Testes rápidos para outras doenças respiratórias podem ser úteis para descartar o Covid-19. Doenças como influenza, vírus sincicial
respiratório (RSV), Adenovírus ou mesmo faringite estreptocócica têm sintomas que podem ser confundidos com COVID-19. Assim, o
médico precisa descartar essas condições para um diagnóstico correto. Vale lembrar que com a chegada do inverno no Brasil, a incidência de doenças respiratórias vai aumentar e outros vírus irão circular com maior força.
O mundo ideal, sem dúvidas, seria o uso de painéis multiplex respiratórios (já existentes no mercado) por Biologia Molecular, mas sabemos que, ainda, não é a realidade do Brasil por vários motivos: alto custo, demora no resultado e áreas remotas onde o envio do swab pode comprometer a pesquisa do vírus, dando falso negativo.
Por isso, os testes de pesquisa de antígenos de outras doenças respiratórias, sejam por imunocromatografia, fluorescência ou biologia molecular, devem ser considerados e colocados na linha de frente, também para o combate a COVID-19.
Fonte: Labornews

por CenterLab | abr 15, 2020 | Informativos
Uma pesquisa da Associação Paulista de Medicina (APM) revela que 65% dos médicos se comunicam com pacientes e seus familiares via aplicativos de mensageria após o horário de atendimento clínico. O estudo entrevistou por meio de questionário online 2,2 mil médicos brasileiros de 55 especialidades, entre os dias 3 e 17 de fevereiro de 2020. A análise da APM coloca os apps como WhatsApp à frente de ligação por voz (17%) e e-mail (5,5%) e daqueles que não usam nada (11%).
Dos médicos que usam os apps para se comunicar, 58,5% trocam mensagens diariamente com seus pacientes; 25%, algumas vezes na semana; 9,5%, raramente; e 7,5 nunca usam.
Segundo Jefferson Gomes Fernandes, presidente do conselho curador do Global Summit Telemedicine & Digital Health (evento organizado pela APM), o resultado demonstra que o médico brasileiro faz a telemedicina mesmo sem sua regulação apropriada.
“Se formos olhar friamente, a telemedicina é praticada pelos médicos. Respondendo o paciente por WhatsApp ou tirando dúvida de uma imagem do paciente, isso é telemedicina”, disse Fernandes. “No mundo real, a sociedade está mais à frente do que a regulamentação de conselho”.
Telemedicina
A telemedicina é um dos principais temas de discussão entre os médicos no Brasil atualmente. O Conselho Federal de Medicina (CFM) revogou em 2018 uma atualização da regulação (227) deste tipo de serviço, que prevê atendimento médico assistido à distância por meios eletrônicos.
Um dos pontos da atualização é a permissão de cobrança por atendimento via meios eletrônicos, algo que atualmente é proibido pela regulação do CFM. Contudo, 1% dos médicos disseram à pesquisa que fazem cobrança por atendimento via apps e 12,5% cobram junto com o valor da consulta. Por sua vez, 63% dos profissionais não cobram para atender esses pacientes.
Enquanto a nova regulação está sob consulta pública e análise do CFM, os médicos seguem a regra de telemedicina de 2002; uma regra “atrasada” e de uma época que “não tinha redes sociais ou smartphones”, como lembra Antonio Carlos Endrigo, diretor de tecnologia da APM e presidente da comissão organizadora do Global Summit Telemedicine & Digital Health.
Endrigo compartilhou o desconhecimento que a maioria dos médicos (66%) têm sobre a telemedicina, demonstrado nas respostas dos médicos: “Eles não têm um conceito geral sobre a telemedicina. Mas é algo que fazemos desde o começo da discussão. A APM liderou a conversa e foi muito criticada. Agora temos mais informação (para compartilhar). A medicina 4.0 tem mudado muito as opiniões dos médicos a favor”.
Um exemplo de mudança da visão de parte da classe médica é o aumento de dez pontos percentuais entre aqueles que desejam uma telemedicina regulamentada, de 54% para 64%, comparada com a pesquisa do ano passado. Atualmente, 27% dos médicos querem que a teleconsulta seja extinguida e 9% preferem manter a regulação de 2002.
Dados
Outro ponto abordado pela APM na pesquisa é a proteção de dados pessoais dos pacientes. Dos respondentes, 62% disseram que usam armazenamento de dados dos atendidos contra 38% que não usam. Neste cenário, Endrigo mostrou-se preocupado com a entrada da Lei Geral de Proteção de Dados (LGPD) no setor de saúde. “O setor de saúde, de uma maneira geral, não está preparado para a lei que deve entrar em agosto. Tanto médicos como estabelecimentos de saúde não estão preparados para isso”, disse o especialista.
Fonte:Mobile time

por CenterLab | abr 14, 2020 | Informativos
Mesmo com a atenção de todo o planeta voltada para o novo Coronavírus, o Brasil ainda luta contra um antigo inimigo, registrando novamente números preocupantes de dengue. Segundo o Boletim Epidemiológico divulgado neste mês de março pelo Ministério da Saúde, o país retornou à zona endêmica, registrando mais de 131 mil novos casos prováveis em 2020, entre eles dezenas de óbitos.
Causada pelo arbovírus, a dengue é uma doença viral transmitida por mosquitos fêmea das espécies Aedes aegypti e Aedes albopictus. Com período médio de incubação de 5 a 6 dias. As manifestações clínicas da doença são caracterizadas por febre alta (39°C a 40°C), de início abrupto, seguido de sintomas como cefaleia, mialgia, prostração náuseas, vômitos e prurido cutâneo. A doença se manifesta ainda nas formas hemorrágicas, as mais graves, capazes de causar: gengivorragia, petéquias e equimoses, gastroenterorragia, choque e, até mesmo, a morte.
Neste contexto, diversos testes e metodologias foram empregados para auxiliar na precisão do diagnóstico clínico e no tratamento dos pacientes. O Diagnósticos do Brasil (DB), principal laboratório exclusivo de apoio do país, dispõe de três metodologias para a identificação da enfermidade. “O diagnóstico mais rápido é o NS1, considerado atualmente como um marcador de infecção aguda pelo vírus da dengue antes do aparecimento dos anticorpos das classes IgM e IgG, permitindo detecção precoce do vírus, 24 horas após o início dos sintomas, além de ser encontrado nas infecções primárias e secundárias”, explica
Deivis Paludo, gerente de relacionamento do DB. Outra metodologia utilizada pelo laboratório funciona por meio da detecção de anticorpos IgG e IgM sorologia, com o Método Enzyme-Linked Immunosorbent Assay (ELISA). “Atualmente, os testes captam os quatro sorotipos, e devem ser solicitados a partir do sexto dia do início dos sintomas. A detecção desses anticorpos pode ser útil na diferenciação entre infecções primárias e secundárias”, conta Deivis.
Fechando o diagnóstico dispomos do uso de métodos moleculares que são uma das principais ferramentas para o diagnóstico da dengue no Brasil. Devido a sua alta sensibilidade e especificidade, a técnica diminui o risco de resultados falso-positivos ou falso-negativos, além de contribuir muito, por sua importância nos estudos epidemiológicos, para o entendimento da distribuição da infecção dentro das populações. “Disponibilizamos ainda a detecção específica do vírus da Dengue por PCR, (Reação de Polimerase em Cadeia, biologia molecular), que pode ser realizada de forma precoce, identificando diretamente as partículas virais circulantes.
Hoje temos dois exames por essa metodologia, um para fazer a Detecção do vírus e outro que além da detectar consegueespecificar qual dos 4 tipos de vírus da Dengue (DEN- 1, DEN-2, DEN-3 e DEN-4) está infectando o paciente em questão”, completa Deivis Paludo. Cada uma das metodologias usadas é primordial no decorrer da evolução da doença (Infecção inicial, fase aguda, cicatriz sorológica e reinfecção), assim conseguimos fornecer suporte total para que o médico consiga fechar rapidamente a diagnóstico, alinhado a dados clínicos, e com melhora no suporte e tratamento de seus pacientes.
Fonte: Labornews





