
por CenterLab | maio 30, 2018 | Informativos

O diabetes mellitus (DM) consiste em um distúrbio metabólico caracterizado por hiperglicemia persistente (aumento da glicose sanguínea), decorrente de deficiência na produção de insulina ou na sua ação, ou em ambos os mecanismos, ocasionando complicações em longo prazo. Estima-se que haja cerca de 415 milhões de portadores da doença em todo mundo. A classificação do DM tem sido baseada em sua etiologia. Os fatores causais dos principais tipos de DM são fatores genéticos, biológicos e ambientais, os quais ainda não são completamente conhecidos.
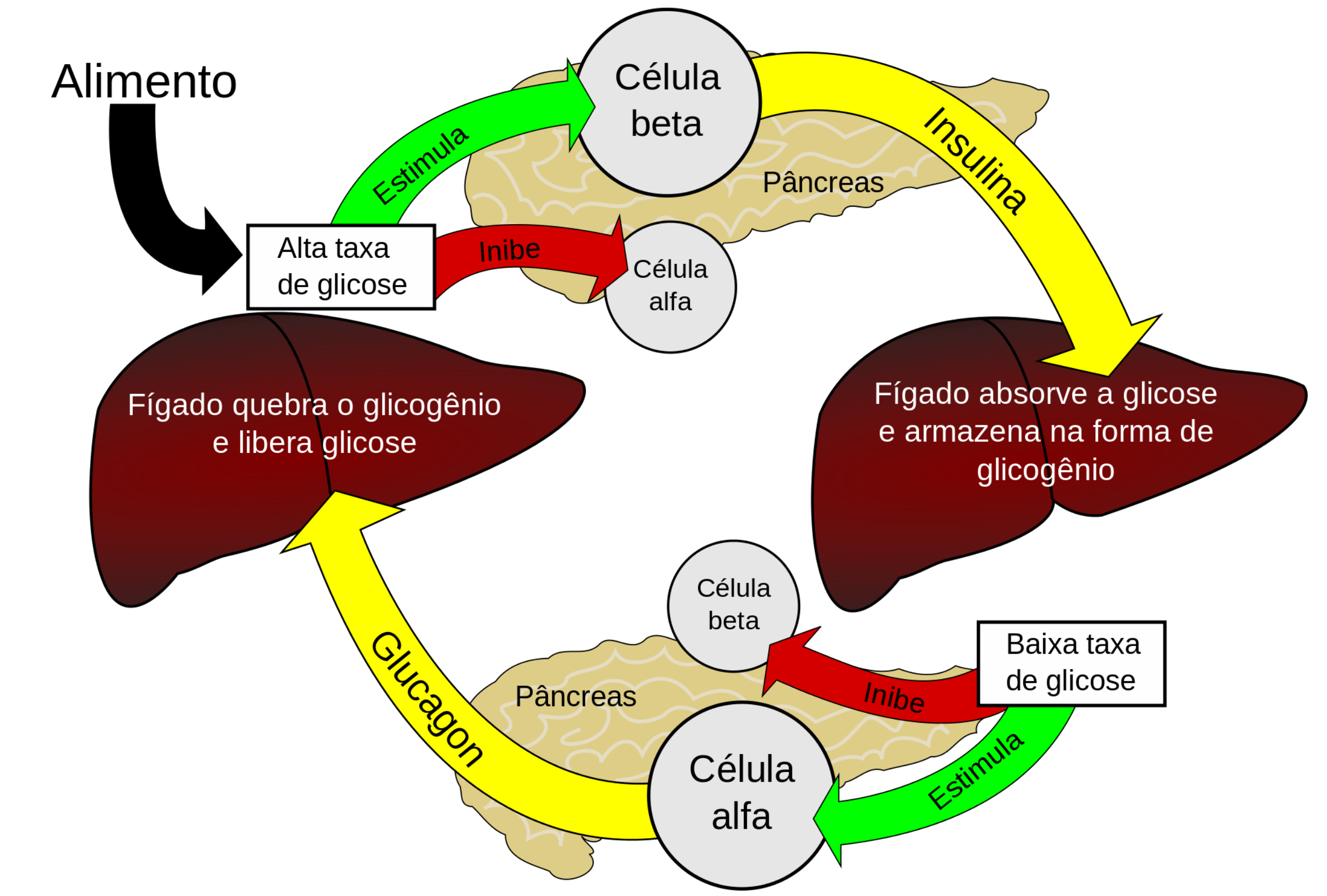
Controle da glicemia
A Insulina e o glucagon são dois hormônios produzidos pelo pâncreas, que são fundamentais e tem funções inversas entre si. Dependendo da necessidade, o pâncreas secreta insulina ou glucagon, e assim controla de modo natural a glicemia.
Diabetes mellitus tipo 1
O diabetes mellitus tipo 1 (DM1), também conhecido como insulinodependente é uma doença autoimune, decorrente da destruição das células β pancreáticas, ocasionando deficiência na produção de insulina. Estima-se que mais de 30 mil brasileiros sejam portadores de DM1 e que o Brasil ocupe o terceiro lugar em prevalência de DM1 no mundo. Embora a prevalência de DM1 esteja aumentando, corresponde apenas 5 a 10% de todos os casos de DM. É mais frequentemente diagnosticada em crianças, adolescentes e, em alguns casos, em adultos jovens, afetando igualmente homens e mulheres.
Diabetes mellitus tipo 2
O diabetes mellitus tipo 2 (DM2), não insulino dependente, caracteriza-se pela hiperglicemia devido à resistência à insulina e relativa falta de insulina. Possui etiologia complexa e multifatorial, envolvendo componentes genéticos e ambientais. Trata-se de uma doença poligênica, com forte herança familiar, ainda não completamente esclarecida, cuja ocorrência tem contribuição significativa de fatores ambientais. São destacados como principais fatores de risco: hábitos dietéticos e inatividade física. Sua fisiopatologia, diferentemente dos marcadores presentes no DM1, não apresenta indicadores específicos da doença. Em pelo menos 80 a 90% dos casos, associa-se ao excesso de peso e a outros componentes da síndrome metabólica. Corresponde 90 a 95% de todos os casos de DM. Geralmente o DM2 acomete indivíduos a partir da quarta década de vida, embora se descreva, aumento de sua incidência em crianças e jovens.
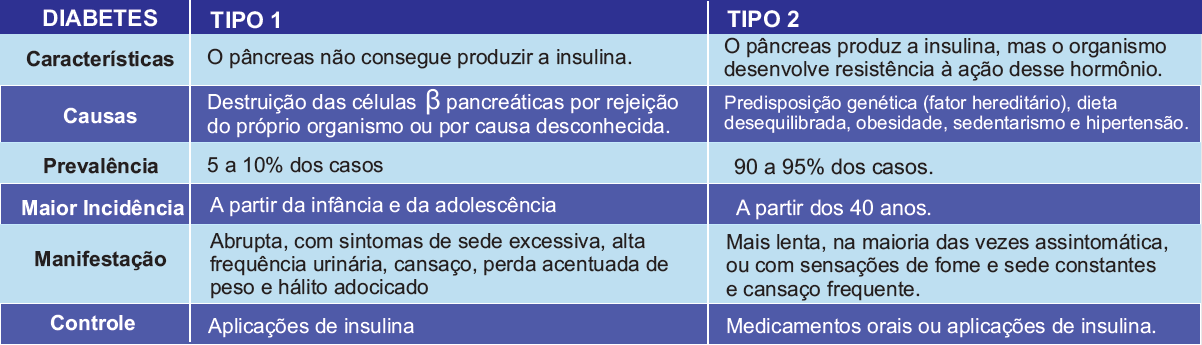
Fonte: http://simplicidade.net/diabetes-tipo-1-ou-2-compreenda-as-diferencas/
Epidemiologia
O DM é um importante e crescente problema de saúde para todos os países, independentemente do seu grau de desenvolvimento.Em 2015 a Federação Internacional de Diabetes estimou que 8,8% da população mundial com 29 a 79 anos de idade, cerca de 415 milhões de pessoas, viviam com diabetes. Se as tendências atuais persistirem, o número de pessoas com diabetes foi projetado para ser superior a 642 milhões em 2040. O aumento da prevalência do diabetes está associado a diversos fatores, entre eles, maior frequência do estilo de vida sedentário e maior frequência de excesso de peso. A preocupação com a situação atual do diabetes e do problema que ele representa para todos os países foi suficiente para que se tornasse um tema de uma Assembleia das Nações Unidas, em setembro de 2011, fato que chama a atenção, pois pela segunda vez na história um assunto da área da saúde evidenciou essa necessidade.
No Brasil, em 2015, haviam cerca de 14,3 milhões de pessoas com diabetes. Em 2040 a projeção da OMS é que 23,3 milhões de pessoas tenham a doença.
Sintomas
Em indivíduos com DM1, os sintomas se instalam rapidamente, especialmente, urinar de maneira excessiva (poliúria), sede
excessiva (polidipsia), e emagrecimento. Quando o diagnóstico não é feito aos primeiros sintomas, os portadores de DM1 podem até entrar em coma. No DM2, metade dos portadores desconhecem sua condição, uma vez que a doença é pouco sintomática, e apresentam sintomas clássicos de hiperglicemia, além de poliúria, polidipsia, polifagia (fome excessiva, aumento de apetite) e emagrecimento inexplicado. Embora a cetoacidose diabética seja rara na manifestação inicial do DM2, tem-se observado aumento no número desses casos na abertura do quadro. O diagnóstico precoce é importante pois o tratamento evita suas complicações.
Diagnóstico
O diagnóstico laboratorial do DM pode ser realizado por meio de glicemia de jejum, glicemia 2 horas após teste oral de tolerância à glicose (TOTG) e hemoglobina glicada (HbA1c). Não existem outros testes laboratoriais validados e recomendados para essa finalidade. Os valores adotados pela Sociedade Brasileira de Diabetes (SBD) para cada um desses parâmetros são os mesmos recomendados pela Associação Americana de Diabetes (American Diabetes Association – ADA). A necessidade de realizar o diagnóstico de DM com esses testes advém de sua validação clínica por meio de desfechos clínicos. Nas últimas quatro décadas, os critério diagnósticos passaram por diversas modificações, exatamente devido ao surgimento de novas evidências referentes à associação de valores cada vez menores de glicemia a risco de complicações micro e macrovasculares.
Critérios laboratoriais para diagnóstico de normoglicemia, pré-diabetes e DM, adotados pela SBD.
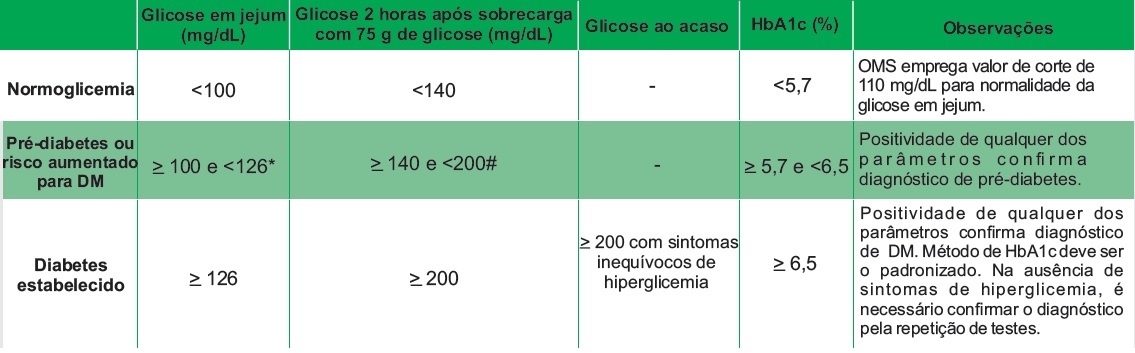
Glicemia
A glicemia tem sido utilizada por muitas décadas como critério de definição para o DM. A glicose é geralmente determinada por métodos enzimáticos, como glicose-oxidase e hexoquinase. Um dos mais aplicados atualmente é o método da hexoquinase, no qual a glicose é fosforilada por essa enzima na presença de trifosfato de adenosina – ATP. Além disso, a especificidade da reação da hexoquinase possibilita a determinação de glicose urinária com um grau elevado de exatidão, o que não é possível com metodologias que utilizam outras enzimas.
Após a coleta de sangue, a glicose é metabolizada pelos eritrócitos, o que ocasiona queda dos seus níveis em torno de 10% por hora. Se forem utilizados tubos de soro, é preciso atenção especial ao processamento rápido da amostra após a coleta. Se for utilizado um inibidor de metabolização, como o fluoreto de sódio (NaF), ainda assim ocorre glicólise dentro do tubo, porém de forma mais lenta (cerca de 10% a cada 3 horas).
TOTG
O teste oral de tolerância à glicose (TOTG) é simples e amplamente utilizado na prática clínica para diagnóstico de diabetes. Após 8 a 12 horas de jejum, são coletadas amostras de sangue antes e depois da ingestão oral, em 5 minutos, de uma solução contendo 75g de glicose diluída em 300 mL de água. O protocolo mais tradicional inclui coletas de sangue nos tempos 0, 30, 60, 90 e 120 minutos, para determinações de glicose. O TOTG reflete a eficiência com que o organismo metaboliza a glicose após uma carga oral.
HbA1c
O termo hemoglobina glicada é utilizado para designar a hemoglobina conjugada à glicose, processo que ocorre de forma lenta, não enzimática (glicada) e é diretamente proporcional à glicose no ambiente. Como as hemácias são livremente permeáveis à glicose, a medida de HbA1c reflete o histórico da glicemia ao longo dos 120 dias prévios, tempo de vida médio dos eritrócitos (amostra sangue total).
Um dos métodos disponíveis para dosagem de HbA1c é o imunoturbidimétrico que utiliza anticorpos específicos, ligando-se à região da cadeia β da hemoglobina próxima ao sítio de ligação. Como as variantes de hemoglobina de maior prevalência na população encontram-se em regiões mais afastadas da cadeia, não interferem no ensaio. Além disso, os métodos imunoturbidimétricos possuem baixo custo e podem ser realizados em analisadores bioquímicos automatizados.
É importante que o método seja certificado pelo National Glycohemoglobin Standardization Program (NGSP), com rastreabilidade ao método de cromatografia líquida de alto desempenho (HPLC) utilizado no estudo Diabetes Control and Complications Trial (DCCT).
Tratamento
Como o DM1 se caracteriza por produção insuficiente de insulina, o tratamento medicamentoso depende da reposição desse
hormônio, utilizando-se de esquemas e preparações variados e estabelecendo-se “alvos glicêmicos” pré e pós-prandiais para serem alcançados.
Já no DM2, a prevenção e tratamento envolvem intervenções farmacológicas (glitazonas, acarbose, orlistate e metformina) e não farmacológicas (modificações da dieta alimentar e atividade física); as últimas devem ser implementadas sempre e podem ser eventualmente, associadas a terapias farmacológicas, principalmente nos casos de maior risco.
Conheça os principais produtos para avaliação da função glicêmica!
– Glicose Liquiform – REF. 133-2/500ML – CÓD. 06815
– Glicose HK Liquiform – REF. 137-2/100ML – CÓD. 03534
– HBA1C Turbiquest – REF. 385 1X4 – CÓD. 02277
– Frutosamina Liquiform – REF. 97-6/15ML – CÓD. 01069
Referências:
Diretrizes – Sociedade Brasileira de Diabetes – 2017-2018. | Saúde na comida. Insulina e Glucagon: Como funciona o controle da glicemia. Disponível em: http://saudenacomida.com.br/insulina-glucagon-controle-da-glicemia/ Acesso em 23 de junho de 2018 | Instruções de Uso – Glicose HK Liquiform Ref.: 127 Labtest.

por CenterLab | abr 18, 2018 | Informativos
Acontecerá nos dias 03, 04 e 05 de Agosto de 2018 o IX Congresso Sul Mineiro de Laboratórios Clínicos, em São Lourenço/MG.
Mantendo a tradição, preparamos para você, profissional e estudante da área clínico laboratorial, um evento repleto de opções em atividades científicas e sociais.
Cursos, palestras, workshops ministrados por profissionais renomados, voltados exclusivamente para o público dos laboratórios de pequeno e médio porte.
Contamos também com a presença das mais renomadas empresas, fabricantes e fornecedores de serviços da área, que estarão presentes com seus stands na Área de Exposição, onde você terá a oportunidade conhecer as novidades em equipamentos, produtos e serviços e fazer grandes negócios.
Indo além das questões técnicas e científicas, preparamos nossa Programação Social, para que possamos ter momentos de descontração e confraternização.
Inscrições com desconto especial podem ser realizadas até 15/05.
Mais Informações: contato@congressosulmineiro.com.br – (35) 99934-2725
Esperamos você em São Lourenço.
Faça já sua inscrição e concorra a sorteio de prêmios.



por CenterLab | mar 30, 2018 | Informativos

Infarto Agudo do Miocárdio
Mais conhecido como ataque cardíaco, o infarto agudo do miocárdio (IAM) é um processo fisiológico que pode levar à necrose de parte do músculo cardíaco, devido à falta de oxigênio e nutrientes, causada pela diminuição do fluxo sanguíneo coronariano. Este, habitualmente, ocorre por uma oclusão na artéria, em geral devido à formação de um coágulo sobre uma área previamente comprometida por aterosclerose.
Segundo a Organização Mundial da Saúde (OMS), as doenças cardiovasculares, que incluem infartos, derrames e acidentes vasculares cerebrais (AVC), são a maior causa de mortalidade em todo o mundo. No Brasil, em 2016, o número de mortes causadas por doenças do coração e aparelho circulatório chegou a 340.284 (28,35% do total). Daí a importância em desenvolver medidas mais eficazes de prevenção e rápido diagnóstico. Todos esses dados mostram que esse número de mortes está diretamente relacionado ao estilo de vida, como uma dieta rica em alimentos ultraprocessados e sedentarismo. Dentre os fatores de risco o tabagismo se destaca, estima-se que cerca de 25% das mortes causadas por doença coronariana sejam por conta do cigarro. Além do cigarro, a obesidade, o aumento dos níveis de colesterol, diabetes, hipertensão arterial, consumo de álcool, o sedentarismo e o estresse contribuem para ocorrência do infarto. Outros fatores, tais como a idade, predisposição genética e depressão, também podem afetar o funcionamento do organismo, causando uma pré-disposição para a doença.
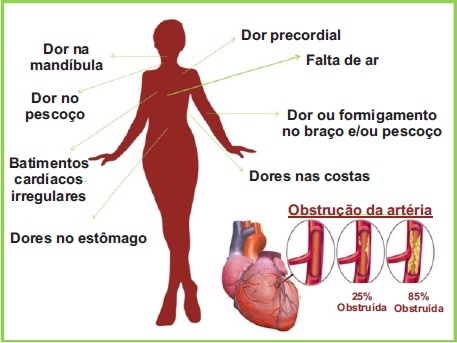
O diagnóstico do infarto é feito de maneira indireta, através dos sintomas do paciente, das alterações no eletrocardiograma e da avaliação laboratorial. A utilização da medição da creatina quinase total (CK total) e da CK-MB pelo método com inibição por anticorpos está disponível para praticamente todos os laboratórios brasileiros e latino-americanos, oferecendo grandes facilidades operacionais e baixo custo. Nosso objetivo é descrever uma estratégia de aplicação diagnóstica para permitir a utilização efetiva dessas duas enzimas.
Elevação das Enzimas no Plasma
Após o IAM, ocorre uma fase inicial com duração de 6 horas, durante a qual as atividades das enzimas séricas se mantêm dentro dos intervalos de referência. Essa fase inicial pode ter menor duração nos casos de infarto com grandes dimensões. Após essa fase inicial, as atividades enzimáticas se elevam rapidamente com magnitude proporcional à extensão da necrose miocárdica.
A CK-MB é a primeira enzima a se elevar, chegando a um pico nas 24 horas após o início da dor precordial e, devido a sua curta meia-vida, retorna aos níveis pré-infarto entre o segundo e terceiro dia após o início dos sintomas. A CKMB tem uma elevação média de 10-25 vezes o valor superior do intervalo de referência, atingindo 240 – 600 U/L. Esses valores podem ser reportados como percentuais da CK total (CK-MB*100/CK total), sendo usualmente menores que 6,0% nos indivíduos não portadores de IAM. Após o IAM, os valores podem atingir até 20% da CK total em decorrência do método da extensão do dano ao miocárdio e da localização da lesão.
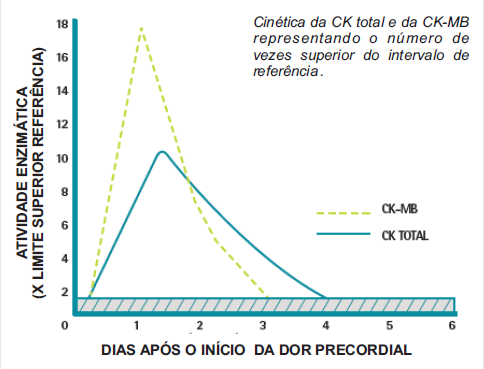
A CK total pode se elevar simultaneamente com a CK-MB ou um pouco depois, e chega a um pico entre 18 e 30 horas depois da dor precordial, retornando ao intervalo de referência entre o terceiro e o quarto dia.
A atividade média após o IAM pode aumentar 7-12 vezes o valor superior do intervalo de referência, atingindo 1.400-2.400 U/L.
Aplicação das Enzimas no Diagnóstico
A utilização racional da atividade enzimática de CK total e CK-MB para exclusão ou diagnóstico do IAM requer uma estratégia diagnóstica estritamente baseada na obtenção de amostras de sangue no intervalo de tempo em que se espera que essas enzimas estejam elevadas. Vários estudos têm demonstrado que o intervalo de tempo em que a probabilidade de se encontrar elevação das enzimas ocorre entre 10 e 20 horas após o início da dor precordial. As amostras de pacientes com suspeita de IAM devem ser obtidas preferencialmente após 10 horas e após 16 horas com intervalo entre as amostras de 4 a 6 horas. Isso significa que medições mais precoces dessas enzimas contêm um considerável risco de resultado falso negativo, que pode transferir para o médico clínico uma falsa sensação de segurança e levar a decisões incorretas. Como o diagnóstico de IAM pode ser definitivamente excluído utilizando as atividades enzimáticas no intervalo entre 10 e 20 horas do início dos sintomas agudos, é fundamental obter as amostras de sangue somente dentro desse intervalo de tempo.
Os métodos de ensaio para CK total e CK-MB devem ser rastreáveis ao método de referência da IFCC (International Federation of Clinical Chemistry and Laboratory) e as medições devem ser realizadas a 37 °C. O limite superior de referência dos resultados de CK total é 150 U/L para mulheres e 200 U/L para homens. Para CK-MB, o limite é 24 U/L ou < 6,0%.
Utilização Diagnóstica das Atividades Enzimáticas
A estratégia para interpretação dos resultados das medições em amostras obtidas no intervalo de 10 a 20 horas baseia-se nas seguintes premissas:
– Quando a atividade da CK total nas duas amostras for menor que o valor superior do intervalo de referência, a exclusão do diagnóstico de IAM pode ser confirmada com 99% de probabilidade.
– Todos os pacientes com atividade da CK total maior que o valor superior do intervalo de referência, que pode incluir 30% de falsos positivos para IAM, deverão ter a atividade da CK-MB medida nas amostras de 10 a 20 horas (ver algoritmo diagnóstico).
– A associação de CK total elevada, maior que o valor superior do intervalo de referência para homens e mulheres, e CK-MB maior que 6% da CK total até um valor de 20% pode confirmar um diagnóstico de IAM com 98% de probabilidade. É importante enfatizar que a atividade da CKMB no músculo cardíaco é 1/5 da atividade total da CK total. Portanto, no IAM, uma CK-MB plasmática não pode atingir valores mais elevados que 20% da CK total.
Macro CK
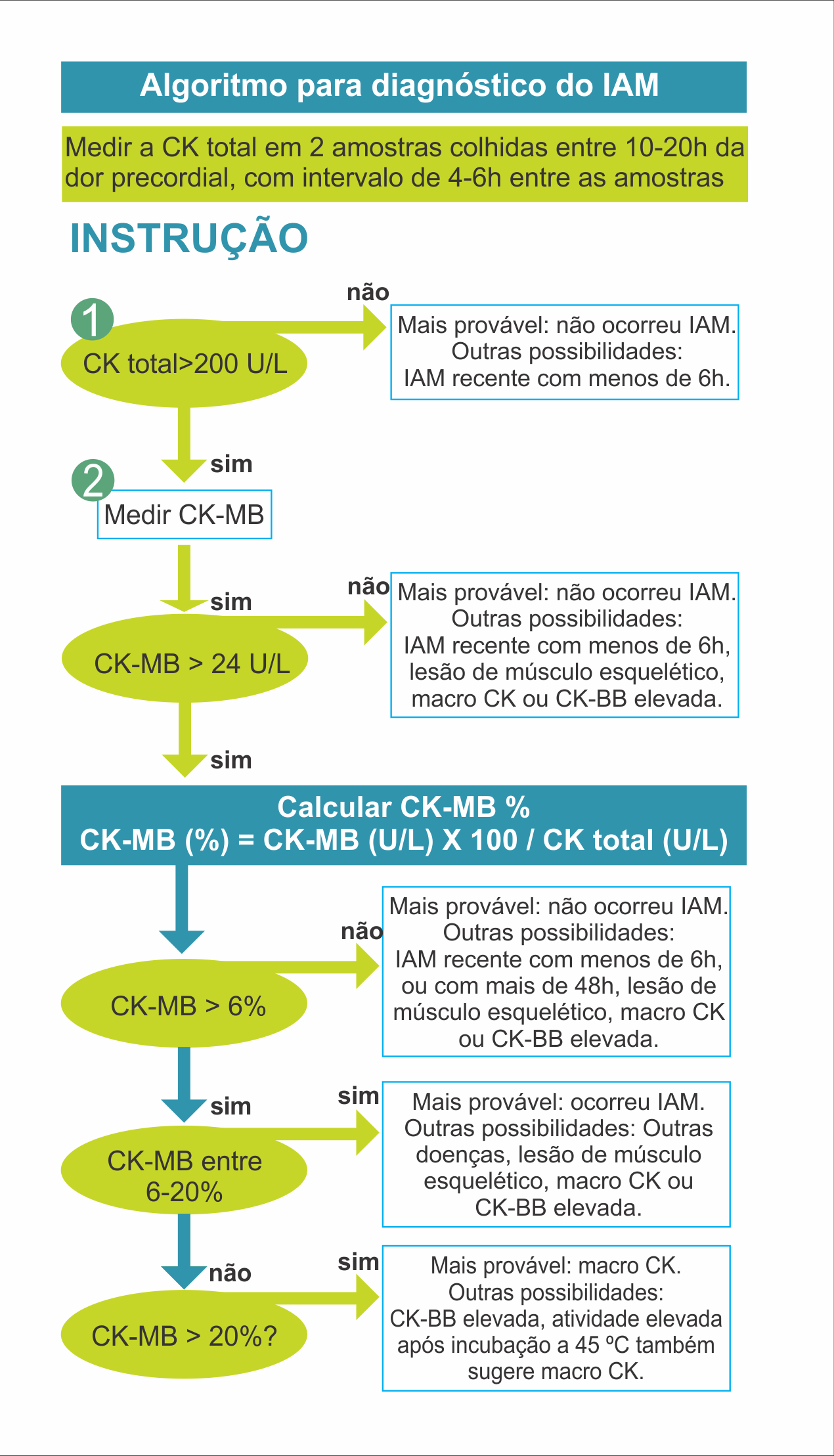
A macro CK, também denominada CK atípica, é um complexo de CKBB ligada a IgG, IgA ou um complexo polimérico de CK mitocondrial. Essas formas de CK não são inibidas pelo anticorpo anti CK-M e geram resultados como se fossem CK-MB. Tipicamente, a macro C pode representar 12 a 57% da CK total, além de estar associada a valores de CK total dentro do intervalo de referência, apresentando um comportamento estacionário que não se modifica significativamente no intervalo entre 10 e 20 horas, como ocorre de forma dramática com a CK total e CK-MB no IAM.
A macro CK tem uma prevalência de 3% na população geral, podendo chegar a 5% em mulheres idosas, sendo significativamente rara em pacientes com IAM. A presença de macro CK pode ser identificada na maioria dos casos utilizando o teste da termoestabilidade com determinação da enzima antes e depois da incubação por 20 minutos a 45 °C. Uma atividade residual maior que 55% indica a presença de macro CK. Pode-se considerar que, utilizando os critérios de exclusão da macro CK, sua contribuição como fonte de erro é menor que 0,5%.
A macro CK tipo 1 constitui uma variação da normalidade, mas podem estar relacionadas à quadros de miosite/processo autoimune. Já a macro CK tipo 2 é um complexo oligométrico de origem mitocondrial com um certo grau de associação com neoplasias. Outras causas de elevação de CK-BB (tipo 1) são usos de esteroides sexuais, atividade da vitamina D e seus metabólitos, estrogênio e PTH, glicocorticoides, isquemia e reperfusão hepática, uropatia obstrutiva e azotemia.
Vale lembrar que os testes laboratoriais atualmente utilizados detectam e quantificam o percentual de macromoléculas em relação à concentração de CK Total, porém não diferenciam o tipo circulante.
Conclusão
A utilização de uma estratégia bem definida para o diagnóstico do IAM pode contribuir para obter resultados eficientes tanto para exclusão definitiva do evento como para confirmação do IAM com 98% de probabilidade.
A medição da atividade da CK total e da CK-MB pode ser realizada rápida e eficientemente com métodos bioquímicos associados com imunoinibição. Quando se utilizam estratégias apropriadas para obtenção de amostras nos tempos onde o valor preditivo dos testes é mais significativo, obtêm-se resultados de especificidade e sensibilidade clínicas de significativo valor diagnóstico.
As macro CK, que podem ser fonte de resultados falso positivo, excedem o intervalo de 6-20% da CK total, tipicamente associado com IAM. Adicionalmente, a CK-B e as macro CK não apresentam dramática elevação e redução nas primeiras 48 horas, características do IAM. Elas tendem a se manter constantemente aumentadas ou se modificam lentamente. Além disso, a maioria das formas atípicas é encontrada em pacientes com a atividade de CK total abaixo do valor superior do intervalo de referência. A utilização de critérios para excluir os efeitos de falso positivo da macro CK contribui significativamente para a exatidão do diagnóstico de IAM.
Conheça as enzimas utilizadas no diagnóstico de IAM que a centerlab oferece!

por CenterLab | mar 8, 2018 | Informativos

Editorial:
O câncer colo-retal de (CCR) representa uma das mais significantes e prevalentes causas de morte por câncer nos dias atuais. Nos Estados Unidos e no Reino Unido é o terceiro tipo de câncer mais diagnosticado e a segunda maior causa de morte. No Brasil, para o ano de 2018, o Instituto Nacional do Câncer (INCA) projetou 12.490 novos casos em homens e 14.500 novos casos em mulheres, ocupando a quarta e a terceira colocação respectivamente. Programas de prevenção têm-se mostrado efetivos na diminuição da mortalidade e incidência por câncer colo-retal, sendo recomendados por várias instituições proeminentes por todo o mundo. Apesar disto, os índices de participação permanecem baixos, influenciando o custo e a efetividade dos programas.
São necessários porém, métodos de triagem para a realização de colonoscopias, pois mesmo em países desenvolvidos não seria possível à realização de colonoscopias em todos os indivíduos acima de 50 anos, contudo o custo benefício da diminuição de mortalidade pela detecção precoce das lesões precursoras (pólipos), ou os crescentes achados de CCR em fase inicial têm estimulado a realização destas triagens. A maioria dos programas de prevenção de CCR é baseada em triagens realizadas pela pesquisa de sangue oculto nas fezes.
Câncer do Colo Retal:
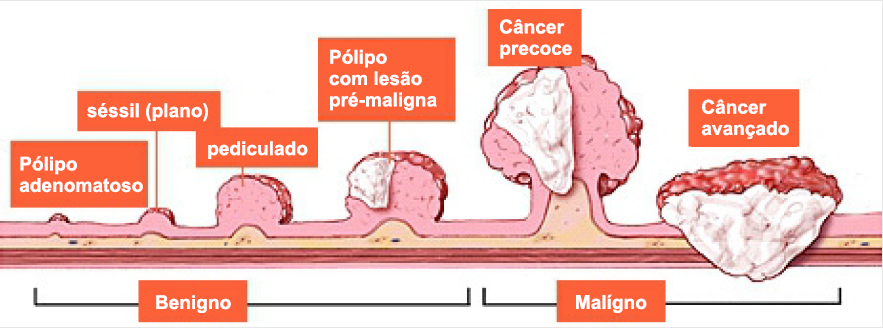
O câncer de cólon abrange tumores que acometem um segmento do intestino grosso (o cólon) e o reto, sendo um dos tipos de câncer mais incidentes no mundo. É tratável e curável na maioria dos casos detectado precocemente. Grande parte desses tumores se inicia a partir de pólipos (lesões benignas que podem crescer na parede interna do intestino grosso). Uma maneira de prevenir o aparecimento dos tumores seria a detecção e a remoção dos pólipos antes deles se tornarem malignos, por meio de procedimentos como a colonoscopia.
Causas:
O câncer de cólon resulta da interação de fatores genéticos, ambientais e dietéticos. Algumas síndromes genéticas (descritas abaixo) são responsáveis por uma minoria dos casos, sendo a maioria dos casos ocorridos ao acaso devido à interação dos fatores de risco que seguem.
– Pólipos adenomatosos;
– Idade;
– Diabete e obesidade;
– Tabagismo e alcoolismo;
– Doença inflamatória intestinal;
– Histórico familiar;
– Polipose adenomatosa familiar;
– Síndrome de Lynch.
Sintomas de Câncer de Cólon:
Muitas pessoas com câncer de cólon não têm quaisquer sintomas nos estágios iniciais da doença. Quando os sintomas aparecem, eles podem variar, dependendo do tamanho e localização do câncer no seu intestino grosso. Os sintomas mais comuns são:
– Mudança em seus hábitos intestinais, incluindo diarréia ou constipação;
– Fezes pastosas de cor escura;
– Sangramento retal ou sangue nas fezes;
– Desconforto abdominal persistente, como cólicas, gases ou dor;
– Sensação de que o seu intestino não esvazia completamente;
– Fraqueza ou fadiga;
– Perda de peso inexplicável;
– Náuseas e vômito;
– Sensação dolorida na região anal, com esforço ineficaz para evacuar.
Ao notar quaisquer sintomas de câncer colorretal, tais como sangue nas fezes ou uma alteração persistente nos hábitos intestinais, o paciente deve entrar em contato com o médico.
Diagnóstico de Câncer de Cólon:
O câncer de cólon pode ser detectado precocemente usando dois exames: pesquisa de sangue oculto nas fezes e colonoscopia. Pessoas com mais de 50 anos devem se submeter anualmente à pesquisa de sangue oculto nas fezes. Caso o resultado seja positivo, é recomendada a colonoscopia.
A Centerlab realiza grandes parcerias para melhor atender seus clientes. A Eco Diagnóstica é uma delas. Uma empresa referência em diagnósticos rápidos, que disponibiliza no mercado kits de detecção rápida, simples e confiável da presença do Sangue Oculto em apenas 10 minutos.
Principio do Teste:
O Sangue Oculto ECO Teste é um imunoensaio qualitativo sem há necessidade de dieta restritiva para a detecção de sangue oculto humano em fezes. A membrana de nitrocelulose é pré-revestida com anticorpo anti-hemoglobina na região da linha teste do dispositivo. Ao adicionar a amostra, a hemoglobina presente nas fezes formará um complexo antígeno-anticorpo com os anticorpos impregnados na membrana. O complexo antígeno-anticorpo conjugado ao ouro coloidal se moverá ao longo da membrana até a região da linha teste e dará origem a uma linha colorida visível. A presença desta linha colorida na região teste indica um resultado reagente, enquanto sua ausência indica um resultado não reagente. O teste contém um controle interno (linha C), que deverá exibir coloração vermelha indicando que o volume adequado de amostra foi adicionado e a absorção na membrana ocorreu. Caso a linha controle (linha C) não apareça, o resultado do teste é considerado inválido e deverá ser repetido utilizando um novo dispositivo.

SANGUE OCULTO – 20 CASSETE – CÓD. 01863
– Sensibilidade 100%;
– Especificidade 100%;
– Armazenamento: 2 a 30 ºC;
– Amostra: Fezes Humanas;
– Tempo do Teste: 5 a 10 min;
– Cut-off: 50 ng/mL
Biografia:
http://www.scielo.br/pdf/rbc/v29n1/v29n1a08
http://www.minhavida.com.br/saude/temas/cancer-de-colon
http://ecodiagnostica.com.br/

por CenterLab | fev 12, 2018 | Informativos

EDITORIAL
A Síndrome da Imunodeficiência Adquirida (Aids) é uma doença provocada pelo Vírus da Imunodeficiência Humana (HIV) que ataca o sistema imunológico e deixa o corpo suscetível a diversos tipos de infecções.
Antes de qualquer coisa, é importante entendermos que HIV e Aids não são a mesma coisa. HIV é o vírus e Aids é a doença provocada pela ação deste vírus no organismo. Nem todas as pessoas que têm HIV vão, necessariamente, desenvolver Aids ao longo da vida.
Essa doença já foi cercada de mitos que sobreviveram aos quase 40 anos desde que o primeiro caso de Aids chegou aos noticiários. Tratada na época como um “câncer gay”, por ter acometido principalmente homens homossexuais, hoje sabe-se que a doença não faz distinção de qualquer natureza, seja sexual, de raça, gênero ou classe social.
Vírus da Imunodeficiência Humana (HIV)
O HIV é um vírus que se espalha através de fluídos corporais e afeta células específicas do sistema imunológico, conhecidas como células CD4, ou células T. Sem o tratamento antirretroviral, o HIV afeta e destrói essas células, tornando o organismo incapaz de lutar contra infecções e doenças. Quando isso acontece, a infecção por HIV leva à AIDS.
O HIV possui uma progressão bem documentada. Se não tratado, o HIV é quase universalmente fatal porque ele eventualmente destrói o sistema imunológico. A progressão da doença pode ser descrita da seguinte forma:
Infecção Aguda:
Entre 2 e 4 semanas depois da infecção pelo HIV, podem aparecer sintomas similares ao da gripe. Essa fase é denominada síndrome retroviral aguda (ARS) ou infecção HIV primária, e é a resposta natural do corpo à infecção por HIV. No entanto, nem todas as pessoas desenvolvem a ARS.
Durante esse período de infecção, grandes porções do HIV estão sendo produzidas no corpo, por isso, nessa fase a possibilidade de transmissão do HIV é maior.
Eventualmente, a resposta imune começará a trazer a carga viral de volta para um nível estável. Assim, a contagem de células CD4 começará a crescer, mas não voltará, necessariamente, aos níveis normais anteriores à infecção.
Fase Assintomática – Latência Clínica (Inatividade ou Dormência):
Esse estágio costuma ser chamado de infecção HIV assintomática ou infecção HIV crônica. Durante essa fase, o HIV ainda está ativo, mas se reproduz em níveis muito baixos. O indivíduo pode não apresentar nenhum dos sintomas, nem ficar doente durante esse tempo.
Para as pessoas que não estão em tratamento, essa fase pode durar dias ou até uma década. Durante esse período, o infectado ainda é capaz de transmitir HIV para outras pessoas. Indivíduos que adotam uma terapia antirretroviral (ART) podem viver sob a latência clínica por várias décadas, mas ainda assim podem transmitir a doença, mesmo que os riscos sejam bastante reduzidos.
Entre o meio e o fim desse período, a carga viral começa a crescer e a contagem de células CD4 começa a diminuir. Enquanto isso acontece, podem começar a aparecer sintomas do HIV, uma vez que o sistema imunológico se torna fraco demais para se proteger.
Síndrome da Imunodeficiência Adquirida (AIDS):
Esta é a fase da infecção que ocorre quando o sistema imunológico está seriamente danificado e o corpo se torna vulnerável a infecções e cânceres relacionados a infecções. Quando o número de suas células CD4 cai abaixo de 200 células por milímetro cúbico de sangue (200 células/mm3), é considerado que o paciente progrediu do HIV para a AIDS. (A contagem normal de CD4 fica entre 500 e 1.600 células/mm3).
O diagnóstico de AIDS também pode ser feito se o paciente desenvolver uma ou mais das chamadas doenças oportunistas (Candidíase, Herpes, Citomegalovirose, Pneumonia, Toxoplasmose, Tuberculose, entre outras.), independentemente de sua contagem de CD4.
Sem tratamento, as pessoas que são diagnosticadas com AIDS normalmente sobrevivem cerca de 3 anos. Uma vez com uma doença oportunista perigosa, a expectativa de vida sem tratamento cai para cerca de 1 ano.
Transmissão e Prevenção:
Somente em secreções como sangue, esperma, secreção vaginal e leite materno, o vírus aparece em quantidade suficiente para causar a infecção. Pode haver a transmissão através de relação sexual (heterossexual ou homossexual), ao se compartilhar seringas, em acidentes com agulhas e objetos cortantes infectados, na transfusão de sangue contaminado, na transmissão vertical da mãe infectada para o feto durante a gestação ou o trabalho de parto e durante a amamentação.
Para evitar a transmissão, recomenda-se o uso de preservativo durante as relações sexuais, a utilização de seringas e agulhas descartáveis e o uso de luvas para manipular feridas e líquidos corporais, bem como testar previamente sangue e hemoderivados para transfusão. Além disso, as mães HIV-positivas devem usar antirretrovirais durante a gestação para prevenir a transmissão vertical e evitar amamentar seus filhos.
Epidemiologia:
A Organização Mundial da Saúde (OMS) estima que desde o início da epidemia, em 1981, até os dias atuais, cerca de 35 milhões de pessoas morreram doenças relacionadas a Aids. Este é quase o número atual de indivíduos que vivem com HIV — as estimativas da OMS dão conta de 36,7 milhões de soropositivos no mundo inteiro.
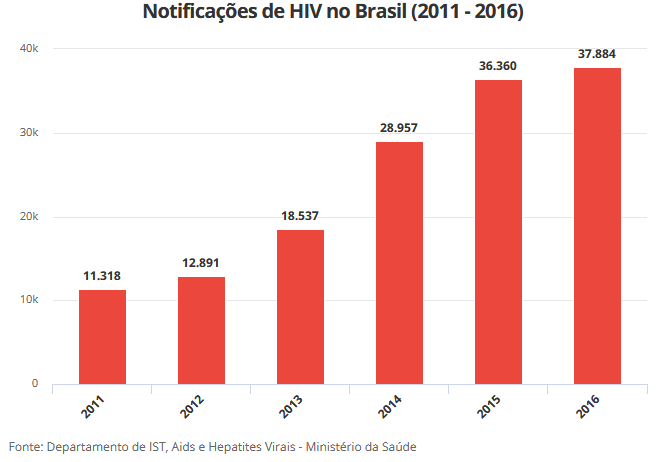
No Brasil, houve um aumento dos casos notificados de HIV em 2016 de aproximadamente 4% em relação a 2015, no entanto, parte desse aumento pode ser explicado pela notificação obrigatória implementada em 2014.
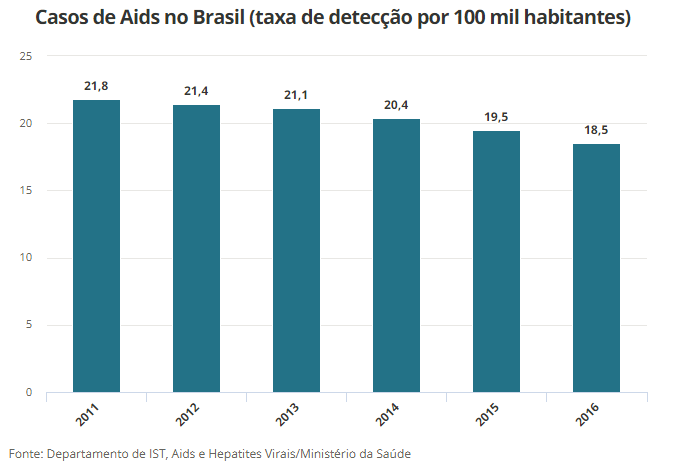
Apesar do aumento das notificações por HIV, os casos de Aids caíram, já que as notificações ocorrem quando o indivíduo tem o vírus, mas não desenvolveu a doença. O Ministério da Saúde faz uma diferenciação entre esses dois dados.
Tratamento:
O tratamento é feito com a Terapia Antirretroviral (ART). Esses medicamentos são distribuídos gratuitamente nas unidades de saúde e possibilitam ao indivíduo uma expectativa de vida praticamente normal.
Não existe cura para a Aids, isso porque o comportamento do vírus no corpo é bastante complexo. A grande jogada do HIV é a forma como ele se reproduz. Dentro do HIV, há o RNA e a transcriptase reversa, uma proteína que ajuda o RNA, que é um material genético simples de uma fita só, a se transformar numa dupla fita assim como o DNA.
Quando o vírus entra em contato com uma célula, a transcriptase entra em ação. O RNA ‘se fantasia’ de DNA para poder entrar na célula sem ser notado. Assim, o RNA ‘fantasiado’ entra no núcleo da célula e fixa-se no DNA, em nossa carga genética que há todas as nossas informações. Num piscar de olhos, a célula se tornou uma máquina de fazer novos vírus que vão infectar outras células da mesma maneira. É por isso que não há cura: os pacientes ficam com seus materiais genéticos infectados com os materiais genéticos dos vírus, e destruir o material genético do paciente não é uma boa ideia.
Apesar disso, os esforços da Ciência em tentar reverter e até curar a AIDS têm sido notáveis. A 21º Conferência Internacional de AIDS, realizada em 2016 na África do Sul, anunciou um medicamento que impede a infecção do vírus através de vacinação tendo como foco as pessoas mais vulneráveis. O remédio Truvada também vêm sendo apontado como um método preventivo eficaz junto com a camisinha.
Diagnóstico:
A Centerlab realiza grandes parcerias para melhor atender seus clientes. A Eco Diagnóstica é uma delas. Uma empresa referência em diagnósticos rápidos, que disponibiliza no mercado kits de detecção rápida, simples e confiável da presença de anticorpos do HIV em apenas 20 minutos, a partir de coleta de sangue ou por fluido oral.
HIV Detect Oral ECO Teste
Detecção Qualitativa de anticorpos do HIV1 e HIV2 em amostras de Fluido Oral.
HIV 1 e 2 ECO Test
Detecção Qualitativa de anticorpos do HIV1 e HIV2 em amostras de soro, plasma e sangue total.

HIV 4-Line Eco Teste
Detecção Qualitativa e específica dos subtipos HIV1, HIV2 e Grupo O em amostras de soro, plasma e sangue total.
Referências:
http://www.aids.gov.br/pt-br/publico-geral/o-que-e-hiv
https://unaids.org.br/estatisticas/
https://www.bio.fiocruz.br/index.php/sintomas-transmissao-e-prevencao-hiv-dpp
https://www.ecodiagnostica.com.br/produtos

























