
Coagulação Intravascular Disseminada
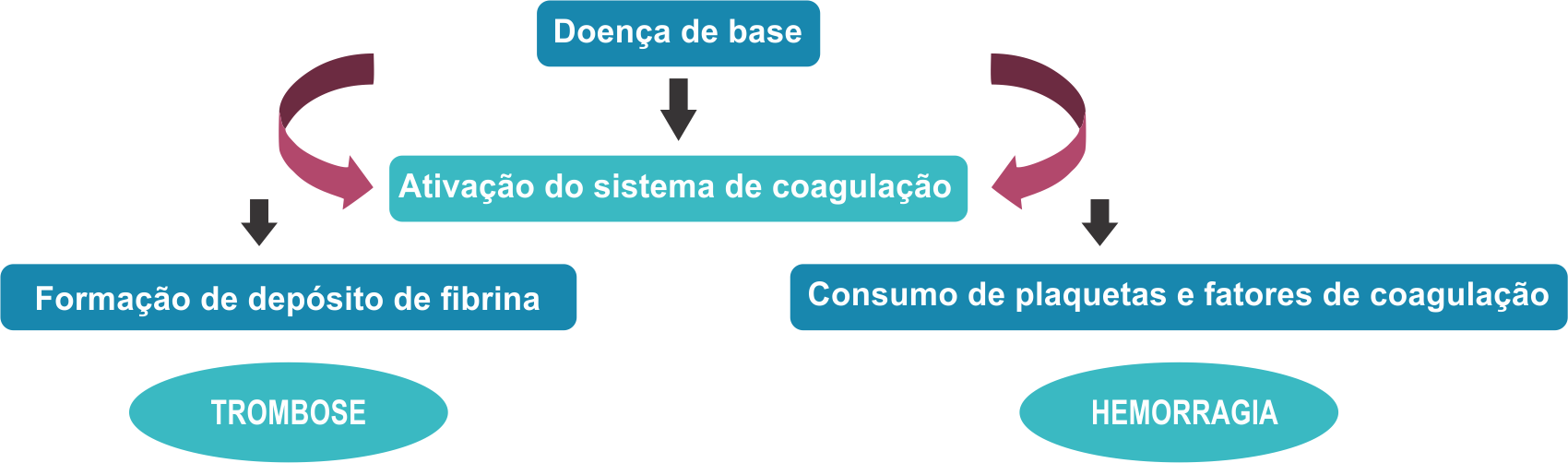
A coagulação intravascular disseminada (CIVD) é definida como uma síndrome adquirida, caracterizada pela ativação difusa da coagulação intravascular, levando a formação e deposição de fibrina na microvasculatura. O sistema fibrinolítico está, em geral, amplamente inativado durante a fase de maior ativação da coagulação, o que contribui para deposição de fibrina. Porém em algumas situações a fibrinólise pode estar acelerada, contribuindo, assim, para quadros de sangramento grave.
A deposição de fibrina pode levar à oclusão dos vasos e consequente comprometimento da irrigação sanguínea de diversos órgãos, o que, em conjunto com alterações metabólicas e hemodinâmicas, contribui para a falência de múltiplos órgãos. O consumo e consequente depleção dos fatores da coagulação e plaquetas, resultantes da contínua atividade pró-cuagulante, pode levar a sangramento difuso, o que frequentemente é a primeira manifestação notada.
Importante ressaltar que a CIVD é sempre secundária a uma doença de base, e a identificação e tratamento da condição predisponente são fundamentais para resolução da síndrome.
Condições clínicas associadas à CIVD
A CIVD pode ocorrer em associação a uma grande variedade de condições clínicas:
– Medicina Interna: Sepse/infecções, leucemia, transplante, insuficiência hepática aguda, reações alérgicas, acidente ofídico, hipotermia, deficiência homozigótica de proteína C, tumores sólidos, cirrose, vasculite, síndrome Kasabach- Merrit, SARA (síndrome da angústia respiratória do adulto).
– Cirurgia: Trauma, grandes operações, lesões no sistema nervoso central, embolia gordurosa, queimaduras, cirurgia cardíaca bypass, transplante de órgãos, aneurisma aorta, tumores vasculares.
– Obstetrícia: Embolia do líquido amniótico, descolamento de placenta, aborto séptico, rutura uterina, pré-eclâmpsia, sepse, síndrome de HELLP, feto morto retido.
– Medicina transfusional: Reação hemolítica transfusional aguda, transfusão maciça.
Fases da CIVD
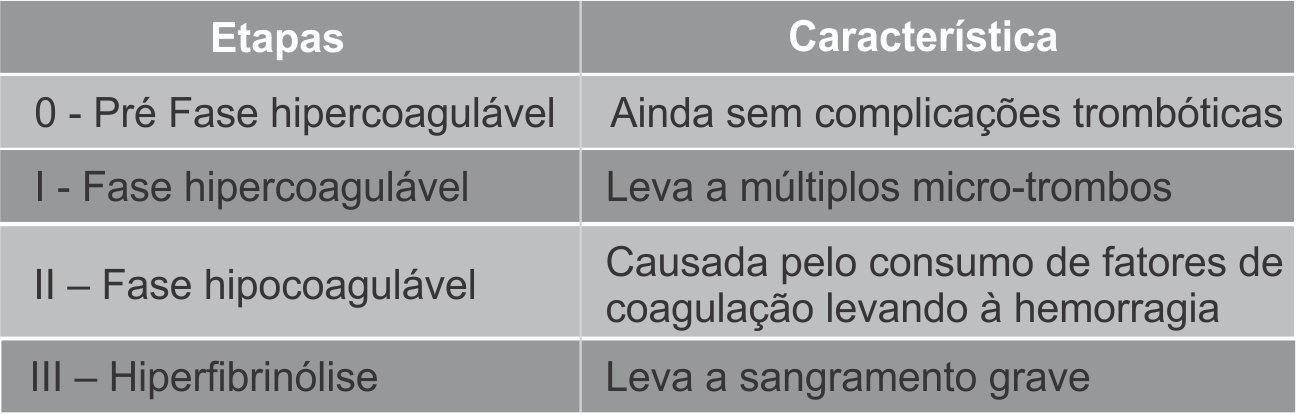
As doenças infecciosas, em particular a septicemia, são as mais comumente associadas à CIVD. Apesar de virtualmente qualquer microorganismo (como vírus e parasitas) desencadear a síndrome, as infecções bacterianas são as mais freqüentemente associadas à CIVD. Cerca de 30% a 50% dos pacientes em septicemia cursam com CIVD em fase II (ativação descompensada da coagulação) ou III (CIVD plenamente manifesta) e virtualmente todos apresentam CIVD em fase I (ativação compensada da coagulação). Vale salientar que a ocorrência de CIVD em septicemia por germes Grampositivos é tão comum quanto na septicemia por Gram-negativos. Diversos fatores, como componentes de membrana dos microorganismos (lipopolissacarídeos ou endotoxinas) e exotoxinas de bactérias (por exemplo, a-toxina estafilocócica), estão envolvidos, e resultam em resposta inflamatória generalizada com liberação sistêmica de citocinas, as quais estão diretamente envolvidas no distúrbio hemostático que caracteriza o quadro de CIVD.
Sinais e Sintomas
Os sinais e sintomas da CIVD dependem da sua causa e de a condição ser aguda ou crônica. Em alguns casos, a forma crônica da doença pode não apresentar sinais ou sintomas. A doença aguda se desenvolve rapidamente e é muito grave. A condição crônica se desenvolve ao longo de semanas ou meses, dura um tempo maior e geralmente não é reconhecida tão prontamente como a condição aguda. Na CIVD aguda, a coagulação sanguínea nos vasos normalmente ocorre antes que o sangramento. No entanto o sangramento pode ser o primeiro sinal óbvio. A coagulação do sangue também ocorre com a CIVD crônica, mas geralmente não leva à hemorragia. Os sinais e sintomas devidos aos coágulos ou hemorragias nos vasos sanguíneos, dependem da localização e da extensão deles.

Diagnóstico
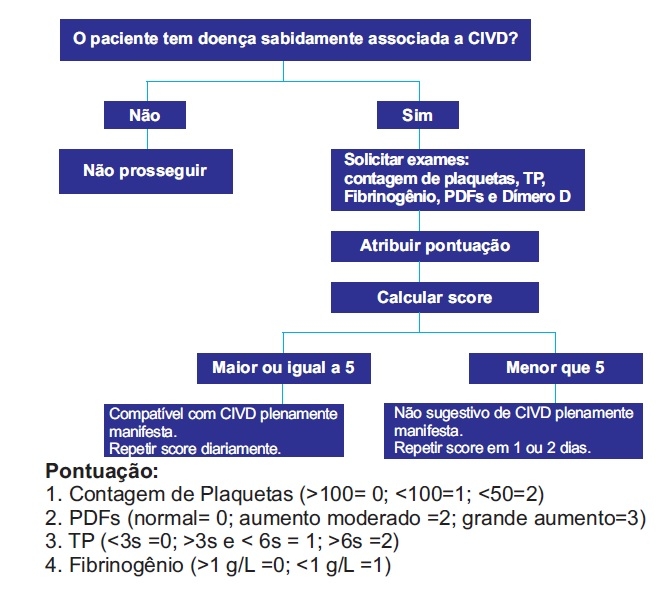
O diagnóstico baseia-se na clínica associada com os exames complementares indicativos de coagulopatia. Não existe um só teste laboratorial que inclua ou exclua o diagnóstico de CIVD. Diante do risco de morte, o diagnóstico preliminar pode ser feito sem a necessidade de exames complementares.
Diante da suspeita de CIVD, os seguintes exames devem ser realizados: Contagem de plaquetas e visualização de sangue periférico, Tempo de Protrombina (TP), Tempo de Tromboplastina Parcial Ativada (TTPa), Tempo de Trombina (TT), dosagem de Fibrinogênio, Dosagem de fatores da coagulação e anticoagulantes naturais (Proteína C e antitrombina), Produtos da Degradação da Fibrina (PDF’s) e Dímeros-D.
O diagnóstico de CIVD pode ser ajudado pela quantificação de dados clínicos por intermédio de uma escala proposta pela Sociedade Internacional de Trombose e Hemostasia. A presença de uma doença de base associada à CIVD é o primeiro passo do algoritmo e condição indispensável para sua execução. O diagnóstico é confirmado quando o resultado do algoritmo é igual ou maior que 5, no entanto, uma pontuação menor que 5 não exclui a possibilidade de CIVD. Portanto a escala deve ser calculada diariamente para caracterizar a gravidade e a evolução da CIVD.
Tratamento
Os fundamentos do tratamento da CIVD ainda carecem de evidências seguras. É fundamental o tratamento da doença de base, enquanto são constituídas estratégias de suporte visando especificamente abordar as alterações da coagulação. A administração de fluidos, antibioticoterapia, correção de distúrbios hidroeletrolíticos e ácido-básicos, suporte ventilatório e cardiocirculatório, devem ser realizados caso seja necessário. Podem ser implementadas também medidas anticoagulantes, de reposição de plasma e de plaquetas, além de inibidores fisiológicos da coagulação.
– Tratamento da doença de base
– Medidas de ‘’Suporte’’
– Transfusão de plaquetas
– Transfusão de plasma e crioprecipitado
– Concentrados de inibidores (AT, PC, TFPI)
– Antifibrinolíticos: contra-indicados
– Anticoagulantes Heparina, LMWH: dose inibidores de trombina Anti-TF (rNAPc2)
 Referências:
Referências:
– PINTÃO MCT & FRANCO RF. Coagulação intravascular disseminada. Medicina, Ribeirão Preto, 34: 282-291, jul./dez. 2001.
– PORTO LAB. et al. Coagulação intravascular disseminada na gravidez – considerações, diagnóstico e manejo. Medicina, Minas Gerais, 20: 15-19. 2010.
– STIEF TW. The Laboratory Diagnosis of the Pre-Phase of Pathologic Disseminated Intravascular Coagulation. Hemostasis Laboratory, Nova Science Publishers, 1: 3-19. 2008.
