
por CenterLab | abr 28, 2025 | Uncategorized
A vacinação é um dos maiores marcos da história da saúde pública. Responsável por erradicar doenças, reduzir internações e salvar milhões de vidas todos os anos, ela representa muito mais do que uma medida preventiva individual — é um compromisso com a saúde coletiva.
Com o avanço da ciência e a constante vigilância epidemiológica, os calendários de vacinação precisam ser atualizados para atender às demandas de cada contexto.
Em 2025, o Ministério da Saúde anunciou mudanças importantes no Calendário Nacional de Vacinação, e a Semana Mundial da Imunização vem reforçar, mais uma vez, o quanto essa prática salva vidas — desde os primeiros momentos da vida até a terceira idade.
Por que a vacinação é tão importante?
A vacina é uma das tecnologias mais eficazes, seguras e acessíveis para a prevenção de doenças infecciosas.
Sua importância se estende por diversos aspectos:
- Redução de hospitalizações e óbitos:
Doenças como poliomielite, sarampo, rubéola, meningite e hepatite A, já foram causas de mortes em larga escala no passado. Com a vacinação, não apenas sua ocorrência caiu drasticamente, como as formas graves também diminuíram.
- Custo-efetividade
A vacinação é um dos investimentos mais eficazes do ponto de vista econômico. Afinal, prevenir é sempre mais barato — e mais seguro — do que tratar!
- Proteção individual e coletiva:
Ao vacinar-se, a pessoa se protege e também protege quem está ao seu redor, especialmente aqueles que não podem receber determinadas vacinas por questões médicas.
- Prevenção de doenças emergentes e reemergentes
Em um mundo globalizado, com constante movimentação de pessoas e mudanças ambientais, o risco de surtos e pandemias é real.
A vacinação é uma barreira científica fundamental contra essas ameaças. E um exemplo recente foi a pandemia da COVID-19.
Mudanças no Calendário Nacional de Vacinação 2025
Com base em evidências científicas e estudos recentes, o Ministério da Saúde promoveu ajustes relevantes:
- COVID-19:
O imunizante segue no calendário com recomendações específicas por faixa etária e grupos de risco.
A medida reforça que a COVID-19 continua sendo uma preocupação de saúde pública e que a proteção precisa ser mantida.
- Influenza:
Agora faz parte do calendário para crianças entre 6 meses e 5 anos, além de gestantes, idosos e outros grupos prioritários.
É sempre bom lembrar que a gripe pode ter complicações graves — e a vacina é essencial para evitá-las.
- Rotavírus:
Houve ampliação da faixa etária para administração das doses:
1ª dose: entre 2 meses até 11 meses e 29 dias
2ª dose: até 23 meses e 29 dias
O objetivo é garantir proteção contra essa importante causa de diarreia grave em bebês.
- Poliomielite:
A dose de reforço com a vacina oral poliomielite bivalente (VOPb) foi substituída por uma dose da vacina inativada (VIP) aos 15 meses.
Essa mudança busca eliminar o uso da VOPb no Brasil, alinhando o país à estratégia global de erradicação da pólio.
Semana Mundial da Imunização 2025
24 a 30 de abril | Tema: “Imunização para todos é humanamente possível”
Promovida pela Organização Mundial da Saúde (OMS), a campanha de 2025 reforça o acesso igualitário à imunização em todas as fases da vida.
A ideia é clara: todas as pessoas, em todos os lugares, devem ter acesso à vacinação — um direito humano fundamental e uma ferramenta indispensável para sistemas de saúde resilientes.
A OMS ainda alerta que mais de 25 milhões de crianças deixaram de receber vacinas essenciais nos últimos anos, especialmente durante a pandemia. Recuperar essa cobertura é uma prioridade global.
E o papel dos laboratórios nisso tudo?
Os laboratórios clínicos também são protagonistas nesse cenário. Eles são fundamentais para:
- Confirmar diagnósticos de doenças imunopreveníveis.
- Realizar triagens sorológicas.
- Monitorar a resposta imunológica pós-vacinação.
- Garantir dados epidemiológicos confiáveis.
Investir em testes de alta qualidade, automatizados e precisos — como os oferecidos pela Labtest Virtue — é contribuir diretamente com estratégias de imunização mais eficazes.
Ou seja, em um cenário de avanços tecnológicos, novos desafios sanitários e maior acesso à informação, vacinar-se continua sendo um gesto de responsabilidade e cuidado — consigo mesmo e com os outros.
As mudanças no calendário de 2025 mostram que a ciência segue atenta e em movimento, e a Semana Mundial da Imunização nos convida a refletir: Como posso contribuir para um futuro mais saudável e justo para todos?
A resposta pode começar com uma simples pergunta ao médico ou uma visita ao posto de saúde mais próximo. Porque vacinar é um ato de esperança. E de humanidade.
Referência:
– Blog da Labtest

por CenterLab | abr 25, 2025 | Uncategorized
Autor: Jessyca Silva
Segundo o Instituto Nacional de Câncer (INCA), no Brasil, estima-se que haja 11.540 novos casos de leucemia por ano, entre 2023 e 2025. A leucemia ocupa a décima posição entre os tipos de câncer mais comuns no Brasil, quando excluídos os tumores de pele não melanoma.
A leucemia é um tipo de câncer nos glóbulos brancos, normalmente sem causa conhecida. Ela faz com que células doentes se acumulem na medula óssea e tomem o lugar das células do sangue que são saudáveis.
A medula óssea é a responsável pela produção das células que dão origem aos glóbulos brancos, que são os leucócitos, aos glóbulos vermelhos, que são as hemácias ou eritrócitos e as plaquetas. Na leucemia, uma célula sanguínea que ainda não atingiu a maturidade sofre uma mutação genética que a transforma em uma célula cancerosa. Essa célula anormal não funciona de forma adequada, multiplica-se mais rápido e morre menos do que as células saudáveis. Dessa forma, as células saudáveis do sangue na medula óssea vão sendo substituídas por células cancerosas anormais.
Existem mais de 12 tipos de leucemia, tendo como principais, quatro tipos primários, são elas: leucemia mielóide aguda (LMA), leucemia mielóide crônica (LMC), leucemia linfocítica aguda (LLA) e leucemia linfocítica crônica (LLC).
Nas leucemias agudas, há um crescimento rápido e desordenado dos glóbulos brancos, gerando um acúmulo de células imaturas, chamadas blastos, e a doença se agrava em um curto intervalo de tempo.
Nas leucemias crônicas, também ocorre a multiplicação desordenada dos glóbulos brancos, mas a progressão é lenta, podendo levar meses ou até anos para se agravar. No início da doença, as células leucêmicas ainda conseguem desempenhar parte das funções dos glóbulos brancos normais. A doença geralmente é descoberta em exames de sangue de rotina.
O diagnóstico é baseado na avaliação do sangue periférico e da medula óssea. A presença de 20% ou mais de blastos no aspirado da medula óssea é um dos critérios para definição da leucemia e auxilia na diferenciação entre seus subtipos.
A seguir, descreveremos os principais exames utilizados no diagnóstico da doença:
– Hemograma: principal exame de triagem, que, expõe o aumento ou diminuição dos glóbulos brancos, glóbulos vermelhos, plaquetas e a presença de Blastos;
– Microscopia sanguínea medular – Mielograma: apresenta hipercelularidade medular devido ao aumento do número de Blastos;
– Imunofenotipagem: consiste na pesquisa de marcadores de membrana ou citoplasma por meio da citometria de fluxo, considerado padrão-ouro na diferenciação entre linhagem mieloides e linfoide.
– Análise citogenética e molecular: apresenta a anormalidade presente no clone leucêmico e, de acordo com seus resultados, define o tratamento e prognóstico dos pacientes.
A Centerlab, em parceria com a Nihon Kohden, possuem uma linha completa de equipamentos hematológicos. O Celltac G MEK-9100K e Celltack G+ MEK-9200 são analisadores de alta performance que oferecem resultados precisos e rápidos para a contagem e classificação das células sanguíneas. O destaque principal dos analisadores está nas tecnologias DynaHelix Flow e DynaScatter Laser que permitem a contagem diferencial em cinco partes, além da capacidade de identificar bastões e reticulócitos.
A tecnologia DynaHelix Flow utiliza um fluxo de invólucro e giratório para contar células sanguíneas com precisão. Esta tecnologia exclusiva reduz a “reentrada” das células sanguíneas após a passagem pela abertura de contagem porque o fluxo giratório empurra as células para o caminho de drenagem. Isso é muito eficaz, especialmente para amostras de baixo volume celular.
Figura 1 : Tecnologia DynaHelix Flow

A tecnologia DynaHelix Flow utiliza um fluxo de invólucro e giratório para contar células sanguíneas com precisão. Esta tecnologia exclusiva reduz a “reentrada” das células sanguíneas após a passagem pela abertura de contagem porque o fluxo giratório empurra as células para o caminho de drenagem. Isso é muito eficaz, especialmente para amostras de baixo volume celular.
Figura 2 : Tecnologia DynaScatter Laser
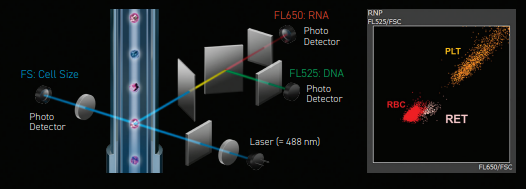
A tecnologia DynaScatter Laser foi inicialmente desenvolvida para Diff de 5 partes, com apenas uma fonte de laser. No Celltac G+, um laser azul de 488 nm foi recentemente integrado à tecnologia para medição dos reticulócitos.
Os resultados podem ser analisados graficamente através do Scattergram. Três parâmetros podem ser observados, são eles: tamanho, complexidade e granularidade.
Figura 3 : Matriz tridimensional
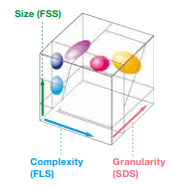
Figura 4 : Análise de resultado – Scattergram

Figura 5 : Celltac G+ MEK – 9200

Deseja levar seu laboratório a um novo nível? Conheça nossa linha de analisadores hematológicos e descubra como eles podem transformar sua rotina. Fale com nossa equipe pelo e-mail vendas@centerlab.com.br e encontre a solução ideal para você!
REFERÊNCIAS
- INCA, Instituto Nacional do Câncer. Disponível em <www.inca.gov.br/> Acesso em 15 de Abril de 2025.
- Fundação do Câncer. Disponível em <www.cancer.org.br/ >Acesso em 17 de Abril de 2025.
- NIHON KOHDEN .Disponível< https://br.nihonkohden.com/pt-br/products/invitro-diagnostics/5part-diff-hematology-analyzers/celltac-g-mek-9100> Acesso em 16 de Abril de 2025.
- NIHON KOHDEN. Disponível em < https://br.nihonkohden.com/pt-br/products/invitro-diagnostics/5part-diff-hematology-analyzers/celltac-g-mek-9200> Acesso em 22 de Abril de 2025.

por CenterLab | abr 11, 2025 | Uncategorized
Autor: Pedro Thadeu Rocha Salles
O hemograma automatizado é um exame simples, acessível e amplamente utilizado nas análises clínicas. Apesar de sua execução ser relativamente fácil, ele fornece informações valiosas sobre o estado geral de saúde do paciente. Graças à ampla variedade de parâmetros avaliados, é possível estabelecer diversas relações e correlações, permitindo uma interpretação mais abrangente dos resultados.
Nesse contexto, pesquisadores têm investigado novos marcadores inflamatórios derivados de parâmetros já presentes no laudo do hemograma, como a razão neutrófilo-linfócito (NLR neutrophil-to-lymphocyte ratio).
O NLR é calculado pela divisão entre o número de neutrófilos e o número de linfócitos presentes no sangue. Em situações inflamatórias, a própria fisiologia da inflamação provoca danos celulares que resultam em um aumento mais expressivo na contagem de neutrófilos em relação aos linfócitos. Os neutrófilos desempenham um papel central nesse processo, sendo responsáveis pela fagocitose de células necróticas e de agentes infecciosos.
Estudos recentes indicam que o NLR pode contribuir para o diagnóstico de diversas doenças inflamatórias. No entanto, devido à natureza inespecífica das células envolvidas, esse marcador não apresenta especificidade para nenhuma patologia em particular, limitando-se a fornecer informações relevantes sobre o estado inflamatório geral do organismo em exames de rotina.
Nalbant et al. (2019) conduziram um estudo sobre a relevância do NLR no diagnóstico da COVID-19 e observaram que pacientes com NLR ≥ 2,4 apresentavam uma probabilidade 20,5 vezes maior de estarem infectados, em comparação com aqueles cuja NLR era ≤ 2,4. Esses achados indicam que o NLR é um parâmetro promissor e independente na avaliação de pacientes com COVID-19, podendo contribuir para o diagnóstico precoce da doença.
Teixeira et al. (2024) revisaram dados de pacientes com metástases ósseas em ossos longos, correlacionando os marcadores NLR e PLR (platelet-to-lymphocyte ratio) com a incidência de complicações e com as taxas de sobrevida pós-operatória. Os autores observaram que níveis elevados de NLR e PLR estão associados a uma menor sobrevida em pacientes submetidos a tratamento cirúrgico para metástase óssea, especialmente após os três primeiros meses do pós-operatório.
Tokgoz et al. (2013) investigaram a relação entre a razão neutrófilos-linfócitos (NLR) e a mortalidade em curto prazo em casos de acidente vascular cerebral agudo, concluindo que a NLR é um preditor significativo de mortalidade. Uma NLR elevada no momento da admissão pode ser um fator relevante na definição do tratamento clínico.
Embora o NLR seja um marcador simples e acessível, ele deve ser interpretado em conjunto com outros achados clínicos e laboratoriais, pois fatores como estresse, uso de medicamentos e outras condições médicas podem influenciar seus valores.
Em resumo, o NLR é uma ferramenta útil na prática clínica para avaliar o estado inflamatório e imunológico dos pacientes, contribuindo para o diagnóstico e o prognóstico de diversas doenças.
Pensando em inovação e eficiência, a Centerlab, em parceria com a Nihon Kohden, trouxe ao Brasil o que há de mais avançado no mercado japonês em soluções para diagnóstico clínico. Um dos destaques é o lançamento do Celltac Alpha Plus (MEK-1305), um analisador hematológico com diferencial de 3 partes e capacidade para realizar a análise da velocidade de hemossedimentação (VHS), fornecendo resultados em apenas 2 minutos por meio da tecnologia CiRHEX, sem a necessidade de tubos ou reagentes adicionais.
Além disso, o equipamento já inclui o cálculo automático do NLR integrado à liberação de resultados, tornando-se uma ferramenta poderosa no auxílio ao diagnóstico de condições inflamatórias dois grandes diferenciais que se somam à análise do hemograma de 3 partes.
Figura 1: Celltac Alpha Plus (MEK-1305)

REFERÊNCIAS:
Nalbant A, Kaya T, Varim C, Yaylaci S, Tamer A, Cinemre H. Can the neutrophil/lymphocyte ratio (NLR) have a role in the diagnosis of coronavirus 2019 disease (COVID-19)?. Rev Assoc Med Bras [Internet]. 2020Jun;66(6):746–51. Available from: https://doi.org/10.1590/1806-9282.66.6.746
Martins EC, Silveira L da F, Viegas K, Beck AD, Fioravantti G, Cremonese RV, et al.. Razão neutrófilo-linfócito no diagnóstico precoce de sepse em unidade de terapia intensiva: um estudo de caso-controle. Rev bras ter intensiva [Internet]. 2019Jan;31(1):64–70. Available from: https://doi.org/10.5935/0103-507X.20190010
Santos HO, Izidoro LFM. Neutrophil-Lymphocyte Ratio in Cardiovascular Disease Risk Assessment. Int J Cardiovasc Sci [Internet]. 2018Sep;31(5):532–7. Available from: https://doi.org/10.5935/2359-4802.20180038
PASQUALOTO, L. B. et al. Avaliação das razões neutrófilo-linfócito (NLR), neutrófilo-plaqueta (NPR) e plaqueta-linfócito (PLR) em pacientes pediátricos com ou sem trombocitopenia imune primária (PTI). Hematology, Transfusion and Cell Therapy, v. 46, supl. 4, p. S547–S548, 2024. DOI: https://doi.org/10.1016/j.htct.2024.09.918
Teixeira MS, Ribas CAPM, Franck CL, Tabushi FI, Teixeira AVR, Mello GJP, Carmo AB da C, Santos CEO dos, Nascimento-Filho GO do, Collaço LM. NEUTROPHIL-LYMPHOCYTE RATIO (NLR) E PLATELET-LYMPHOCYTE RATIO (PLR) PODEM SER INDICADORES DE PROGNÓSTICO PARA COMPLICAÇÕES OPERATÓRIAS E SOBREVIDA EM METÁSTASES ÓSSEAS? [Internet]. SciELO Preprints. 2024 [citado 8º de abril de 2025]. Disponível em: https://preprints.scielo.org/index.php/scielo/preprint/view/8885
TOKGOZ, Serhat et al. Neutrophil lymphocyte ratio as a predictor of stroke. Journal of Stroke and Cerebrovascular Diseases, v. 22, n. 7, p. 1169–1174, 2013. Disponível em: https://doi.org/10.1016/j.jstrokecerebrovasdis.2013.01.011. Acesso em: 8 abr. 2025.

por CenterLab | abr 9, 2025 | Uncategorized
A anemia é definida pela Organização Mundial de Saúde (OMS) como uma condição na qual a hemoglobina está abaixo do normal resultando em carência de um ou mais nutrientes essenciais. Considerada como um sinal secundário de alguma doença base, podendo ser decorrentes de múltiplas causas.
Cada tipo de anemia tem suas características fisiopatológicas específicas tendo em comum entre elas o baixo nível de hemoglobina. A hemoglobina é a proteína que transporta o oxigênio dos pulmões aos tecidos.
Há três principais tipos de anemias sendo elas as microcísticas, quando as hemácias são pequenas e há diminuição na quantidade de hemoglobina, as normocíticas que é quando não há alterações no tamanho das hemácias e as macrocíticas, quando as células são maiores que o habitual.
Entre as anemias microcíticas, a anemia ferropriva é a mais comum caracterizada pela deficiência de ferro. Geralmente causada pela deficiência nutricional.
A anemia falciforme é uma anemia caracterizada pela alteração morfológica nas hemácias adquirindo o aspecto de uma foice, fazem parte das anemias normocíticas.
A anemia megaloblástica por deficiência de B12 faz parte das anemias macrocíticas. É caracterizada pelo aumento do tamanho das hemácias e redução na sua quantidade.
Referências:
– Texto retirado do blog da Newprov

por CenterLab | abr 9, 2025 | Uncategorized
A análise microbiológica de produtos farmacêuticos é fundamental para garantir a segurança e eficácia dos medicamentos. A contaminação microbiana pode comprometer a estabilidade do produto, diminuir sua eficácia terapêutica e apresentar sérios riscos à saúde dos pacientes, especialmente os imunocomprometidos.
Dados Estatísticos Relevantes
De acordo com Sutton & Porter (2021), estudos revelam que cerca de 6-7% dos medicamentos não estéreis analisados apresentam algum tipo de contaminação microbiana. Essa porcentagem é alarmante considerando a escala global da produção farmacêutica. Por exemplo, um estudo de Gebreyohannes et al. (2019) em 1.285 amostras de medicamentos mostrou que:
- 4,8% dos medicamentos líquidos tinham contaminação bacteriana;
- 3,2% apresentavam contaminação fúngica;
- 1,7% estavam contaminados por ambos.
Além disso, como documentado por Martinez & Rodriguez (2020), medicamentos manipulados têm taxas de contaminação significativamente mais altas (9,3%), em comparação com produtos industrializados (3,1%).
Consequências da Contaminação Microbiana em Medicamentos
A falha nos ensaios microbiológicos pode ter consequências graves. A OMS (2022) estima que cerca de 35.000 infecções iatrogênicas anuais sejam causadas por produtos farmacêuticos contaminados, resultando em cerca de 8.000 hospitalizações prolongadas. Um estudo conduzido por Oliveira et al. (2021) revelou que produtos oftálmicos contaminados causaram 2.340 infecções oculares em 17 países, sendo que 12% dos casos resultaram em perda parcial da visão.
A Importância dos Métodos Harmonizados em Análises Microbiológicas
Redução de Discrepâncias e Melhoria na Detecção de Contaminantes
A adoção de métodos harmonizados na análise microbiológica é essencial para garantir consistência global nos resultados. Kumar & Patel (2023) apontam que a implementação desses métodos pelas farmacopeias internacionais diminuiu em 68% as discrepâncias entre diferentes laboratórios. De acordo com Santos et al. (2022), laboratórios que seguem rigorosamente os métodos harmonizados detectam 93,7% das contaminações microbianas, enquanto aqueles que não utilizam esses métodos identificam apenas 76,8%.
Além disso, a utilização dos métodos da ICH (International Council for Harmonisation) tem mostrado benefícios significativos, como redução de 27% no tempo de análise e aumento de 41% na sensibilidade para detectar contaminantes, conforme Nguyen et al. (2021). Isso resulta em economia e maior segurança no processo de produção farmacêutica.
Nós, da Laborclin, empresa do Grupo Solabia, estamos prontos para auxiliar sua empresa na implementação das melhores práticas em análise microbiológica, assegurando conformidade regulatória..
Fale com a nossa equipe e descubra soluções completas para controle microbiológico.
Referencia:
– Conteúdo retirado do blog da Laborclin – 27/02/225

por CenterLab | abr 7, 2025 | Uncategorized
O swab é um cotonete estéril, utilizado para coleta de amostras. Composto por uma haste flexível e ponta em algodão ou rayon (material sintético ainda mais absorvente que o algodão) esse instrumento ficou bastante conhecido durante a pandemia da Covid-19, quando foi amplamente utilizado para coleta de amostra de secreção orofaríngea (utilizada na realização de teste de PCR e/ou alguns tipos de testes rápidos para Covid).
Apesar de ter se tornado mais conhecido devido à Covid, o swab é utilizado em diversas aplicações, como coleta de demais amostras clínicas, e coletas ambientais.
Há também uma grande variedade de swabs, com versões estéreis, meios e soluções de transporte, tubos secos e embalados individualmente.
Amostras biológicas
A coleta de amostras biológicas deve ser realizada com o emprego de técnicas assépticas, para que se garanta a esterilidade e a contaminação por microrganismos ou outros fluídos corpóreos seja evitada. Por esse motivo, o responsável deverá utilizar apenas equipamentos estéreis e tomar as devidas precauções durante o processo.
Os swabs com meio de transporte, ou seja, aqueles que possuem tubo para armazenamento da haste com meio em seu interior, são ideais para a realização desse procedimento de forma mais segura e fácil, garantindo a adequada conservação da amostra coletada.
Conheça alguns tipos de swabs mais utilizados para coleta de amostras biológicas:
– Swab para coleta e transporte com meio Amies: Transporte de amostras clínicas com suspeitas de conter bactérias anaeróbias
– Swab para coleta e transporte com meio Stuart: Boa conservação de microrganismos patogênicos do trato superior e entéricos como Salmonella spp., Shigella spp., Pneumococcus spp. e Haemophilus spp
– Swab para coleta e transporte com Amies com carvão: O carvão vegetal absorve toxinas produzidas por alguns tipos de microrganismos como Pseudomonas aeruginosa, Neisseria spp., Streptococcus spp. e outras.
– Swab para coleta e transporte com meio Cary-Blair: Indicado para o transporte e preservação de amostras em fezes para cultura
Amostras Ambientais
O monitoramento ambiental em indústrias de alimentos, cosméticas e/ou farmacêuticas ocorre para que haja controle adequado do risco de contaminação. Ele é a garantia da limpeza de máquinas e equipamentos.
Esse monitoramento é realizado por meio de dois métodos principais: físico (limpeza e eliminação de partículas) e microbiológico (análise microbiológica de ambientes previamente escolhidos).
Confira quais são alguns tipos de swabs adequados para este fim:
– Swab com Meio Neutralizante NRS: Swab com solução neutralizante universal contendo: lecitina, tween 80, tiossulfato de sódio e tampão fosfato. Ideal para neutralizar a maioria dos desinfetantes utilizados na indústria. Este swab é indicado para testar a maioria das áreas infectadas nas indústrias alimentícias, cosméticas e farmacêuticas, entre outras.
– Swab com meio letheen: Swab com Caldo Letheen contendo lecitina e tween 80. Recomendado para testar a atividade antimicrobiana de desinfetantes aplicados em superfícies de importância sanitária.
Produtos relacionados:
SWAB HASTE PLASTICO ESTERIL PONTA ALGODAO CX/100 OLEN

Referências:
– Conteúdo retirado do blog kasvi











