
por CenterLab | ago 19, 2025 | Uncategorized
O câncer colo-retal de (CCR) representa uma das mais significantes e prevalentes causas de morte por câncer nos dias atuais. Nos Estados Unidos e no Reino Unido é o terceiro tipo de câncer mais diagnosticado e a segunda maior causa de morte. No Brasil,no ano de 2018, o Instituto Nacional do Câncer (INCA) projetou 12.490 novos casos em homens e 14.500 novos casos em mulheres, ocupando a quarta e a terceira colocação respectivamente. Programas de prevenção têm-se mostrado efetivos na diminuição da mortalidade e incidência por câncer colo-retal, sendo recomendados por várias instituições proeminentes por todo o mundo. Apesar disto, os índices de participação permanecem baixos, influenciando o custo e a efetividade dos programas.
São necessários porém, métodos de triagem para a realização de colonoscopias, pois mesmo em países desenvolvidos não seria possível à realização de colonoscopias em todos os indivíduos acima de 50 anos, contudo o custo benefício da diminuição de mortalidade pela detecção precoce das lesões precursoras (pólipos), ou os crescentes achados de CCR em fase inicial têm estimulado a realização destas triagens. A maioria dos programas de prevenção de CCR é baseada em triagens realizadas pela pesquisa de sangue oculto nas fezes.
Câncer do Colo Retal:
O câncer de cólon abrange tumores que acometem um segmento do intestino grosso (o cólon) e o reto, sendo um dos tipos de câncer mais incidentes no mundo. É tratável e curável na maioria dos casos detectado precocemente. Grande parte desses tumores se inicia a partir de pólipos (lesões benignas que podem crescer na parede interna do intestino grosso). Uma maneira de prevenir o aparecimento dos tumores seria a detecção e a remoção dos pólipos antes deles se tornarem malignos, por meio de procedimentos como a colonoscopia.
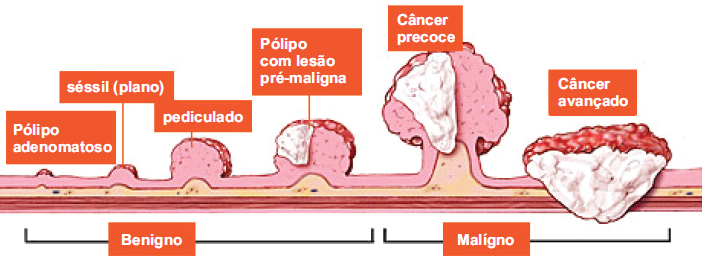
Causas:
O câncer de cólon resulta da interação de fatores genéticos, ambientais e dietéticos. Algumas síndromes genéticas (descritas abaixo) são responsáveis por uma minoria dos casos, sendo a maioria dos casos ocorridos ao acaso devido à interação dos fatores de risco que seguem.
– Pólipos adenomatosos;
– Idade;
– Diabete e obesidade;
– Tabagismo e alcoolismo;
– Doença inflamatória intestinal;
– Histórico familiar;
– Polipose adenomatosa familiar;
– Síndrome de Lynch.
Sintomas de Câncer de Cólon:
Muitas pessoas com câncer de cólon não têm quaisquer sintomas nos estágios iniciais da doença. Quando os sintomas aparecem, eles podem variar, dependendo do tamanho e localização do câncer no seu intestino grosso. Os sintomas mais comuns são:
– Mudança em seus hábitos intestinais, incluindo diarréia ou constipação;
– Fezes pastosas de cor escura;
– Sangramento retal ou sangue nas fezes;
– Desconforto abdominal persistente, como cólicas, gases ou dor;
– Sensação de que o seu intestino não esvazia completamente;
– Fraqueza ou fadiga;
– Perda de peso inexplicável;
– Náuseas e vômito;
– Sensação dolorida na região anal, com esforço ineficaz para evacuar.
Ao notar quaisquer sintomas de câncer colorretal, tais como sangue nas fezes ou uma alteração persistente nos hábitos intestinais, o paciente deve entrar em contato com o médico.
Diagnóstico de Câncer de Cólon:
O câncer de cólon pode ser detectado precocemente usando dois exames: pesquisa de sangue oculto nas fezes e colonoscopia. Pessoas com mais de 50 anos devem se submeter anualmente à pesquisa de sangue oculto nas fezes. Caso o resultado seja positivo, é recomendada a colonoscopia.
A Centerlab realiza grandes parcerias para melhor atender seus clientes. A Eco Diagnóstica é uma delas. Uma empresa referência em diagnósticos rápidos, que disponibiliza no mercado kits de detecção rápida, simples e confiável da presença do Sangue Oculto em apenas 10 minutos.
Principio do Teste:
O Sangue Oculto ECO Teste é um imunoensaio qualitativo sem há necessidade de dieta restritiva para a detecção de sangue oculto humano em fezes. A membrana de nitrocelulose é pré-revestida com anticorpo antihemoglobina na região da linha teste do dispositivo. Ao adicionar a amostra, a hemoglobina presente nas fezes formará um complexo antígeno-anticorpo com os anticorpos impregnados na membrana. O complexo antígeno-anticorpo conjugado ao ouro coloidal se moverá ao longo da membrana até a região da linha teste e dará origem a uma linha colorida visível. A presença desta linha colorida na região teste indica um resultado reagente, enquanto sua ausência indica um resultado não reagente. O teste contém um controle interno (linha C), que deverá exibir coloração vermelha indicando que o volume adequado de amostra foi adicionado e a absorção na membrana ocorreu. Caso a linha controle (linha C) não apareça, o resultado do teste é considerado inválido e deverá ser repetido utilizando um novo dispositivo.
SANGUE OCULTO – 20 CASSETE
– Sensibilidade 100%;
– Especificidade 100%;
– Armazenamento: 2 a 30 ºC;
– Amostra: Fezes Humanas;
– Tempo do Teste: 5 a 10 min;
– Cut-off: 50 ng/mL

Biografia:
http://www.scielo.br/pdf/rbc/v29n1/v29n1a08
http://www.minhavida.com.br/saude/temas/cancer-de-colon
http://ecodiagnostica.com.br/

por CenterLab | ago 7, 2025 | Uncategorized
O TAP (RNI) e o TTPA são exames que se destacam entre os inúmeros testes laboratoriais para análise da hemostasia, pois através deles é possível avaliar as vias extrínseca e intrínseca da coagulação.
O coagulograma (grupo de exames para análise da hemostasia) é solicitado principalmente antes de cirurgias, para que seja avaliado o risco do paciente sofrer hemorragias durante o procedimento. No entanto, também pode ser solicitado pelo médico em outras situações, como: Risco de trombose, picada de animais peçonhentos e no acompanhamento de pessoas que fazem uso de anticoagulantes como Heparina e Varfarina.
Embora alguns dos exames para análise da hemostasia possam ser realizados manualmente ou com uso de aparelhos semiautomáticos, a automação total nessa área vem se tornando cada vez mais importante. Além de melhorar a qualidade, no que se diz respeito à precisão e velocidade dos resultados, outros pontos vêm se tornando cada vez mais essenciais na rotina laboratorial, tais como: aumento da capacidade operacional, menor volume de amostra a ser coletada, eliminação de atividades desnecessárias e a combinação das atividades em processos únicos. Todas essas melhorias contribuem muito para simplificação e padronização dos processos laboratoriais.
Existem condições do paciente que podem interferir tecnicamente na realização dos testes de hemostasia bem como na interpretação dos resultados, dentre elas pode-se citar a dieta alimentar, atividade física, influência hormonal, variação circadiana, medicamentos e estresse mental.
Ainda sobre condições que podem interferir nos resultados dos exames de hemostasia, é importante elucidar sobre influências pré-analíticas tais como: uso inadequado do material de coleta, proporção sangue/anticoagulante não respeitada, homogeneização da amostra, lipemia, icterícia, hemólise entre outras.
Coleta da amostra
O anticoagulante apropriado para a maioria dos testes de hemostasia é o citrato de sódio dihidratado 3,2% ou 0.109M na proporção de 1:9 (anticoagulante:sangue). Observar o volume correto de sangue nos tubos após a coleta, a maioria dos tubos tem marcas indicado o volume mínimo e máximo de sangue.
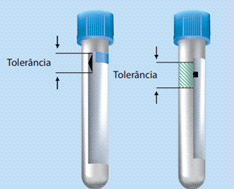
Ordem da coleta
Estudos demonstram que os resultados do tempo de protrombina (TAP), International Normalized Ratio (RNI), e o tempo de tromboplastina parcial ativado (TTPA) não sofrem interferência se avaliados no primeiro tubo coletado, sem a necessidade da coleta prévia de um tubo de descarte. Esses estudos não comprovaram a hipótese de que amostras para os ensaios rotineiros de coagulação deveriam ser obtidas após a coleta do tubo de descarte. No entanto, se na solicitação for necessário a coleta de um tubo de descarte antes do tubo de citrato, se este for o primeiro tubo, para evitar interferências da tromboplastina tecidual.
Ao realizar a coleta com sistema de escalpe, sendo o tubo para testes de coagulação o primeiro a ser coletado, deve-se utilizar o tubo de descarte. O uso do tubo de descarte tem por finalidade preencher o espaço “morto” do escalpe, para garantir a proporção adequada do anticoagulante em relação ao sangue total. Para fins de descarte, utilize um tubo para coagulação ou sem qualquer aditivo.
Sequência de coleta para tubos plásticos pela CLSI H3-A6
1. Frascos para hemocultura;
2. Tubos com citrato de sódio (tampa azul);
3. Tubos para soro com ativador de coágulo, com ou sem gel separador para obtenção de soro (tampa amarela e/ou vermelha);
4. Tubos com heparina (tampa verde);
5. Tubos com EDTA (tampa roxa);
6. Tubos com fluoreto/EDTA (tampa cinza).
Diante desse cenário, a Centerlab em parceria com a Werfen apresenta uma revolução nos testes de hemostasia.
Os sistemas ACL TOP Family Série 50 oferecem o gerenciamento de automação e qualidade mais avançado em testes de hemostase. Ideal para testes de hemostasia de rotina e especialidade, incluindo ensaios de coagulação, cromogênicos e imunológicos em laboratórios clínicos de médio a alto volume.
Automação do analisador
– Reagentes com código de barras;
– Monitoramento onboard contínuo de estabilidade dos reagentes;
– Execução automática de frequência QC.
– Capacidade de repetição e de testes reflexivos;
– Relatório totalmente automatizado de ensaios de fatores com paralelismo;
– Auto-verificação e upload dos resultados;
– Trabalha com tubo fechado perfurando a tampa (modelos CTS).
Operação Contínua
– Carregamento e descarregamento contínuos de amostras e reagentes através de racks sem interrupção de sistema;
– Carregamento de cuveta e eliminação de resíduos ininterruptos.
Manutenção Simples
– Manutenção diária, solicitada pelo sistema, em menos de 5 minutos;
– Notificação de “manutenção em atraso” para alertar o usuário;
– Solução de problemas e diagnósticos de instrumento remotos via web em tempo real (opcional).
Parada programada rápida
– Até 360 TP/h;
– Resultados de TP em standby dentro de aproximadamente 3 minutos;
– Amostras carregadas em qualquer rack, em qualquer posição, a qualquer momento, incluindo STAT.
Verificação automatizada pré-analítica de integridade de amostra
– Detecta interferência de Hemólise, Icterícia e Lipemia (HIL);
– Valores que ultrapassam o limite específico do ensaio são sinalizados;
– Pré-configurado para limites pré-validados com personalização opcional;
– Detecta problemas com volume de amostra do tubo;
– Sinaliza aspiração anormal de amostra, solicitando ao usuário que verifique a curva de formação de coágulos.
Ferramentas avançadas de suporte para acreditação e qualidade
– O conjunto mais abrangente de ferramentas de rastreamento de auditoria disponível;
– Informação disponível de hora, data e operador para todas as funções e atividades do analisador;
– Manutenção, controle de qualidade, calibração e relatório de temperatura;
– Relatórios de auditoria abrangentes e seguros com um clique.
Verdadeira Padronização
Todos os modelos oferecem resultados de mesma qualidade, portfólio de reagentes abrangente, software intuitivo, recursos e usabilidade, além das mesmas verificações pré-analíticas automatizadas para desempenho e flexibilidade superiores em todo o processo de teste.
ACL ELITE PRO
Processamento de Rotinas e Testes especiais com opção de urgência, em sistemas compactos, convenientes e fáceis de usar. Oferece uma combinação única de processos automatizados para laboratório de médio volume.
– Bandeja com capacidade para 40 amostras em tubo primário ou cups;
– Acomoda até 22 reagentes;
– Velocidade/Teste:
- TP – Acima de 175/h
- TTPa – Acima de 125/h
– Todas as posições dos reagentes são monitoradas para o volume e estabilidade “on board”;
– Acesso randômico para minimizar o tempo de obtenção de resultados;
– Área de análises – 2 canais: 660 nm para provas coagulométricas e 405 nm para provas cromogênicas e imunológicas.
– Probe de amostras e sensores
– 2 pipetas para aspiração /dispensão com sensores líquidos.

Referências:
– Laboratório de Hemostasia – Gestão da fase pré-analítica: Minimizando erros – Ministério da Saúde.
– Recomendações da Sociedade Brasileira de Patologia Clínica/Medicina Laboratorial para coleta de sangue venoso – 2. ed. Barueri, SP : Editora Manole, 2010.
– Exames Laboratoriais para Análise da Hemostasia.
– Portal educação. Disponível em: <https://www.portaleducacao.com.br/conteudo/artigos/enfermagem/exames-laboratoriais-para-analise-da-hemostasia/11334> acesso em 22/07/2019.
– Folder ACL Top –Família série 50. Werfen Medical.
– Avaliação laboratorial da hemostasia. Dayse Maria Lourenço. Tratado de hematologia. Cap. 60. Pág 583-590.
– Automação Laboratorial em Coagulação. Centerlab News – informativo técnico-científico. Nº 109. Setembro 2018.
– https://newslab.com.br/conheca-o-que-ha-de-mais-novo-e-eficiente-no-segmento-pre-analitico/ (Acesso 22/10).

por CenterLab | jul 22, 2025 | Uncategorized
O exame de fezes é um dos mais pedidos para detectar problemas no sistema digestivo. Veja aqui como coletar e armazenar o material para análise.
O exame de fezes é um dos mais pedidos para detectar problemas no sistema digestivo. Ele serve para diagnosticar possíveis infecções, verminoses e doenças no estômago, intestino e reto, por meio de análise laboratorial que identifica a presença de substâncias ou parasitas indesejados ou indicativos de enfermidades nas fezes.
Para que serve o exame de fezes?
Existem muitos tipos de exames de fezes. Na maior parte das vezes, eles são solicitados para verificar a presença de sangue, gordura, bactérias, protozoários ou outros vermes. O exame de gordura nas fezes, por exemplo, serve para analisar se existe má absorção ou falhas na digestão, que podem ser sintoma de alguma doença do estômago ou intestino. Já a presença de sangue (que nem sempre é visível a olho nu) pode indicar problemas na região retal, como hemorroidas, fissura anal ou mesmo câncer colorretal.
Quando e quem deve fazer o exame de fezes?
Cada tipo de exame de fezes deve ser solicitado em uma situação específica, de acordo com a suspeita que se faz levando em conta os demais sintomas e queixas do paciente. O exame protoparasitológico de fezes, por exemplo, é solicitado para investigar a presença de parasitas, larvas e ovos que causam doenças como lombriga (ascaridíase), giardíase e esquistossomose. Já o exame de pesquisa de sangue oculto nas fezes é recomendado, entre outras situações, para rastrear casos de suspeita de tumores no cólon e reto.
Como é o preparo para o exame de fezes?
As indicações podem variar de acordo com cada tipo de exame, mas a orientação geral é não utilizar laxantes para ajudar a evacuar. Espere ter vontade de ir ao banheiro para coletar a amostra. Caso seu problema seja justamente prisão de ventre, o médico irá orientá-lo sobre como proceder, além de, provavelmente, solicitar outros exames que ajudem a investigar a causa.
Alguns medicamentos podem interferir no resultado do exame; portanto, avise o profissional de saúde que o orientou sobre o exame, caso faça uso regular de algum remédio.
No exame de pesquisa de sangue oculto nas fezes, as mulheres devem esperar 3 dias após a menstruação para colher o material, pois pode ocorrer contaminação com o sangue do período menstrual.
Como é feito o exame de fezes?
O paciente deve evacuar em um local limpo e que não tenha contato com água ou urina. Não use o vaso sanitário, e sim um recipiente ou superfície (como um bidê ou o próprio chão) forrada com folhas de papel ou plástico.
Utilize uma colher descartável ou a pazinha que vem junto com o pote para coletar um pouco do material. Pegue apenas a parte superficial, que não teve contato com outros materiais, nem mesmo com o papel usado para forrar. O mesmo vale quando a coleta é de material de bebês e crianças que utilizam fralda: não pegue porções que tocaram na fralda.
A quantidade varia de acordo com o exame e o laboratório. Na maioria dos casos a recomendação é o correspondente a aproximadamente uma colher de chá até duas colheres de sopa, mas sem ultrapassar a metade do recipiente. O ideal é consultar os profissionais de saúde que solicitaram o exame.
Alguns tipos de exame exigem a coleta de mais amostras em intervalos variados. Podem ser três amostras em dias seguidos ou com um dia de intervalo entre elas, por exemplo. Organize seus dias de forma a seguir o cronograma solicitado.
Cuidados após o exame de fezes
Os cuidados no armazenamento são tão importantes quanto a coleta correta, e variam muito de acordo com cada tipo de exame.
Em alguns casos, a amostra tem de ser levada ao laboratório em algumas horas após a coleta e não pode ser colocada na geladeira. Em outros, você poderá guardá-la na geladeira até o encaminhamento. Nesses casos, embrulhe o pote com papel ou plástico, identifique-o com uma fita adesiva e guarde-o em algum local menos utilizado da geladeira (não no congelador).
Fique atento porque o tempo que você pode manter a amostra guardada na geladeira também varia muito. Em alguns casos você pode ter que coletar três amostras, guardá-las e levá-las todas de uma vez ao laboratório. Em outros, é preciso que cada amostra seja armazenada por no máximo 24 horas, então não é possível guardar todas para levá-las juntas. Consulte o profissional de saúde que requisitou ou orientou o exame para saber qual é o seu caso.
Tem no SUS?
Sim, o exame está disponível no sistema público e pode ser solicitado pelo médico.
Referências: Site Dráuzio Varella – Gastroenterologia
Produtos relacionados:
COLETOR FEZES 50 ml TP ROSCA COM PA PCT/100 INDIVIDUAL J PROLAB
por CenterLab | jul 22, 2025 | Uncategorized
A coleta de sangue é amplamente praticada e continua sendo de inestimável valor para o diagnóstico e tratamento de vários processos patológicos. O teste de laboratório é parte integrante do processo de tomada de decisão do médico e os resultados influenciam diretamente a qualidade de vida do paciente.
Os avanços em tecnologia de instrumentos e o investimento em automação simplificaram os processos no diagnóstico laboratorial, melhorando a qualidade dos resultados. Porém, a grande questão enfrentada hoje é que cerca de 70% do total de erros que afetam os resultados dos testes laboratoriais ocorre na fase pré-analítica. Isso se deve principalmente à dificuldade em obter procedimentos padronizados para a coleta de amostras.
Os testes de laboratório são divididos três fases: pré-analítica, analítica e pós-analítica. A fase pré-analítica compreende todos os processos a partir do momento em que um médico solicita o exame até que a amostra seja enviada para análise no laboratório. Inclui então a indicação do exame, instruções de preparo do paciente, procedimentos de coleta de sangue, armazenamento, preservação e transporte da amostra.
Claro que qualquer uma das fases pode apresentar erros de processo. A maioria dos erros são identificados na fase analítica. Entretanto, eles apenas refletem a falta de cuidados durante a fase pré-analítica, com os fatores que afetam diretamente a amostra.
As boas práticas e sistematização da fase pré-analítica, principalmente no processo de coleta da amostra, evita uma série de erros, retrabalhos e desperdícios de amostras e de reagentes, evitando danos aos pacientes e também ao laboratório.
Variáveis pré-analíticas para coleta de sangue
Na coleta de sangue para a realização de exames laboratoriais é importante que se conheça, controle e, se possível, evite algumas variáveis que possam interferir na exatidão dos resultados. A primeira delas é a condição do paciente e as orientações que devem ser passadas antes do exame.
Preparação do paciente
Esta é uma das tarefas mais desafiadoras da fase pré-analítica, pois engloba variáveis que normalmente ocorrem antes que o indivíduo chegue para a coleta da amostra. Alimentação, exercícios, medicamentos e outros fatores podem interferir na análise, por isso é fundamental a orientação antes da realização da coleta de sangue.
- Gênero: Além das diferenças hormonais específicas e características de cada sexo, alguns outros parâmetros sanguíneos se apresentam em concentrações significativamente distintas entre homens e mulheres.
- Idade: Alguns parâmetros bioquímicos possuem concentração sérica dependente da idade do indivíduo.
- Atividade física: Alterações significativas no grau de atividade física, como ocorrem, por exemplo, nos primeiros dias de uma internação hospitalar ou de imobilização, causam variações importantes na concentração de alguns parâmetros sanguíneos. Os pacientes também devem ser instruídos para evitar exercícios moderados a extenuantes antes da coleta de sangue.
- Jejum: habitualmente, é preconizado um período de jejum para a coleta de sangue em exames laboratoriais. A ingestão de determinados alimentos é uma fonte significativa de variabilidade pré-analítica.
- Dieta: da mesma forma que o jejum, a dieta a que o indivíduo está submetido pode interferir na concentração de alguns componentes, dependendo das características orgânicas do próprio paciente.
- Uso de fármacos e drogas de abuso: este é um item amplo e inclui tanto a administração de substâncias com finalidades terapêuticas como outras drogas de abuso, incluindo álcool e cigarro. Eles podem causar variações nos resultados de exames laboratoriais, seja pelo próprio efeito fisiológico ou por interferência analítica.
Tubos de coleta de sangue a vácuo
Os produtos utilizados para efetuar a coleta do sangue são de extrema importância, pois além de auxiliar em um melhor resultado dos exames, podem reduzir a ocorrência de erros na coleta e os fatores de interferência na fase pré-analítica.
Os sistemas para coleta de sangue a vácuo reduzem o risco de exposição direta ao sangue e tornam mais fácil a coleta de múltiplas amostras através de uma única punção. Além de maior conforto para o paciente também proporciona maior segurança para o profissional que realiza a coleta e reduz as chances de contaminação da amostra.
Existe um tubo específico com aditivos diferentes para cada tipo de aplicação e exames. Para fazer uma coleta múltipla basta trocar os tubos à medida em que for colhendo as amostras desejadas. Os tubos de coleta a vácuo já contêm a quantidade de vácuo calibrado ao volume de sangue que deve ser colhido, assim é possível garantir a proporção correta de sangue e aditivo.
Mas é preciso seguir uma sequência correta para evitar a contaminação cruzada de aditivos entre tubos, gerando resultados alterados nos analíticos sensíveis a este tipo de interferência. A ordem correta para coleta de sangue por tubos a vácuo é: 1. Azul (citrato de sódio); 2. Amarelo/vermelho (ativador de coágulo); 3. Verde (heparina); 4. Lilás/roxo (ETDA); 5. Cinza (fluoreto de sódio).
Como realizar a coleta de Sangue
O profissional que irá realizar a coleta deve fazer a assepsia das mãos antes do atendimento ao paciente e sempre utilizar luvas. Os tubos devem ser devidamente identificados e colocados na ordem correta para realizar o procedimento. E na sequência, seguir os passos abaixo:
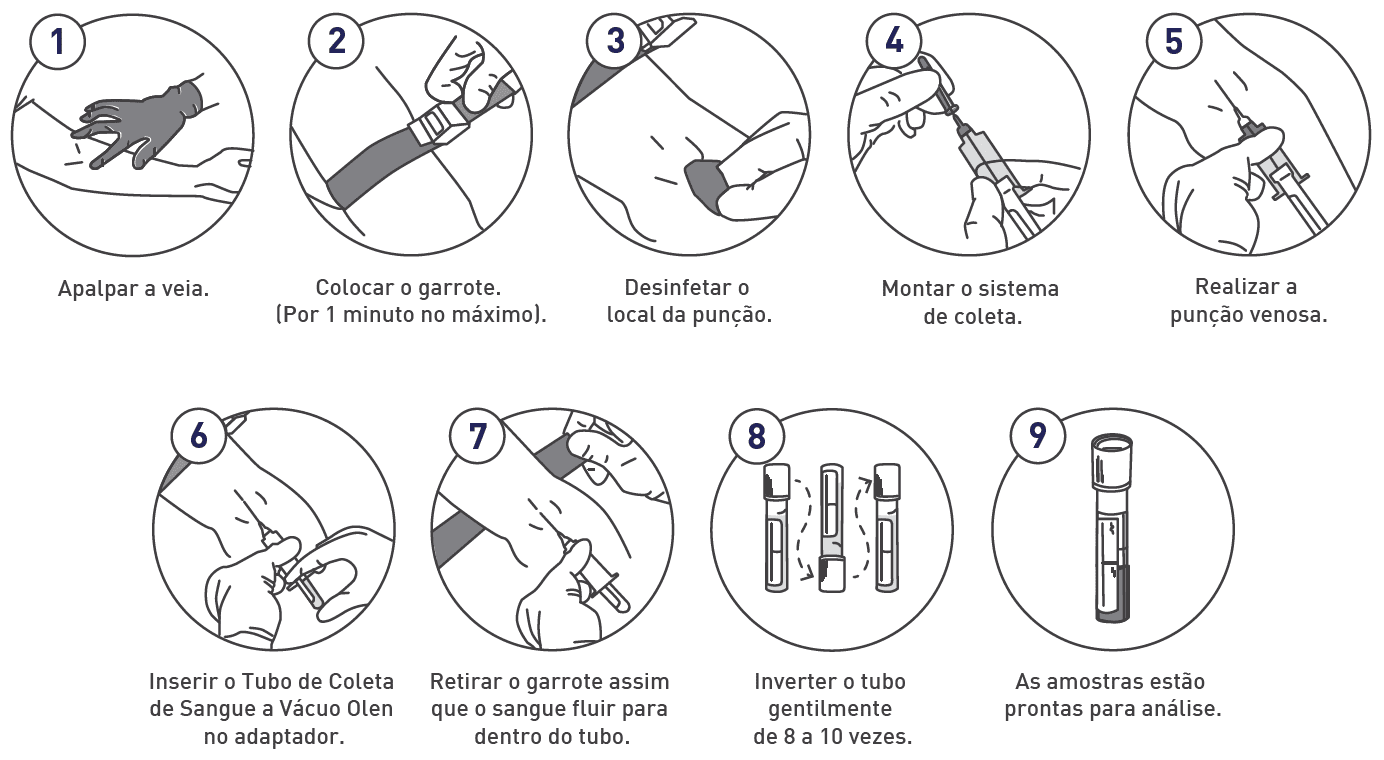 Foto site da Kasvi
Foto site da Kasvi
As amostras podem sofrer algumas interferências que afetam significativamente os resultados dos testes. Isso pode levar a testes adicionais, diagnósticos incorretos e tratamentos potencialmente desfavoráveis para o paciente. As interferências observadas com maior frequência são amostras hemolizadas, lipêmicas e ictéricas.
Armazenamento e transporte da amostra de sangue
Vários fatores interferentes são relatados no armazenamento da amostra, como o tempo de contato prolongado do soro ou plasma com as células, existência de hemólise em grau variado, hemoconcentrações causadas por evaporação, exposição à luz, temperatura incorreta de armazenamento, transporte incorreto, uso incorreto de aditivos (anticoagulantes), etc.
Deve-se adotar sempre medidas de segurança para a preservação da amostra, armazenando o sangue em local adequado e na temperatura apropriada. O transporte deve ser realizado por empresas especializadas com pessoal treinado quanto aos cuidados necessários, a fim de evitar interferências, principalmente no que se refere à temperatura.
Descarte de materiais utilizados na coleta
Os materiais utilizados para a coleta de sangue devem ser de uso único e os perfurocortantes devem ser descartados em um recipiente adequado e de paredes rígidas para evitar acidentes. Todos os materiais devem ser encaminhados para descarte seguindo as normas de biossegurança.
Referencias: Blog da Kasvi – Boas praticas para coleta de sangue
Produtos relacionados:
BANDAGEM BLOOD STOP BEGE CX/500

COLETOR PERFUROCORTANTE RIGIDO 0,6 Lt VACUETTE
 LUVAS NITRILICA PROCEDIMENTO EXTRA PEQUENA AZUL SEM PO CX/100 UNIGLOVE
LUVAS NITRILICA PROCEDIMENTO EXTRA PEQUENA AZUL SEM PO CX/100 UNIGLOVE


por CenterLab | jul 21, 2025 | Uncategorized
Diabete é uma doença causada pela produção insuficiente ou má absorção de insulina, hormônio que regula a glicose no sangue e garante energia para o organismo. A insulina é um hormônio que tem a função de quebrar as moléculas de glicose (açúcar) transformando-a em energia para manutenção das células do nosso organismo. O diabete pode causar o aumento da glicemia e as altas taxas podem levar a complicações no coração, nas artérias, nos olhos, nos rins e nos nervos. Em casos mais graves, o diabetes pode levar à morte.
De acordo com a Sociedade Brasileira de Diabetes, existem atualmente, no Brasil, mais de 13 milhões de pessoas vivendo com a doença, o que representa 6,9% da população nacional. A melhor forma de prevenir é praticando atividades físicas regularmente, mantendo uma alimentação saudável e evitando consumo de álcool, tabaco e outras drogas. Comportamentos saudáveis evitam não apenas o diabetes, mas outras doenças crônicas, como o câncer.
Tipos mais comuns
O diabetes mellitus pode se apresentar de diversas formas e possui diversos tipos diferentes. Independente do tipo de diabetes, com aparecimento de qualquer sintoma é fundamental que o paciente procure um serviço de saúde para dar início ao tratamento.
O Diabetes Melito tipo 1 (DM1) é uma doença crônica não transmissível, hereditária, caracterizada pela destruição das células do pâncreas (beta-pancreáticas) responsáveis pela produção e secreção de insulina, o que resulta em uma deficiência na secreção deste hormônio no organismo.
O pico de incidência do DM1 ocorre em crianças e adolescentes, entre 10 e 14 anos, e, menos comumente, em adultos de qualquer idade, embora o diagnóstico em pessoas adultas também seja recorrente. No Brasil, estima-se que ocorram 25,6 casos por 100.000 habitantes a cada ano, sendo considerada uma incidência elevada.
O tratamento exige o uso diário de insulina para regular os níveis de glicose no sangue, evitando assim complicações da doença.
O diabetes tipo 2 ocorre quando o corpo não aproveita adequadamente a insulina produzida. A causa do diabetes tipo 2 está diretamente relacionado ao:
- Sobrepeso
- Sedentarismo
- Triglicerídeos elevados
- Hipertensão; e
- Hábitos alimentares inadequados.
Por isso, é essencial manter acompanhamento médico para tratar, também, dessas outras doenças, que podem aparecer junto com o diabetes. Cerca de 90% dos pacientes diabéticos no Brasil têm esse tipo.
É quando os níveis de glicose no sangue estão mais altos do que o normal, mas ainda não estão elevados o suficiente para caracterizar um Diabetes Tipo 1 ou Tipo 2. É um sinal de alerta do corpo, que normalmente aparece em obesos, hipertensos e/ou pessoas com alterações nos lipídios.
Esse alerta do corpo é importante por ser a única etapa do diabetes que ainda pode ser revertida, prevenindo a evolução da doença e o aparecimento de complicações, incluindo o infarto. No entanto, 50% dos pacientes que têm o diagnóstico de pré-diabetes, mesmo com as devidas orientações médicas, desenvolvem a doença. A mudança de hábito alimentar e a prática de exercícios são os principais fatores de sucesso para o controle.
Ocorre temporariamente durante a gravidez. As taxas de açúcar no sangue ficam acima do normal, mas ainda abaixo do valor para ser classificada como diabetes tipo 2.
Toda gestante deve fazer o exame de diabetes, regularmente, durante o pré-natal. Mulheres com a doença têm maior risco de complicações durante a gravidez e o parto.
Esse tipo de diabetes afeta entre 2 e 4% de todas as gestantes e implica risco aumentado do desenvolvimento posterior de diabetes para a mãe e o bebê.
Diabetes Latente Autoimune do Adulto (LADA)
É uma condição que acomete os adultos e caracteriza-se pela destruição de células pancreáticas devido ao desenvolvimento de um processo autoimune do organismo.

Produtos relacionados:
TIRA GLICOSE SANGUE CX/50 TIRAS ON CALL PLUS
Referência: Saúde de A a Z – Ministério da Saúde
por CenterLab | jun 25, 2025 | Uncategorized
Belo Horizonte, 04 de junho de 2025
Prezados colegas proprietários de laboratórios
Comunicamos que assinamos com o SINTRALAB, sindicato dos empregados, a nossa Convenção Coletiva de Trabalho, (CCT), com validade até setembro de 2026.
Ressaltamos que todas as cláusulas foram aprovadas em Assembleia e assinada pelos participantes.
Nessa CCT estão definidas todas as cláusulas negociadas e aprovadas, prevendo salários, jornadas de trabalho, regime de horas extras e plantões, dentre outras.
Lembramos que o cumprimento da CCT da segurança jurídica aos laboratórios, pois é aprovada pelos Sindicatos e homologadas pelo Ministério do Trabalho e Emprego.
Os laboratórios não devem fazer nenhum acordo direto com o Sintralab, visto que a CCT já está assinada e é válida até setembro de 2026.
Precisamos atualizar nosso cadastro, solicitamos aos colegas que encaminhem o e-mail, telefone de contato e responsável pelo laboratório.
Para solicitar uma cópia da CCT e atualização do seu cadastro no nosso sistema, favor entrar em contato com os nossos canais abaixo:
sindlabminas@gmail.com
secretaria@sindlab.org
Telefones: (31) 3565-7075 e (31) 99557-7278
Lembramos que sua contribuição é fundamental para a continuidade do nosso Sindicato.
Por um SINDLAB forte e representativo da categoria.
Atenciosamente,
Carlos Olney Soares
Presidente SINDLAB-MG










 Foto site da Kasvi
Foto site da Kasvi 





