por CenterLab | fev 19, 2019 | Informativos
Os eletrólitos têm um papel importante na manutenção da homeostase no organismo. Nos mamíferos, os líquidos e eletrólitos estão distribuídos nos compartimentos intra e extracelular, cuja manutenção de volume e composição, é essencial para processos metabólicos fundamentais à vida, como a distribuição normal de água e a pressão osmótica das células.
Os eletrólitos sódio (Na+) e potássio (K+):
Considerando os fluídos corporais, o sódio (Na+) é o principal cátion extracelular, o potássio (K+) é o principal cátion intracelular. Ambos têm papel fundamental na manutenção da homeostase e equilíbrio eletrolítico no organismo.
As concentrações de Na+ e K+ são mantidas pela bomba Na-K ATPase das membranas plasmáticas, a qual transporta de forma ativa o Na+ para o exterior das células e K+ para o interior. As diferenças na composição entre o líquido intra e o extracelular são mantidas ativamente pela membrana celular, que é semipermeável (totalmente permeável à água e seletiva para outras substâncias como os íons). Como a água se difunde livremente através da barreira celular, seu movimento é determinado pelas alterações na concentração dos eletrólitos osmoticamente ativos (principalmente o sódio e o potássio) de cada lado da membrana. Pequenas variações na concentração destes íons podem provocar graves danos à saúde.
Neste contexto, a determinação dos eletrólitos é uma das mais importantes na clínica laboratorial, pois é através do controle de seus níveis que são mantidos a distribuição normal de água e pressão osmótica das células. A medição destes parâmetros, associados ao quadro clínico do paciente, auxilia o médico no diagnóstico e tratamento de diversas condições. São demandados em exames de rotina hospitalar e emergências.
Métodos utilizados na determinação:
Fotômetro de chama: princípio baseia-se na espectrometria atômica. Consiste na diluição da amostra com solução específica e utiliza-se equipamento dedicado, no qual são aspiradas as amostras e exposta à chama, promovendo a liberação de energia que são medidas em comprimentos de onda específicos ao eletrólito mensurado.
Eletrodos Íons Seletivos (ISE): princípio baseia-se na potenciometria. Consiste em equipamento ou módulo dedicado com uso de eletrodos específicos aos eletrólitos, por onde as amostras passam e são medidas as diferenças de potenciais.
Enzimático: princípio baseia-se na reação enzimática. Consiste na medição realizada nos analisadores bioquímicos (fotometria), os quais disponibilizem comprimento de onda específico, com controle da temperatura de reação e tempo (monitoramento da cinética).
Fonte: Labtest

por CenterLab | fev 18, 2019 | Informativos
De acordo com um texto publicado pelo Conselho Federal de Medicina (CFM) no último domingo (03), os médicos brasileiros estão autorizados a realizar consultas online, telecirurgias e telediagnósticos, entre outras formas de atendimento médico à distância. A nova Resolução (nº 2.227/18) estabelece a telemedicina como o exercício médico mediado por tecnologias que podem ser realizadas em tempo real (síncrona) ou off-line (assíncrona).
A nova norma, que substitui a de 2002, entra em vigor três meses após a data de sua publicação. Segundo o CFM, autarquia que regula a prática médica no Brasil, ela “abre portas à integralidade do Sistema Único de Saúde (SUS) para milhões de brasileiros, atualmente vítimas da negligência assistencial”. Segundo Carlos Vitas, presidente do Conselho, a medida beneficia aqueles que residem no interior do Brasil, em lugares que nem sempre os médicos estão dispostos a chegar, mas também favorece os grandes centros, onde a demanda por atendimentos médicos em geral é bastante elevada.
Consultas online, telediagnóstico e telecirurgias
A resolução estabelece a teleconsulta como a consulta médica remota, mediada por tecnologias, com médico e paciente em diferentes espaços geográficos. Entretanto, o primeiro contato deve ser presencial, com exceção de pacientes que residem em comunidades geograficamente remotas, como florestas e plataformas de petróleo. Esses, por sua vez, podem participar de consultas virtuais, desde que estejam acompanhados por um profissional da saúde.
O texto assegura ao paciente a garantia da confidencialidade das informações registradas nos dispositivos digitais, para que não haja vazamento de informações trocadas entre médico e paciente. Além disso, será necessária a concordância e autorização do paciente, ou seu representante legal, sobre a transmissão ou gravação das suas imagens e dados.
Desse modo, o consentimento do paciente deve ser por escrito e assinado. Para garantir a segurança das informações, os dados e imagens dos pacientes deverão trafegar por meio de uma infraestrutura que assegure a “guarda, manuseio, integridade, veracidade, confidencialidade, privacidade e sigilo profissional das informações”.
A emissão de laudo ou parecer de exames, por meio de gráficos, imagens e dados enviados pela internet, é definida como telediagnóstico, que deve ser realizado por médico com Registro de Qualificação de Especialista (RQE) na área relacionada ao procedimento. A teleinterconsulta ocorre quando há troca de informações e opiniões entre médicos, com ou sem a presença do paciente, para auxílio diagnóstico ou terapêutico, clínico ou cirúrgico. É muito comum, por exemplo, quando um médico de família e comunidade precisa ouvir a opinião de outro especialista sobre determinado problema do paciente.
Na telecirurgia, o procedimento é feito por um robô, manipulado por um médico que está em outro local. A Resolução do CFM estabelece, no entanto, que o procedimento deve ser realizado em locais com infraestrutura adequada e que, além do cirurgião remoto, um cirurgião local deve acompanhar o procedimento para realizar, se necessário, a manipulação instrumental.
A teleconferência de ato cirúrgico, por videotransmissão síncrona – ou seja, on-line -, também é permitida, desde que o grupo receptor das imagens, dados e áudios seja formado por médicos. A teletriagem médica ocorre quando o médico faz uma avaliação, à distância, dos sintomas para a definição e direcionamento do paciente ao tipo adequado de assistência necessária.
Já a teleorientação vai permitir a declaração de saúde para a contratação ou adesão a plano de saúde. Na teleconsultoria, médicos, gestores e profissionais de saúde poderão trocar informações sobre procedimentos e ações de saúde. Por fim, o telemonitoramento, muito comum em casas de repouso para idosos, vai permitir que um médico avalie as condições de saúde dos residentes.
Para o relator da resolução, uma das diferenças entre a regulamentação brasileira e a dos Estados Unidos ou da União Europeia, onde já existem normas para este tipo de atendimento, é a rigidez para com a segurança das informações. Segundo a norma do CFM, cabe ao médico preservar todos os dados trocados por imagem, texto ou áudio entre médicos, pacientes e profissionais de saúde.
Fonte: Labtest

por CenterLab | fev 12, 2019 | Informativos

Velocidade de Sedimentação Globular
Há mais de nove décadas os laboratórios de análises clínicas tem realizado o exame de Velocidade de Sedimentação Globular (VSG). Utilizada na prática médica com poucas indicações precisas, mas auxiliar nas atividades inflamatórias ou infecciosas e acompanhamento de doenças graves.
A técnica utilizada para análise da velocidade de sedimentação globular foi padronizada em 1920 por Westergren, e foi recomendada pelo Internacional Comitee for Standartization in Hematology de 1973 e referenciado no conselho internacional de padronização em hematologia em 1993. A metodologia proposta por Westergren consiste em colocar o sangue venoso anticoagulado com citrato de sódio a 3,8% (relação 4:1 em um tubo de vidro graduado, com 200 mm de comprimento e 2,5mm de diâmetro interno). O tubo é preenchido até a marca zero e deixado na posição vertical por uma hora. A VSG expressa em mm/h será à distância do menisco até o topo da coluna de eritrócitos.
No entanto nos anos seguintes, os laboratórios também passaram a realizar a técnica de formas diferentes, utilizando outros tipos de anticoagulante, ou sendo diluído com soro fisiológico.
A maioria dos laboratórios realizam o exame de VSG utilizando sague colhido em EDTA sem diluição, não se tratando da metodologia de Westergren, e acabam por permanecer com uma técnica da qual não há respaldo técnico e referência literária. Ao realizar o exame com sangue colhido em EDTA sem diluição (técnica usual), a tendência é que as hemácias sedimentem mais rápido, já que as hemácias estão mais próximas devido à ausência de diluição.
Diversos estudos já foram realizados demonstrando diferenças significativas entre os testes com diluição e os testes sem diluição para determinar a velocidade de hemossedimentação. Esses resultados demonstram que o método com a utilização de citrato de sódio tende a ter maior sensibilidade em demonstrar processos inflamatórios, e possuem melhor performance de diagnóstico e controle de doenças inflamatórias crônicas. As “adaptações”, como a não diluição do sangue (utilizar apenas o tubo de EDTA), podem influenciar a sensibilidade do teste, principalmente em valores acima dos limites de referência. Portanto o método alternativo não deve ser usado na rotina laboratorial.
Intervalo de Referência:
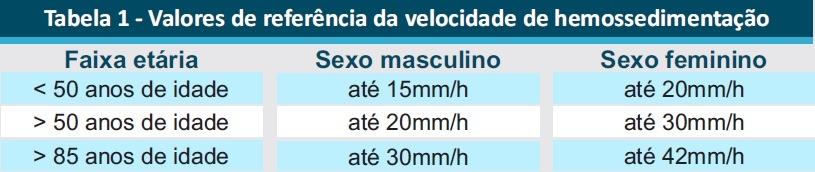
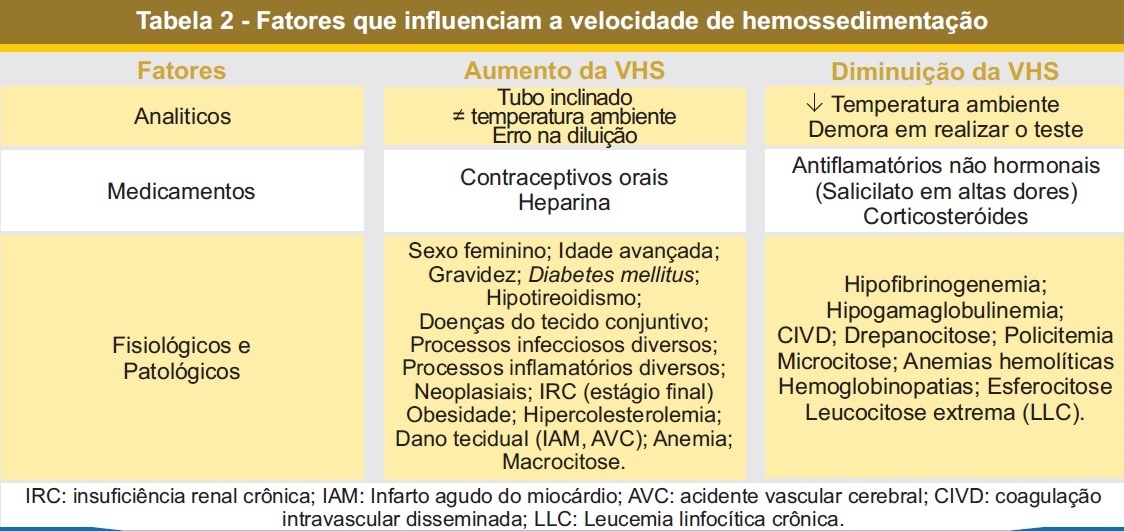

É evidente que os diferentes anticoagulantes interferem na hemossedimentação, porém é importante que seja ressaltado que os valores de referência foram criados com o uso de citrato de sódio e que não existem testes comparativos para estipular valores de referência para a técnica usual com EDTA sem diluição.
Sistema VSG Aberto Vacuette:
O sistema consiste em tubos VSG (velocidade de sedimentação globular) contém uma solução tamponada de citrato trissódico 3,2% (0.109 mol/L), na proporção de 1 parte de solução de citrato para 4 partes de sangue; Pipeta graduada com adaptador de borracha e Estante VSG sem escala.
Portanto a metodologia utilizada pela Greiner é a Westergren (tradicional), a qual foi padronizada há muitos anos e possui valores de referência específicos.
Referências:
– MERISIO,P.R.; ALFF, F. A. Comparativo das técnicas do exame de velocidade de hemossedimentação (VHS) descrita por Westergren com citrato e a usual com EDTA, NewsLab, ed 120, p. 76-81, 2013. BUCK, A.; VELASQUEZ, P. G.; DÜSMAN, E. Análise comparativa das diferentes diluições para avaliação da velocidade de hemossedimentação-vhs. Arq. Ciênc. Saúde UNIPAR, Umuarama, v. 15, n. 3, p. 213-218, set./dez. 2011.
– HACHEM, R. H. et al. Velocidade de hemossedimentação (VHS) sem diluição: metodologia confiável? Visão Acadêmica, Curitiba, v.11, n.2, Jul. – Dez./2010.
– COLLARES,G.B.; VIDIGAL,P.G. Recomendações para o uso da velocidade de hemossedimentação. Rev Med Minas Gerais 2004;14(1):52-7.
– Instruções de uso Tubos de VSG para coleta de sangue Vacuette – Greiner bio-one.

por CenterLab | dez 3, 2018 | Informativos

SEPSE
Antigamente a sepse era conhecida como septicemia ou infecção no sangue, atualmente é conhecida como infecção generalizada. A sepse é definida como resposta inflamatória sistêmica na presença de infecção, seja ela causada por bactérias, vírus, fungos ou protozoários. Em torno de 2% a 11% das internações hospitalares e nas unidades de terapia intensiva (UTI) são por essa doença, sendo a sepse a principal causa de morte nas UTI, onde a mortalidade atinge níveis alarmantes variando na maioria dos estudos entre 20% e 80%. Manifestando-se como diferentes estágios clínicos de um mesmo processo fisiopatológico, é um desafio para o médico de praticamente todas as especialidades, dada a necessidade de pronto reconhecimento e tratamento precoce. Portanto a sepse representa um grande desafio para a medicina.
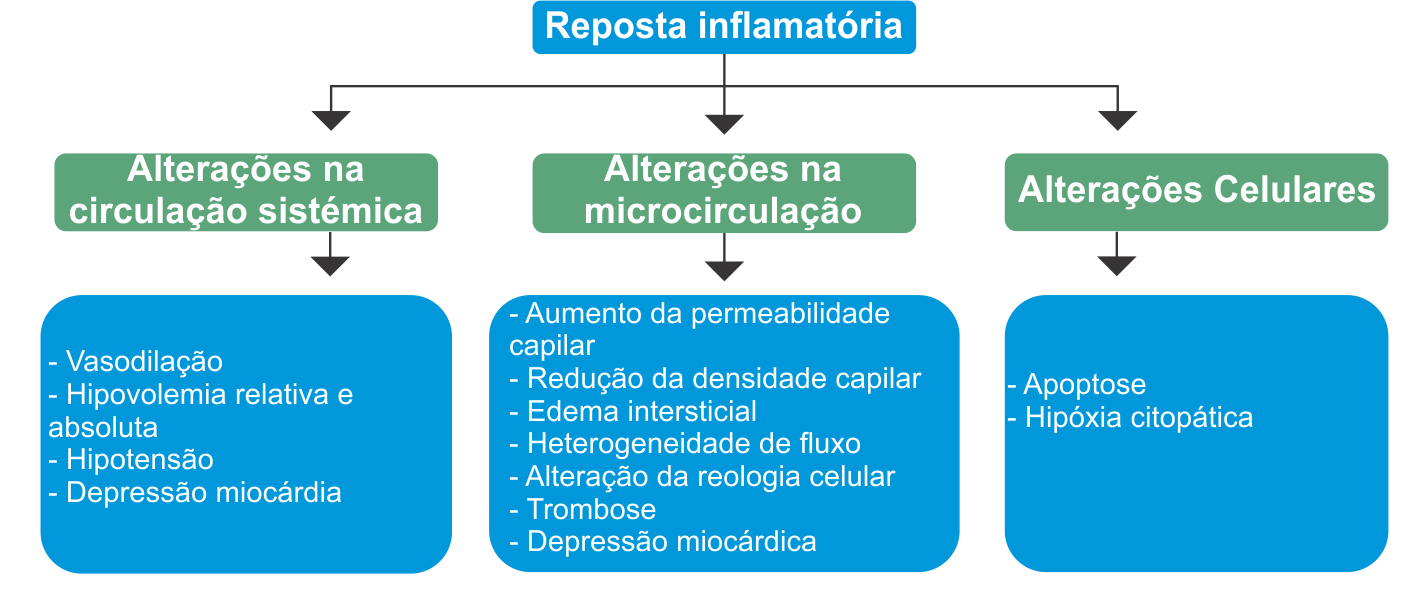
A incerteza diagnóstica leva frequentemente a excessos no uso de antibióticos, gerando aumento do índice de resistência bacteriana. O uso de antibióticos na fase de suspeita de infecção, em situações de gravidade elevada, é bastante justificável, já que alguns estudos demonstraram que a instituição precoce de antibióticos reduz a mortalidade em pacientes portadores de infecções graves. Entretanto, esses medicamentos frequentemente são mantidos por períodos mais longos do que o necessário.
Nesse sentido, o diagnóstico e monitorização da doença são fatores importantíssimos para uma boa evolução no quadro clínico do paciente.
Caracterização da sepse

Principais manifestações clínicas da sepse grave

Diagnóstico
Existem várias moléculas protéicas relacionadas à resposta inflamatória. Dentre eles, a proteína C reativa (PCR) e a procalcitonina (PCT) foram os marcadores biológicos mais amplamente estudados como ferramentas auxiliares na condução de pacientes com suspeita de infecções bacterianas. Isso se deve a maior facilidade técnica de mensuração dessas moléculas, as quais possuem testes comerciais bem padronizados e automatizados, sendo executado em grande parte dos laboratórios de análises clínicas.
Proteína C reativa (PCR)
A PCR é uma das proteínas de fase aguda induzidas por citocinas, cujos níveis aumentam durante uma resposta geral e inespecífica a infecções e processos inflamatórios não infecciosos. As concentrações de PCR são normalmente baixas no sangue de indivíduos saudáveis; 99% da população têm níveis abaixo de 10mg/L. Esse limiar é frequentemente excedido dentro de 4 a 8 horas após um evento inflamatório agudo, com valores de PCR atingindo aproximadamente 20 a 500mg/L. Como níveis elevados de PCR estão sempre associados a alterações patológicas, o ensaio de PCR fornece informações para o diagnóstico, terapia e monitoramento de doenças inflamatórias.
Procalcitonina (PCT)
A procalcitonina (PCT) é uma proteína precursora do hormônio calcitonina. É produzido pelas células para-foliculares (células
C) da tiróide e pelas células neuroendócrinas do pulmão e intestino. O nível de PCT aumenta rapidamente após uma infecção bacteriana com consequências sistêmicas, atingindo seu nível máximo em 24 a 48 horas após a sepse. Em indivíduos saudáveis, as concentrações plasmáticas de PCT estão abaixo de 0,05 ng/mL, mas podem aumentar até 1.000 ng/mL em pacientes com sepse grave ou choque séptico. A PCT também pode ser elevado devido a outras situações tais como uma grande cirurgia, queimaduras graves ou em recém-nascidos. No entanto, retorna ao respectivo valor normal rapidamente. Infecções virais, colonização bacteriana, infecção localizada, distúrbios alérgicos, doenças autoimunes e rejeição de transplantes, normalmente não induzem uma resposta significativa PCT (valores < 0,5 ng/mL). Portanto, a PCT tem sido estudada como um biomarcador de sepse, para auxiliar no diagnóstico e exclusão da sepse e para orientar o início e o término de antibióticos.
Critérios diagnósticos para Sepse – Sinais e sintomas comumente encontrados em pacientes sépticos

Tanto o ensaio de PCR quanto o de PCT são úteis para orientar a redução do uso de antibióticos em pacientes com sepse. Nesse sentido a Centerlab disponibiliza testes para detecção dos marcadores de infecção utilizando a tecnologia “Point of care” com metodologia de imunofluorescência, proporcionando resultados confiáveis em poucos minutos.
– PCT PROCALCITONINA KIT C/10 TESTES – CÓD. 02353
– PCR PROTEÍNA C REATIVA KIT C/20 TESTES – CÓD. 02352

– PROCALCITONINA QUANTITATIVO – KIT C/25 TESTES – CÓD. 01910
– PCR QUANTITATIVO – KIT C/25 TESTES – CÓD. 03040

Referências:
– Sepse Brasil: Estudo Epidemiológico da Sepse em Unidades de Terapia Intensiva Brasileiras. Sales Júnior, J.A.L et al. RBTI – Revista Brasileira Terapia Intensiva.Volume 18 – Número 1 – Janeiro/Março 2006.
– Procalcitonin versus C-reactive protein for guiding the antibiotic therapy in sepsis: a randomized trial. Oliveira, C.F. et al. Critical Care Medicine. October 2013 – Volume 41 – Number 10.
– Sepse: um problema de saúde pública. Instituto Latino-Americano para Estudos da Sepse (ILAS). Brasília: Conselho Federal de Medicina, 2015.

por CenterLab | out 31, 2018 | Informativos

Marcadores Cardíacos
As doenças cardiovasculares são as principais causas de mortalidade e morbidade no Brasil. As prevenções dessas doenças são prioritárias para o sistema de saúde e requerem múltiplas abordagens para aumentar sua eficácia. Os marcadores são ferramentas utilizadas para identificar com mais rapidez, assim como auxiliar no tratamento e na determinação do prognóstico. A evolução do conhecimento da isquemia miocárdica, e o surgimento de novas tecnologias capazes de detectar moléculas envolvidas em diferentes etapas desse processo, geraram a um elevado número de biomarcadores para avaliação da síndrome coronariana aguda (SCA). No entanto, um dos aspectos relevantes na escolha do marcador é a custo-efetividade, uma vez que grande parte desses ensaios possui um elevado custo e apenas alguns apresentam acurácia comparável a métodos de diagnósticos tradicionais.
CK-MB Massa
A fração MB da creatinofosfoquinase (CK-MB) por muito tempo tem sido considerada um marcador para o diagnóstico de IAM (infarto agudo do miocardio), porém é menos sensível e específica, em comparação com outros marcadores cardíacos. Aproximadamente 30% dos pacientes com desconforto torácico em repouso e que não apresentam elevação da CK-MB, terão um diagnóstico de IAM quando avaliados pela dosagem das troponinas cardíacas. Além disso, baixos níveis de CK-MB podem ser encontrados no sangue de pessoas saudáveis, assim como níveis elevados ocorrem com lesão do músculo esquelético. A concentração da CK-MB se eleva de 3 a 8 horas após o processo lesivo, atinge um pico em 24 horas e normaliza em 72 a 96 horas após um episódio único e limitado. A intensidade da elevação se correlaciona com o volume de tecido lesado e com o prognóstico. Preferencialmente, deve-se realizar a dosagem da massa de proteína correspondente à isoenzima (CK-MB massa) e não da atividade enzimática. Enquanto a dosagem de CK-MB por ensaios bioquímicos determina a atividade da enzima, o teste de CK-MB massa por ensaios imunométricos detecta sua concentração, independentemente de sua atividade, o que torna o CK-MB massa mais confiável que os testes de CK-MB atividade. Desta maneira, o CK-MB massa apresenta melhor sensibilidade analítica, pois detecta enzimas ativas e inativas.
Troponina I
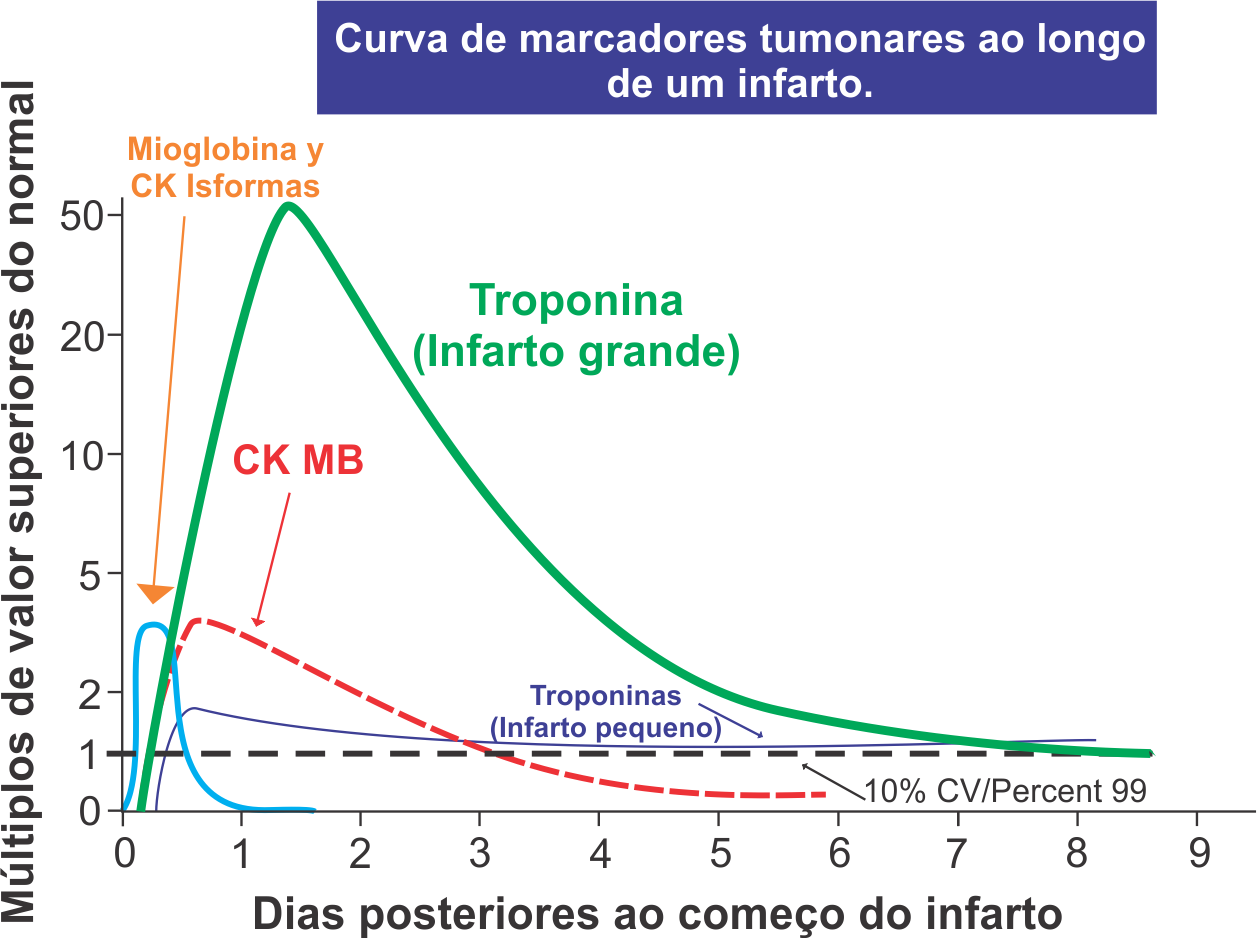
A troponina teve sua aplicação validada em diversos ensaios clínicos, sendo incorporada às principais diretrizes e consensos internacionais como elemento imprescindível para o diagnóstico de IAM. A troponina Ié altamente específica e sensível à necrose
miocárdica, e também reveste de valor prognóstico independente após IAM, pois sua concentração depende da quantidade de músculo infartado. A troponina I não é detectável no sangue de pessoas sadias, e mostra um aumento proporcionalmente bem maior acima dos valores limite nos casos de infarto do miocárdio e pode permanecer elevada por 7 a 10 dias após o episódio agudo. Alguns estudos demonstraram que o primeiro sinal de elevação das concentrações de troponina em pacientes com IAM ocorria já com 3,5 h de evolução em 50% dos casos, sendo necessárias 4,75 h, em média, para se obter a mesma taxa de comprometimento com a CK-MB. Com 7 h de evolução, 95% dos pacientes apresentavam alteração da troponina, fato só igualado com a CK-MB após 12 h de início dos sintomas.
Peptídeo natriurético cerebral e seu frangmento N-terminal (NT-proBNP)
O pro-peptídeo natriurético cerebral (NT-proBNP) que consiste de 76 aminoácidos, é um fragmento N-terminal do prohormônio do peptídeo natriurético cerebral. O nível do NT-proBNP na corrente sanguínea é usado para rastreio ou diagnóstico de insuficiência cardíaca congestiva aguda e pode ser utilizado para estabelecer prognóstico de insuficiência cardíaca que é normalmente mais elevada em pacientes com piora na evolução. O NT-proBNP pode ser usado como uma ferramenta de rastreio de disfunção ventricular em pacientes com história sugestiva de doenças cardíacas e ser utilizado como um teste para triagem, auxiliando assim o encaminhamento do paciente e otimização da terapia medicamentosa.
O Fragmento N-Terminal (NT-proBNP) é de fácil determinação laboratorial e tem boa reprodutibilidade. A maioria dos estudos em pacientes acometidos por IAM, mesmo sem disfunção ventricular ou elevação do segmento ST, descreve uma associação positiva entre níveis elevados desses peptídeos e a mortalidade ou reinfarto no primeiro ano após o episódio agudo e com o remodelamento ventricular 6 meses a 1 ano após.
Ensaios desenvolvidos para o fragmento N-terminal do pró-BNP (NT-proBNP) tem se mostrado muito eficazes para evidenciar a disfunção ventricular. Apresentam sensibilidade de 82% e especificidade de 92% para diagnostico de ICC (insuficiência cardíaca congestiva). Os níveis de NT-proBNP podem ajudar os médicos a distinguir uma insuficiência cardíaca de outros problemas, tais como doença respiratória.
Dímero D
O D-Dímero é o menor produto da degradação da fibrina. Os fragmentos de D-dímero podem ser medidos facilmente no plasma ou no sangue e a sua presença ou ausência pode ser útil na avaliação do diagnóstico de tromboembolismo venoso.
O conceito de que o dímero-D trata-se de um produto de degradação de fibrina está bem enraizado na literatura. Dessa forma, qualquer doença que produza trombos terá elevação de dímero-D, fato esse verificado e amplamente utilizado no tromboembolismo pulmonar. No entanto, na dissecção aguda de aorta (DAA) o dímero-D havia sido estudado somente em estudos retrospectivos e, apesar de não validado, apresentava boa correlação também.
O uso do dímero D em situações de emergência de dor torácica é útil no diagnóstico diferencial da embolia pulmonar.
A tecnologia “Point of Care” (POC) proporciona resultados desses marcadores cardíacos com alto valor clínico em um ambiente crítico, onde o tempo é um fator determinante. Essa nova tecnologia oferece segurança a partir de resultados padronizados e com excelente correlação com outras metodologias.
A Centerlab, através de seus parceiros Celler e Eco diagnóstica disponibiliza os testes para detecção dos marcadores cardíacos em poucos minutos através da metodologia de imunofluorescência utilizando a tecnologia Point of Care.
Conheça a nossa linha de marcadores cardíacos!

– CÓD. 02364 – PAINEL CARDÍACO (cTnI/CK-MB/Myo) QUANTITATIVO
– CÓD. 01817 – DDIMERO – 25 Testes

– CÓD. 01906 – NT-PRO BNP QUANTITATIVO – 25 Testes
– ANALISADOR FINECARE POR FLUORESCÊNCIA


– CÓD. 01704 – TROPONINA I – Teste Rápido – 20 Cassete

– CK MB MASSA

– CÓD. 02387 – D-Dímero – KIT C/20 Testes

– ANALISADORES F-LINE POR FLUORESCÊNCIA FIA

Referências:
– Biomarcadores em Cardiologia – Parte 2: Na Doença Coronária, Doença Valvar e Situações Especiais. Arq Bras Cardiol. 2015; 104(5):337-346.
– Comparação entre Troponina I Cardíaca e CK-MB Massa em Síndrome Coronariana Aguda sem Supradesnivelamento de ST.
– Santos.E.S.; Baltar,V.T; Pereira,M.P; Minuzzo,L; Timerman,A; Avezum,A. Arq Bras Cardiol 2011; 96(3) : 179-187.
– Nível de NT-proBNP em Pacientes com Síndrome Coronariana Aguda sem Supradesnivelamento do Segmento ST. Castro, L.R.A; Alencar,M.C.N; Barbosa,M.M; Nunes,M.C.P; Cardoso, J.R; Ribeiro,A.L.P. Arq Bras Cardiol 2011;97(6):454-461.
– Avaliação imediata da troponina I cardíaca em pacientes submetidos à revascularização do miocárdio. Leal, J.C.F.; Braile, D.M.; Godoy, M.F.; Purini Neto,
J.; Paula Neto,A.; Ramin, S.L.; Zaiantchick, M. Rev Bras Cir Cardiovasc 1999; 14 (3): 247-53.
– Dímero-D tem alguma utilidade em pacientes com suspeita de disseção aórtica? Alexandre Seiro. Disponível em: < https://cardiopapers.com.br/dimero-dem- pacientes-com-suspeita-de-disseccao-aguda-de-aorta-funciona/> Acesso em: 26 de Outubro de 2018.































